Вывих шейного позвонка
Вывих шейного позвонка
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Пересмотр не позднее: 2026
ID: 809
Подвывих позвонка – это вид позвоночно-спинальной травмы, который представляет собой частичное смещение и/или ротацию одного позвонка относительно другого, при этом нарушается суставное соединение между вывихнутым и нижним позвонком в одном суставе.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Классификация позвоночно-спинномозговой травмы по срокам:
Классификация позвоночно-спинномозговой травмы по степени нарушения целостности покровов:
Классификация позвоночно-спинномозговой травмы по характеру повреждения позвоночника:
Классификация позвоночно-спинномозговой травмы по наличию повреждения нервно-сосудистых образований позвоночного канала:
Классификация позвоночно-спинномозговой травмы по видам повреждения невральных структур:
Классификация позвоночно-спинномозговой травмы по характеру компримирующего субстрата:
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Механизмы повреждения нейронов при травме спинного мозга:
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Клиническая картина при вывихе шейного позвонка, как правило, проявляется одним из следующих синдромов или их комбинацией: корешковый синдром, центромедуллярный синдром, переднемедуллярный синдром, синдром Броун-Секара, спинальный шок.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
1. Жалобы и анамнез
2. Физикальное обследование
4. Инструментальные диагностические исследования
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
24; лечебная физкультура при травме позвоночника – A19.03.001; механотерапия при травме позвоночника – A19.03.001.002; роботизированная механотерапия при травме позвоночника – A19.03.001.003; А19.03, 04, 23, 24; А17.02, 03, 04, 23, 24; А20.03, 23,24; массаж шейно-грудного отдела позвоночника – A21.03.002.005; А21.03, 04, 23, 24; А22.02, 03, 04, 23, 24; А23.30.005, 006, 008, 009; А25.23, 24) определяют для каждого пациента специалисты МДРК совместно с лечащим врачом [19].
2. Медицинская реабилитация в отделениях ранней медицинской реабилитации (1 этап)
Стандартная программа ранней реабилитации пациента с ПСМТ на 1 этапе включает следующие технологические компоненты:
Методическую основу программы составляет комплекс реабилитационного лечения «РеабИТ», дополненный специфическими практиками для пациентов с ПСМТ. В соответствии с федеральным Порядком организации реабилитационной помощи для реализации данной программы предусмотрена организация отделения ранней реабилитации (ОРР). Базу отделения составляет мультидисциплинарная реабилитационная команда (МДРК), в которую входит врач по медицинской реабилитации, не менее 2 специалистов по физической реабилитации, специалист по эргореабилитации, медицинский психолог/врач-психотерапевт, медицинский логопед, медицинская сестра по медицинской реабилитации.
Нижеприведенные рекомендации по ранней реабилитации содержат базовые тезисы программы РеабИТ с комментариями, касающимися особенностей ее реализации у пациентов с ПМСТ и специфические рекомендации, ориентированные исключительно на данную патологию.
1. Общие положения
2. Профилактика развития и прогрессирования острой дыхательной недостаточности
3. Позиционирование и мобилизация
4. Профилактика дисфагии и нутритивного дефицита
5. Профилактика иммобилизационных осложнений у пациентов с ПСМТ
6. Профилактика эмоциональных, когнитивных нарушений и делирия
При отсутствии регионального центра реабилитации для организации телеконсультирования следует подать заявку на проведение телеконсультации на сайт ФГБУ «Всероссийский центр медицины катастроф «Защита» Минздрава России по установленному образцу. Запрашивая тип консультации, следует указать «хроническое нарушение сознания. ШРМ 6. В назначенный день после телеконсилиума со специалистами одного из аккредитованных центров реабилитации должно быть сформировано заключение о направлении пациента на 2 этап реабилитации или в паллиативное отделение по месту жительства
3. Медицинская реабилитация в условиях стационарного отделения медицинской реабилитации (2 этап)
4. Медицинская реабилитация в отделениях медицинской реабилитации дневного стационара или амбулаторном отделении медицинской реабилитации в амбулаторных условиях (3 этап)
5. Оценка эффективности реабилитации
Госпитализация
Организация оказания медицинской помощи
2. Оказание специализированной медицинской помощи больным с вывихом шейного позвонка в стационаре.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Информация
Источники и литература
Информация
Термины и определения
Факторы риска неблагоприятного исхода хирургического лечения у пациентов с сочетанной ПСТ:
Критерии оценки качества медицинской помощи
Приложение А2. Методология разработки клинических рекомендаций
2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Методы, использованные для формулирования рекомендаций – консенсус экспертов. Анализ стоимости не проводился и публикации по фармакоэкономике не анализировали.
Мониторинг, противопоказания или СТОП - сигналы мобилизации на 1-м этапе реабилитации в ОРИТ
PLR (passive leg raising) test – тест пассивного поднятия нижних конечностей для оценки волемического статуса: у лежащего на спине в горизонтальном положении пациента исследователь поднимает вытянутые ноги до угла не менее 600. Регистрируются показатели гемодинамики (АД, ЧСС, центральное венозное давление – при наличии катетера в центральной вене) до начала подъема и в верхней точке. Тест положительный, если отмечается повышение АД и (или) ЧСС на 10%, ЦВД на 2 мм рт. ст. от исходного уровня. Положительный тест является противопоказанием для начала реабилитации
Приложение Б. Алгоритмы действий врача

Пневмония:
Парез кишечника:
Пролежни:
Тромбоз глубоких вен ног:
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала международного стандарта неврологической и функциональной классификации повреждений спинного мозга (шкала ASIA)
Название на русском языке: Шкала международного стандарта неврологической и функциональной классификации повреждений спинного мозга (шкала ASIA)
Вид А – полное повреждение: ни двигательные, ни чувствительные функции ниже уровня поражения не выявляются. В S4-S5 сегментах отсутствуют все виды чувствительности.
Вид С – неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила менее 3 баллов.
Вид D – неполное повреждение: двигательные функции сохранены ниже уровня повреждения и в большинстве контрольных групп сила равна 3 баллам и более.
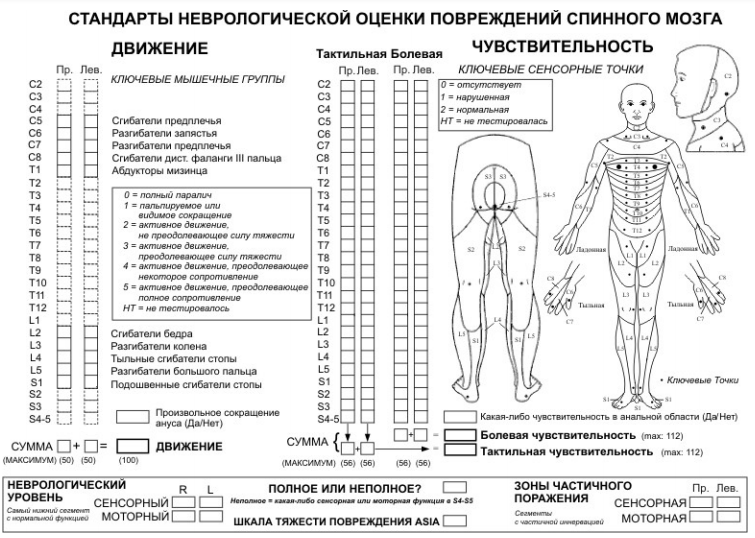
Рис.1. Бланк оценки неврологического статуса ASIA\ISCSCI
Пояснения:
Приложение Г2. Классификация повреждения позвонков
Дистракционные переломы (тип В) характеризуются повреждением передних или задних структур на фоне чрезмерного сгибания или разгибания (рис. 3):
Трансляция позвонка (тип С) подразумевает полное отделение одного позвонка от другого с вывихом в любом направлении или угловой деформацией (рис. 4).
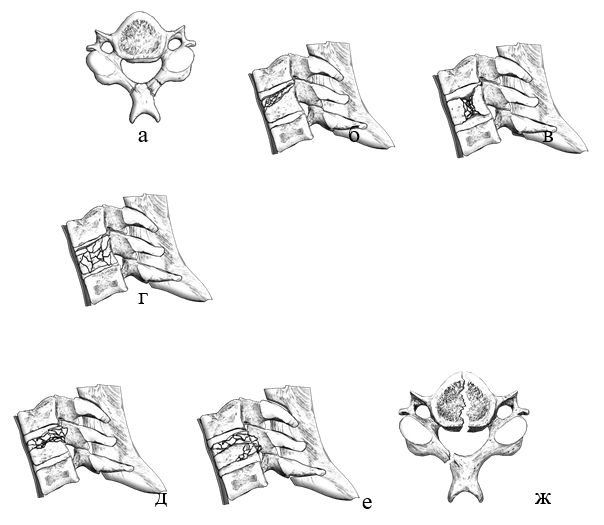
Рис. 2 Компрессионные повреждения согласно классификации AOSpine: а – тип А0; б – тип А1; в,г – тип А2; д – тип А3; е,ж – тип А4.

Рис. 3 Дистракционные повреждения по классификации AOSpine: а – тип В1; б – тип В2; в,г,д – тип В3.
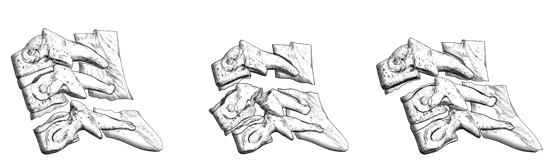
Рис. 4 Примеры трансляционных повреждений по классификации AOSpine.

Рис. 5 Виды повреждений в фасеточных суставах по классификации AOSpine: а – тип F1; б – тип F2; в – тип F3; г,д – тип F4.
Пояснения:
Дистракционные переломы (тип В):
Повреждение суставных отростков (тип F):
Повреждение спинного мозга (N) оценивается согласно 6 степеням:
В случае продолжающейся компрессии невральных структур указывают знак "+".
Специфические показатели, которые могут повлиять на хирургическую тактику, включены в отдельную группу (М):
Приложение Г3. Шкала SLIC
Приложение Г4. Шкала CSISS
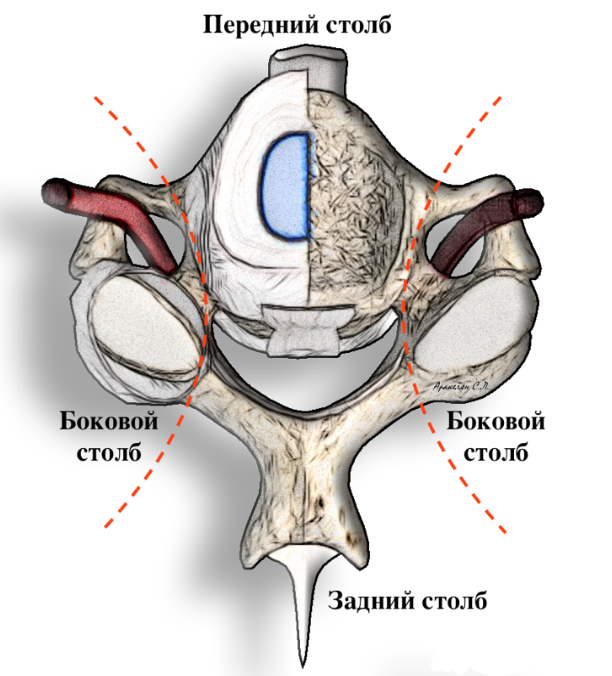
Рис. 6 Иллюстрация анатомических зон, повреждение которых учитывают в шкале CSISS.
Приложение Г5. Мера функциональной независимости
Пояснения: таблицу заполняют, исходя из семибалльной шкалы оценки:
Приложение Г6. Шкала реабилитационной маршрутизации
Таблица 5. Шкала реабилитационной маршрутизации.
Приложение Г7. Шкала Рэнкина
Приложение Г8. Функциональная оценочная шкала для больных с травмой спинного мозга
Таблица 6. Бланк опросника.
Приложение Г9. Шкала Комы Глазго
Таблица 8. Шкала комы Глазго.
Приложение Г10. Шкала Ашфорта
Приложение Г11. Измеритель независимости при повреждениях спинного мозга
1. The Spinal Cord Independence Measure (SCIM) version III: reliability and validity in a multi-center international study / M. Itzkovich, I. Gelernter, F. Biering-Sørensen et al. – DOI 10.1080/09638280601046302 // Disability and Rehabilitation. – 2007. – Vol. 29, Issue 24. – P. 1926–1933.
Прикреплённые файлы
Внимание!
