Гемоконтактный вирусный гепатит В
Эластография является методом, неинвазивной оценки повреждения клеток печени.
Для больных с желтушной формой ГВ в остром периоде характерным является склонность к брадикардии, а при ухудшении состояния, нарастании интоксикации и риске развития прекомы прогностически неблагоприятными признаками являются изменение ритмов сердца, появление тахикардии, приглушение тонов сердца.
*Биопсия печени является единственным средством оценки как фиброза, так и воспаления. Если биоптат показывает умеренное или сильное воспаление (А2 или А3) или выраженный фиброз (≥F2), рекомендуется лечение. Альтернативными методами оценки фиброза являются эластография (предпочтительнее) и сывороточные биомаркеры фиброза печени (например, FIB-4 или FibroTest). Если эти неинвазивные тесты указывают на значительный фиброз (≥F2), рекомендуется лечение.
Рекомендации по скринингу ВГВ Группы высокого риска инфицирования ВГВ, подлежащие скринингу:
Критерием диагностики ХВГВ является обнаружение и персистенция HBsAg более 6 мес. и наличие суммарных анти-HBc антител при отрицательном тесте на анти-HBc IgM;
Генотип HBV может быть полезен для отбора пациентов на лечение пег-ИФН, предоставляя прогностическую информацию о вероятности ответа на терапию пег-ИФН и риске развития ГЦК.
aКоррекция дозы необходима у пациентов с почечной дисфункцией.
Гемоконтактный вирусный гепатит В
 Версия: Клинические протоколы КР 2023 (Кыргызстан)
Версия: Клинические протоколы КР 2023 (Кыргызстан)
Общая информация
Краткое описание
КЛИНИЧЕСКОЕ РУКОВОДСТВО
Бишкек – 2023
Гемоконтактныие вирусные гепатиты (ГВГ) – это воспалительное заболевание печени, которое вызывают вирусы гепатита В, С, D, проникающие в организм человека через нарушения и повреждения целостности кожных и слизистых покровов.
ВГВ-инфекция – заболевание, вызываемое вирусом гепатита В (ВГВ), приводящее к воспалению и некрозу клеток печени. ВГВ-инфекция может быть острой или хронической:
Острый гепатит В обычно протекает как самоограничивающееся заболевание и характеризуется острым воспалением и некрозом гепатоцитов.
Хронический гепатит В – охватывает целый спектр заболеваний, связанный с персистенцией поверхностного антигена вируса гепатита В (HBsAg) более 6 месяцев, сопровождающаяся или не сопровождающаяся активной репликацией вируса, признаками повреждения клеток печени и воспалением. Может быть причиной прогрессирующего фиброза печени, приводящего к циррозу и значительно повышает риск развития гепатоцеллюлярной карциномы (ГЦК).
Острый вирусный гепатит В (ОВГВ) – впервые выявленная инфекция, проявляющаяся острым воспалением печени и гепатоцеллюлярным некрозом, и как правило, завершающееся спонтанным выздоровлением.
Хронический вирусный гепатит В (ХВГВ) - хроническое инфекционное заболевание, связанное с персистенцией поверхностного антигена вируса гепатита В (HBsAg) более 6 месяцев после острой инфекции, вызванной ВГВ.
Название документа:
Этапы оказания помощи:
Цель создания Клинического руководства
Целевые группы
Дата создания:
Обоснование приоритетности проблемы
В странах с низким уровнем дохода, по оценкам, менее 5% инфицированных лиц знают о своем диагнозе. Эта ситуация контрастирует с недавним значительным прогрессом в охвате тестированием на ВИЧ, благодаря которому в настоящее время свыше половины всех людей в мире, живущих с ВИЧ, осведомлены о своем статусе [11]. Раннее выявление лиц с хронической ВГВ- или ВГС-инфекцией позволяет им получить необходимую помощь и лечение, для того чтобы предотвратить или приостановить прогрессирование поражений печени. Кроме того, вакцинация против гепатита В не имеющих иммунитета членов семьи и домохозяйства и половых партнеров позволяет предупредить инфекцию.
До недавнего времени вопросам борьбы с ВГС-инфекцией у детей и подростков уделялось меньше внимания, и не существовало схем ПППД, одобренных для использования у детей [12, 13]. По оценкам, в 2018 г. насчитывалось 3,26 миллиона детей и подростков в возрасте 18 лет и младше, живущих с хронической ВГС-инфекцией [14]. Преобладающим путем заражения ВГС у детей является передача от матери к ребенку. Дети старшего возраста и подростки могут заразиться в результате небезопасных инъекций и плохой профилактики инфекций и борьбы с ними, особенно в СНСД [12].
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2020 гг.. В стратегии подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и устанавливаются задачи, соответствующие Целям в области устойчивого развития. Стратегия предлагала ликвидацию вирусного гепатита как угрозы общественному здравоохранению к 2030 г. (определяется как снижение числа новых хронических инфекций на 90% и снижение смертности на 65% по сравнению с исходным уровнем 2015 г.) и включала дорожную карту по ликвидации путем реализации основных стратегии профилактики, диагностики, лечения и общественных вмешательств.
Всё вышесказанное подтверждает необходимость обновления руководства для улучшения качества медицинской помощи при гемоконтактных вирусных гепатитах. До начала работы по обновлению клинического руководства по гемоконтактным вирусным гепатитам в Кыргызской Республике изучен лучший мировой опыт и научные достижения в области диагностики и лечения ВГВ- и ВГС-инфекции.
Противовирусные препараты для лечения ГВГ в 2018 году были включены в перечень жизненно-важных лекарственных средств. Эффективные противовирусные препараты против ВГВ и ВГС могут обеспечить существенное снижение заболеваемости и смертности, в том числе среди лиц, коинфицированных ВИЧ. Предоставление пакета услуг по диагностике, лечению и уходу в связи с ГВГ должно финансироваться полностью или частично из государственного бюджета в рамках программы государственных гарантий, в целях обеспечения доступности услуг для всех нуждающихся.
Этиология и патогенез
Пути передачи инфекции [5-7]:
Вирус гепатита В (ВГВ) принадлежит к семейству Hepadnaviridae, оболочечных, преимущественно гепатотропных ДНК-вирусов. Инфекционный вирион ВГВ (частица Дейна) имеет сферическую структуру с двойной оболочкой диаметром 42 нм, состоящую из липидной оболочки, содержащей HBsAg, которая окружает внутренний нуклеокапсид, состоящий из сердцевиного антигена (HBcAg), в комплексе с полимеразой, кодируемой вирусом, и геном вирусной ДНК. Геном ВГВ представляет собой частично двухцепочечную кольцевую ДНК длиной около 3,2 тысяч пар нуклеотидных оснований. Вирусная полимераза ковалентно присоединена к 5'-концу минус-цепи. Двухцепочечная кольцевая (рк)ДНК кодирует 7 белков: HBeAg (е-антиген HBV, секретируемый димерный белок), HBcAg (сердцевиный антиген HBV, капсидный белок вируса), HBV Pol/RT (полимераза, активность обратной транскриптазы), PreS1/PreS2/HBsAg (большие, средние и малые гликопротеины поверхностной оболочки) и HBx (х-антиген HBV, регулятор транскрипции, необходимый для инициации инфекции).
После проникновения вируса в гепатоциты нуклеокапсид HBV транспортируется в ядро для высвобождения генома ркДНК. В нуклеоплазме ркДНК превращается в ковалентно замкнутую кольцевую ДНК (кзкДНК), которая обернута гистонами с образованием эписомальной хроматинизированной структуры. Затем он служит шаблоном транскрипции для всех вирусных транскриптов, которые транслируются в различные вирусные белки (рис. 2).
Помимо кодирования капсидного белка и вирусной полимеразы, прегеномная РНК обратно транскриптируется в новую ркДНК внутри вирусного капсида. ДНК, содержащая нуклеокапсиды в цитоплазме, либо рециклируется в ядре для поддержания резервуара кзк-ДНК, либо обволакивается и секретируется через эндоплазматический ретикулум. Помимо полных инфекционных вирионов (диаметром 42 нм), инфицированные клетки продуцируют большой избыток бесгеномных неинфекционных субвирусных сферических или нитевидных частиц размером 22 нм. Интеграция вирусного генома в геном хозяина может происходить случайным образом; он не требуется для репликации вируса, но является одним из важных механизмов, участвующих в трансформации гепатоцитов.
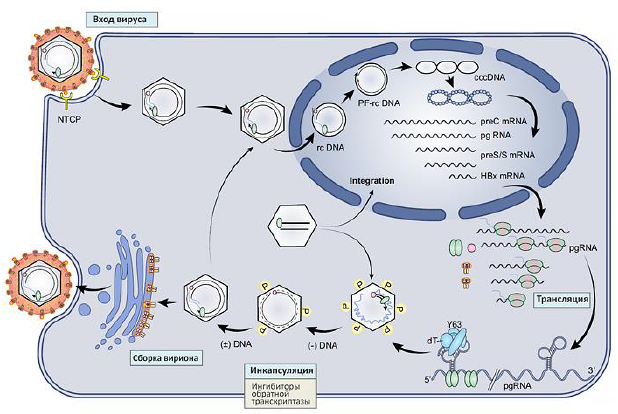
В мире идентифицировано по меньшей мере 10 генотипов ВГВ (A–J) и несколько субгенотипов (на основании более 8% различий в их геномных последовательностях). Каждый генотип имеет свое географическое распространение. Например, генотип А распространен в Западной Африке, Северной Европе; генотип D распространен в Африке, Европе, Индии и Средиземноморье; а генотипы В и С распространены в Азии.
Генотипы HBV могут также влиять на течение и исход заболевания. Раннее исследование, проведенное в Европе, показало, что инфекция генотипа А была связана со значительно более высокой частотой устойчивой биохимической ремиссии, клиренсом ДНК ВГВ и клиренсом HBsAg у пациентов с хронической инфекцией ВГВ, чем инфекция генотипа D. Более высокая частота ГЦК выявлена у лиц, инфицированных генотипами C и F (по сравнению с генотипами B или D) и некоторыми подтипами генотипа А, обнаруженными на юге Африки. Дети, хронически инфицированные генотипом А, имеют более низкую вирусную нагрузку и менее тяжелые симптомы, чем дети, инфицированные генотипом D. В исследовании острой печеночной недостаточности в США было обнаружено, что генотип D является независимым фактором риска фульминантного гепатита. Ряд природных мутаций в области pre-core (pre-core-мутанты), предотвращающих синтез HBeAg, выявлен у HBeAg-негативных пациентов с ХГВ. Генотип ВГВ влияет на распространенность pre-core-мутаций, однако функциональная роль этой мутации в болезни печени не ясна.
Вирус чрезвычайно устойчив во внешней среде и жизнеспособен при комнатной температуре в течение 3-х месяцев, при замораживании - 15-20 лет, в бытовом холодильнике сохраняется до 1 года, при прогревании до 60°С - 4 часа. Не чувствителен к лиофилизации, ультрафиолетовому облучению, эфиру, низким концентрациям хлорсодержащих веществ и формалина. Гибель вируса при автоклавировании происходит через 45 минут, при стерилизации в сухожаровом шкафу- через 60 минут. Раствор 1—2% хлорамина инактивирует вирус через 2 ч, а 1,5% раствор формалина — через 7 суток.
Иммуногенез
B результате взаимодействия ВГВ и иммунной системы макроорганизма происходит активация различных звеньев иммунитета (Т- и В-лимфоцитов, макрофагов, цитокинов, где ведущая роль принадлежит Т-клеточному ответу). Т-клетки оказывают как прямое цитолитическое действие, так и непрямой противовирусный эффект посредством экспрессии противовирусных цитокинов (интерферонов) и индукции В-клеток, продуцирующих нейтрализующие антитела, которые предотвращают распространение вируса. В результате этого сложного процесса происходит элиминация вируса.
Сменяемость гепатоцитов в результате гибели инфицированных клеток приводит к лизису кзкДНК.
Гуморальный ответ заключается в накоплении специфических антител (анти-HBc, анти-НВе, анти-HBs) и связывании ими соответствующих антигенов, в результате свободная циркуляция антигенов в крови прекращается. Образующиеся при этом иммунные комплексы, состоящие из антител, антигенов, фрагмента С3 комплемента, фагоцитируются макрофагами и выводятся из организма. Избыток их может способствовать развитию аутоиммунного компонента патологического процесса. Самопрогрессирующий аутоиммунный процесс усугубляет аутоиммунный цитолиз гепатоцитов, способствуя дальнейшему распространению некроза печени, развитию фульминантного гепатита и хронизации.
Иммунный ответ генетически детерминирован и связан с антигенами гистосовместимости (HLA). У больных с гипериммунным ответом в крови чаще всего выявляются антигены В8, А1-В8, а при замедленном или ослабленном - В7, В18, В35 . Последние исследования указывают на новый противовирусный ген INTS10 (хромосомная локализация 8p21.3), подавляющий репликацию HBV в клетках печени с помощью интерферон-зависимого регуляторного фактора 3-го типа и способствующем элиминации вируса из организма.
Доказана возможность внепеченочной репликации вируса в клетках крови, костного мозга, селезенки, лимфатических узлов. Это позволяет HBV "ускользать" от иммунного надзора, т.к. лимфоциты и моноциты не контролируются иммуноцитами. Другим путями персистенции вируса и хронизации процесса являются способность вируса интегрировать свой генетический аппарат в геном гепатоцита и способность к мутациям.
При хронической форме происходит прогрессирующее нарушение функции HBV-специфических Т-клеток. Хроническая инфекция ВГВ протекает через отдельные фазы заболевания, которые тесно связаны с возрастом. Было замечено, что у детей и молодых людей с хронической инфекцией ВГВ иммунный профиль менее нарушен, чем у пожилых пациентов, что ставит под сомнение концепцию «иммунной толерантности».
Несколько исследований показали, что HBV персистирует с вирусоспецифической и глобальной дисфункцией Т-клеток, опосредованной несколькими регуляторными механизмами, но без отчетливых иммунных сигнатур на основе Т-клеток для клинических фенотипов (клинической фазы инфекции).
Эпидемиология
Система официального учета инфекционных заболеваний основана на обращаемости больных в организации здравоохранения. Несмотря на ряд действующих НПА, существующая система эпиднадзора за вирусными гепатитами не обеспечивает полноценный сбор и регистрацию данных, что не позволяет определить истинную картину заболеваемости и распространенности, особенно хронических вирусных гепатитов. Не разработана система сбора и регистрации данных о циррозах печени, рака печени в исходе парентеральных вирусных гепатитов и смертности от них.
Гемоконтактные вирусные гепатиты (ГВГ) редко выявляется в острой форме: по официальным данным за 2021 год случаи острого вирусного гепатита В составили 6,2% (119), острого гепатита С - 7,4% (53). Зачастую ГВГ выявляются, когда болезнь переходит в хроническую форму и цирроз. Среди впервые выявленных случаев ГВГ, ХВГВ составил 93,8% (1803), а ХВГС – 92,6% (663).
Многолетнее бессимптомное течение ГВГ обусловлен характером течения заболевания и незнанием пациентов своего статуса. В стране не проводится целенаправленное тестирование (скрининг) населения на ГВГ. Согласно данным ФОМС, в 2019 году стационарное лечение в связи с ГВГ получили 3852 пациентов, из которых только 11,4% составляют с острые ГВГ. В большинстве случаев пациенты с ХВГ и циррозом печени госпитализируются в неинфекционные стационары, а с раком печени в НЦОиГ и не имеют доступа к специализированному лечению.
В то же время, за 2021 год не зарегистрированы умершие от вирусных гепатитов В и С. В большинстве случаев больные с ГВГ выявляются на поздних стадиях заболевания, когда у них развиваются тяжелые осложнения, такие как цирроз печени или рак печени. Больные с вирусными гепатитами умирают от осложнений таких как цирроз (22,5 на 100тыс в 2019г.), рак печени (4,1 на 100тыс. в 2019г.), в связи с чем не регистрируются как умершие в исходе ГВГ.
Для определения доли инфицированных лиц проведены оценочные исследования населения, по данным Миссии ВОЗ от 2016 года распространенность гепатита ВГВ составила 4,7% и ВГС составила 3,0%, НИОЗ МЗ КР и Центр по экспериментальному и клиническому исследованию по инфекционным заболеваниям, Ганноверский медицинский университет, Германия в 2018г. среди здорового контингента г. Бишкек обнаружили ВГВ у 3,1% и ВГС у 4,7%, Республиканским центром крови (1999-2021гг.) среди доноров крови ВГС наблюдали у 2,5% и РЦ СПИД (2011-2020гг.) среди разных групп населения ВГВ выявили у 4,6% и ВГС выявили у 3,0%.
Благодаря внедрению программы иммунизации новорожденных против вирусного ГВ в стране с 2001 г. заболеваемость острыми вирусными ГВ среди детей доведена до единичных случаев, а всего населения - снижена в 9 раз. В стране до конца 2022 года отсутствовала национальная стратегия по плановой вакцинации против ВГВ взрослого населения, в том числе группу риска. Это обуславливало высокий уровень заболеваемости среди взрослых (распространенность до 4,8%). Так, не привитой контингент старше 20 лет составляет 95,2% заболевших ВГВ. Распространенность ВГВ среди заключенных составляет от 10,6 до 13,3%, среди партнеров людей, живущих с ВИЧ от 6,0 до 7,8%. На глобальном уровне вакцинация против гепатита В остается одним из наиболее эффективных методов предотвращения дальнейшей передачи инфекции и, следовательно, миллионов случаев смерти от рака печени, вызванного гепатитом.
В 2016 г. Всемирная ассамблея здравоохранения (ВАЗ) единогласно приняла резолюцию о необходимости ликвидации вирусных гепатитов к 2030 г. В том же году ВОЗ определила элиминацию как снижение заболеваемости гепатитом В и С на 90% и снижение смертности на 65% с 2015 по 2030 год. Достижение целей ВОЗ по элиминации позволит предотвратить 1,5 миллиона смертей только от ВГС в течение следующего десятилетия.
Кыргызская Республика поддержала международные документы и их цели, наряду со всеми странами-членами ВОЗ, в том числе цели Глобальной стратегии по гепатитам - элиминация вирусных гепатитов к 2030 г. как угрозы общественному здоровью.
Клиническая картина
Cимптомы, течение
Клинические критерии диагностики ОВГВ
Классификация ОВГВ
Степень тяжести
Характер течения
Характеристика
Желтушная типичная, цитолитическая
Желтушная атипичная
Безжелтушная форма
Cубклиничecкaя форма (иннапарантная)
Характеристика
Крайне тяжелая форма (фульминантная)
Высокая лихорадка, часто неукротимая рвота, отчётливый печёночный запах, быстро нарастаяющая желтуха, энцефалопатия. Острое тяжёлое повреждение печени с нарушением её синтетической функции, коагулопатия, МНО >1,5, ПТИ<40%, высокий уровень билирубина, за счёт прямой фракции (несмотря на некроз гепатоцитов), быстрое (в течение нескольких дней) снижение первоначально резко повышенной активности трансфераз, гипогликемия.
Рекомендации по клинической оценке ОВГВ
В
D
РЕКОМЕНДУЕТСЯ начать с общего осмотра с выявлением наличия желтушного окрашивания кожи и слизистых оболочек для диагностики формы заболевания всем пациентам с подозрением на острый вирусный гепатит В [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проведение пальпации живота с определением размеров (увеличение или уменьшение) и консистенции печени и селезенки для диагностики гепатолиенального синдрома всем пациентам с подозрением на острый вирусный гепатит В [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ определение признаков декомпенсации функции печени (энцефалопатия, периферические отеки, геморрагический синдром) для своевременной диагностики осложненного течения заболевания всем пациентам с подозрением на острый вирусный гепатит В [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ провести оценку степени нарушения сознания и комы по шкале Глазго не позднее 30 минут от момента поступления в стационар для своевременного перевода и дальнейшего оказания специализированной помощи в условиях отделения реанимации и интенсивной терапии (ОРИТ) всем пациентам с наличием признаков острой печеночной недостаточности [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ перевод в ОРИТ пациентов с тяжелым течением ОВГ и развитием печеночной комы при наличии неотложных состояний для проведения интенсивной терапии [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ провести перевод из ОРИТ в инфекционное отделение пациентов с ОГВ с печеночной комой при улучшении сознания по шкале Глазго для дальнейшего лечения [WHO, AASLD, Medscape]
У большинства пациентов с хронической BГВ - инфекцией симптомы болезни не наблюдаются долгие годы.
С
РЕКОМЕНДУЕТСЯ собрать анамнез пациента на наличие симптомов (см. Чек-лист по сбору данных):
быстрая утомляемость, слабость;
потеря аппетита, тошнота, боль в животе, расстройство пищеварения;
желтуха;
эмоциональная лабильность;
увеличение печени и селезёнки.
С
стойко повышенный уровень ДНК ВГВ, АЛТ;
мужской пол;
пожилой возраст (60 лет и старше);
семейная история ГЦК;
употребление алгоколя;
высокие уровни АФП;
С
РЕКОМЕНДУЕТСЯ оценить при физикальном обследовании (см. Чек-лист по физикальному обследованию):
оценка сознания;
оценка видимых слизистых оболочек;
наличие периферических отеков;
данные термометрии;
ЧСС, АД, ЧД;
осмотр и пальпация живота (болезненность, напраженность);
размеры печени и селезенка;
осмотр мочи и стула.
В
РЕКОМЕНДУЕТСЯ проводить общий осмотр с выявлением наличия признаков увеличения и болезненности печени, в некоторых случаях – увеличения селезенки; кожных внепеченочных знаков (телеангиоэктазий, расширения венозной сети, пальмарной эритемы), желтушного окрашивания кожи и слизистых оболочек, измерения роста, массы тела [РФ, WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проводить обследование органов брюшной полости: оценивают размеры живота, его форму, участие в акте дыхания, пальпируют и определяют границы печени и селезенки, болезненность в точках пальпации желчного пузыря и поджелудочной железы, пальпируют мезентериальные лимфатические узлы и толстую кишку. С помощью перкуссии определяют наличие или отсутствие выпота в брюшной полости, проверяют перитонеальные симптомы, оценивают перистальтику [РФ, WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проведение определения признаков декомпенсации функции печени по шкале Child-Pugh (энцефалопатия, асцит, периферические отеки, геморрагический синдром) [РФ, WHO, AASLD, Medscape]
васкулит,
кожные проявления (пурпура),
узелковый полиартериит,
артралгии,
периферическую невропатию
гломерулонефрит.
У пациентов могут быть обнаружены смешанные криоглобулинемии, положительный ревматоидный фактор или маркеры воспаления (факторы комплемента С3/С4, С-реактивный белок, СОЭ).
Диагностика
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ГЕМОКОНТАКТНЫХ ВИРУСНЫХ ГЕПАТИТОВ (ГВГ)
Острый вирусный гепатит

Хронический вирусный гепатит (ХВГ)

II. ФУНКЦИОНАЛЬНЫЕ ТЕСТЫ ПЕЧЕНИ [26]
Выделяют следующие лабораторные синдромы:
Характеристика лабораторных синдромов
Характеристика синдромов
Синдром нарушения целостности гепатоцитов (синдром цитолиза)
Повышение в плазме крови активности индикаторных ферментов — АСТ, АЛТ, ЛДГ и ее изоферментов — ЛДГ4 и ЛДГ3, билирубина главным образом за счет повышения прямой фракции.
В оценке степени выраженности патологического процесса основное значение придается активности АЛТ и АСТ. Повышение их уровня в сыворотке крови при ВГ достигает более чем в 5 и даже 10 раз по сравнению с верхней границей нормы. Повышение активности АЛТ, АСТ свидетельствует о повреждении гепатоцитов (вирусное, токсическое или ишемическое).
Синдром холестаза (нарушение экскреторной функции печени)
Сопровождается повышением уровня в сыворотке крови ЩФ, ЛАП, ГГТФ, холестерина, Р-липопротеинов, конъюгированной фракции билирубина, желчных кислот, фосфолипидов, снижается экскреция бромсульфалеина (вофавердина) и радиофармакологических препаратов.
Синдром печеночно-клеточной недостаточности
Мезенхимально-воспалительный синдром
Гипергаммаглобулинемия, повышение показателей белково-осадочных проб, увеличением СОЭ, появлением в крови продуктов деградации соединительной ткани (С-реактивный белок, серомукоид и др.). Наблюдаются изменения показателей клеточных и гуморальных иммунных реакций: появляются антитела к субклеточным фракциям гепатоцита, ревматоидный фактор, антимитохондриальные и антиядерные антитела, изменения количества и функциональной активности Т- и В-лимфоцитов, а также повышение уровня иммуноглобулинов.
Норма: 7-53 МЕ/л или 0,12-0,88 мккат/л.
Норма: 11-47 МЕ/л или 0,18-0,78 мккат/л
Билирубин непрямой
Норма: до 4.6 мкмоль/л.
Тимоловая проба - биохимический тест (осадочная проба), оценивающий белково-синтетическую функцию печени.
Альфа-фетопротеин (АФП) – белок, который вырабатывается у эмбрионов и в опухолевых клетках. У новорожденных в первые сутки жизни его уровень составляет до 100 МЕ/мл, затем постепенно снижается.
Рекомендации по оценке заболевания печени [24]
В
III. ИНСТРУМЕНТАЛЬНЫЕ КРИТЕРИИ ДИАГНОСТИКИ
Инвазивные методы диагностики
Биопсия печени [28, 29]
Биопсия печени помогает определить активность воспаления и выраженность фиброза в ткани печени, что позволяет врачу более точно говорить о прогнозе заболевания, необходимости лечения и требуемой интенсивности лечения.
В процессе этой манипуляции при помощи специальной иглы получают кусочек печени (биоптат) диаметром около 1 мм и длиной около 1,5-2 см. Биопсию проводят под местным обезболиванием и под контролем ультразвукового исследования (УЗИ), так, что врач, проводящий исследование, может контролировать ход иглы. И это позволяет сделать манипуляцию безопасной, т.к. исключает повреждения сосудов и желчных ходов, которые хорошо видны при УЗИ.
Биопсию должен выполнять опытный врач, поскольку у 1 из 200 пациентов возможны серьезные осложнения. Биоптаты исследуются специалистом-патологоанатомом, поскольку даже слабо выраженные различия могут влиять на классификацию тяжести заболевания. Эти ограничения препятствуют широкому применению биопсии у всех пациентов, инфицированных ВГ.
Биопсия печени является важным диагностическим инструментом. На сегодняшний день – это наиболее точный метод оценки состояния печени, позволяющий посредством измерения степени воспаления и определения стадии фиброза прогнозировать развитие болезни и результат лечения.
Индекс гистологической активности
Диапазон цифровой оценки
1. Перипортальный некроз с наличием мостовидных некрозов или без них
0 – 10
2. Интралобулярная дегенерация и фокальный некроз
0 – 4
3. Портальное воспаление
0 – 4
4. Фиброз
0 – 4
Шкала METAVIR. Стадии гистологической активности
Лобулярное воспаление
ИГА
0 (нет)
0 (нет или мягкое)
А0
1 (умеренное)
А1
2 (выраженное)
А2
1 (мягкие)
0, 1
А1
2
А2
2 (умеренные)
0, 1
2
А3
3 (выраженные)
0, 1, 2
Эти классификации позволяют получить воспроизводимые показатели оценки тяжести фиброза печени; воспроизводимость показателей оценки воспаления несколько хуже.
Активность гепатита и стадия фиброза по классификации METAVIR
Активность (A)
Внутридольковый некроз
Умеренный (1)
Выраженный (2)
Ступенчатый некроз
Отсутствует (0)
A0
A1
A2
Минимальный (1)
A1
A1
A2
Умеренный (2)
A2
A2
A3
Тяжелый (3)
A3
A3
A3
A0 – активность отсутствует; A1 – минимальная; A2 – умеренная; A3 – высокая; на основании гистологии.
Четвертый компонент указывает на степень рубцевания печени и изменяется от 0 (рубцы отсутствуют) до 4 (обширное рубцевание или цирроз).
Определение стадии ХВГ
Система METAVIR
Система Исхака
0
Нет фиброза
Нет фиброза
1
Перипортальный фиброз
Фиброз некоторых портальных трактов с короткими фиброзными септами или без них
2
Портопортальные септы (>1 септы)
Фиброз большинства портальных трактов с короткими фиброзными септами или без них
3
Портально-центральные септы
Фиброз большинства портальных трактов с редкими портопортальными септами (мостовидный фиброз)
4
Цирроз
Фиброз портальных трактов с выраженным мостовидным фиброзом (портопортальные или портально-центральные септы)
5
Цирроз
Выраженный мостовидный фиброз (портопортальные или портально-центральные септы) с единичными узлами (ранний цирроз)
6
Цирроз
Цирроз
К преимуществам метода относятся:
Интерпретация результатов эластометрии затруднена в случаях:
Сравнительные данные результатов гистологического исследования и непрямой эластометрии печени у больных с диффузными заболеваниями печени
Гистологические данные
Результаты эластометрии печени с помощью FibroScan
Стадии фиброза по METAVIR
Размах значений, кПа
Диагностическая точность, %
F0
1,5 – 5,8
88,6
F1
5,9 – 7,2
87,2
F2
7,3 – 9,5
93,2
F3
9,6 – 13
90,9
F4
Более 13
95,5
Интерпретация результатов ФиброТеста затруднена в случаях:
Интерпретация результатов ФиброМетра затруднена в случаях:
Допплеровское исследование сосудов печени - гемодинамические показатели кровотока в печени также меняются по мере возникновения блока току крови в результате разрастания фиброзной мембраны вдоль синусоидов.
С помощью УЗИ печени можно обнаружить:
Компьютерная томография (КТ) брюшной полости – метод послойного исследования структуры органов брюшной полости множеством параллельных срезов, что позволяет впоследствии сопоставить снимки и воспроизвести изображение в различных плоскостях. Обладает более высокой разрешающей способностью, чем УЗИ и рентгеновское исследование. В некоторых случаях сопоставим с МРТ (см. подробнее “Магнитно-резонансная томография”). Контрастное усиление позволяет более четко различать нормальные ткани и патологические (в том числе опухолевые).
Магнитно-резонансная томография (МРТ) брюшной полости – один из самых информативных методов визуализации органов брюшной полости. Основан на на электромагнитном излучении в постоянном магнитном поле высокой напряженности. Благодаря различной протонной плотности тканей обеспечивает высокую контрастность изображения, позволяя видеть кровеносные сосуды и желчные протоки без введения контрастного вещества. Обладает значительно более высокой разршающей способностью, чем УЗИ и рентгеновское исследование. МРТ с контрастным усилением является одной из самых чувствительных методов выявления опухолей печени, в том числе гепатоцеллюлярной карциномы.
К сожалению, на сегодняшний день не существует методов исследования, кроме биопсии, которые достоверно отражали бы активность или стадию гепатита. Иногда, при сформировавшемся циррозе, ультразвуковая картина печени не отличается от таковой при хроническом гепатите. Более дорогостоящие и современные методы исследования (компьютерная томография, магниторезонансное исследование) не дают каких-либо дополнительных преимуществ в ранней диагностике цирроза и определении стадии гепатита.
Инструментальные диагностические критерии
Возможные тесты
Биопсия печени
Может определяться воспаление или фиброз
Неинвазивный тест для определения фиброза и элатичности печени
Неинвазивный тест фиброза печени (фибромаркеры сыворотки, кратковременная эластография с использованием ультразвука и низкочастотных волн для измерения эластичности печени) может быть предложен для исключения фиброза, но не должне заменять биопсию печени.
Определение степени фиброза
РЕКОМЕНДАЦИИ ПО ИНСТРУМЕНТАЛЬНОЙ ДИАГНОСТИКЕ
В
РЕКОМЕНДУЕТСЯ проводить биопсию печени для оценки определения активности воспаления, выраженности фиброза в ткани печени, прогноза заболевания, необходимости лечения и требуемой интенсивности лечения [28, 29]
В
РЕКОМЕНДУЕТСЯ проводить биопсию печени с соблюдением соответствующих правил – стандартной операционной процедуры (СОП) [28, 29]
С
РЕКОМЕНДУЕТСЯ проводить УЗИ печени при отсутствии возможности провести биопсию [28, 29]
С
РЕКОМЕНДУЕТСЯ проводить УЗИ печени пациентам с повышенным значением a-фетопротеина для определения наличия гепатоцеллюлярной карциномы (ГЦК) [28, 29]
С помощью УЗИ печени можно обнаружить:
УЗИ печени является методом, который достоверно отражает изменения в печени характерные для ГЦК совместно с α-фетопротеином.
С
РЕКОМЕНДУЕТСЯ проводить эластографию для оценки фиброза печени при отсутствии возможности провести биопсию печени
СЫВОРОТОЧНЫЕ БИОМАРКЕРЫ ФИБРОЗА ПЕЧЕНИ [5]
С
Формулы для расчета показателей
APRI = (АСТ/(верхний предел АСТ)) * 100 / тромбоциты (109/л)
Баллы ≤0.5:
Значительный фиброз или цирроз печени менее вероятен
Баллы >0.5 - ≤ 1:
Значительный фиброз неточный, цирроз печени менее вероятен
Баллы >1 - ≤1.5:
Значительный фиброз более вероятен, цирроз неточный
Баллы >1.5 - ≤2:
Значительный фиброз более вероятен, но цирроз неточный
Баллы >2:
Значительный фиброз и цирроз печени более вероятен
FIB-4
Тест FIB-4 предназначен для определения наличия/отсутствия значимого фиброза печени у пациентов, инфицированных ВИЧ и вирусом гепатита С. Тест рассчитывается по параметрам: возраст пациента и результаты анализов крови (тромбоциты, АСТ, АЛТ). Чувствительность данного теста 70%, специфичность 97% [Vallet-Pichard A, Mallet V, Nalpas B, et al. FIB-4: an inexpensive and accurate marker of fibrosis in HCV infection. comparison with liver biopsy and fibrotest. Hepatology. 2007 Jul;46(1):32-6. PMID 17567829].
FIB-4 = Возраст (лет) * АСТ / (тромбоциты (109/л) * AЛT1/2(МЕ/л)
Интерпретация FIB-4
Баллы <1.45
вероятно отсутствие значимого фиброза
Баллы ≥1.45 - < 3.25
неопределенный уровень
Баллы >3.25
Можно использовать онлайн-калькулятор на сайте http://www.hepatitisc.uw.edu/page/clinical-calculators [26, 27].
Признаки УЗИ при ОВГВ:
В
РЕКОМЕНДУЕТСЯ проведение КТ или МРТ брюшной полости при неясных очаговых изменениях в печени или неопределенных, противоречивых данных, полученных при УЗИ брюшной полости [WHO, AASLD, Medscape]
Признаки КТ брюшной полости при ОВГВ:
гепатомегалия;
возможное снижение затухания вокруг портальной системы и ворот печени (перипортальный отек);
возможно диффузно сниженное паренхиматозное затухание на бесконтрастной КТ;
диффузные отечные изменения;
стеатоз печени может быть причиной (стеатогепатит) или результатом острого гепатита.
Признаки МРТ брюшной полости при ОВГВ - часто используется для исключения других заболеваний печени:
Т2 - повышенный сигнал Т2 вокруг портальной системы (перипортальный отек), возможное умеренное генерализованное увеличение интенсивности паренхиматозного сигнала;
Т1 С+ (Gd) - отсроченное, постепенное перипортальное усиление;
ИП/ООП - стеатоз печени может быть очевидным.
В
РЕКОМЕНДУЕТСЯ проведение электрокардиографии (ЭКГ) у пациентов с любыми отклонениями в работе сердечно-сосудистой системы (сердечного ритма, изменением границ и тонов сердца, выявлением шума) с целью предотвращения развития декомпенсации сопутствующей патологии [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ пациентам с тяжелым и осложненным течением ОВГВ и имеющим сопутствующую патологию при наличии неотложных состояний проведение консультации врача анестезиолога-реаниматолога не позднее 30 минут от момента поступления в стационар для определений показаний к переводу в отделение реанимации и интенсивной терапии (ОРИТ) [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ проведение осмотра врачом-хирургом пациентов с ОВГВ при наличии интенсивных болей в животе, гипотонии, геморрагическом синдроме с целью выявления и своевременного лечения патологии со стороны желудочно-кишечного тракта [WHO, AASLD, Medscape]
Примеры формулировки диагноза острой ВГВ-инфекции:
В16. Острый вирусный гепатит В, желтушная цитолитическая форма (типичная), средней степени тяжести, циклическое течение.
В16 Острый вирусный гепатит В, безжелтушная, атипичная форма.
РЕКОМЕНДАЦИИ ПО ИНСТРУМЕНТАЛЬНОЙ ДИАГНОСТИКЕ ХВГВ
В
С
РЕКОМЕНДУЕТСЯ проведение КТ брюшной полости при неясных очаговых изменениях в печени или неопределенных, противоречивых данных, полученных при УЗИ брюшной полости [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проведение МРТ брюшной полости при неясных очаговых изменениях в печени или неопределенных, противоречивых данных, полученных при УЗИ брюшной полости [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить гистологическую оценку тяжести заболевания пациентам с HBeAg-положительным статусом, уровнем HBV-ДНК >20 000 МЕ/мл и уровнем АЛТ менее чем в 2 раза выше ВГН (<50 ЕД/л для женщин, <70 ЕД/л для мужчин), особенно у лиц старше 40 лет и инфицированных в молодом возрасте (т. е. при длительном течении инфекции)* [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить оценку тяжести заболевания у HBeAg-отрицательных пациентов с уровнем ДНК ВГВ > 2000 МЕ/мл и повышенным уровнем АЛТ менее чем в 2 раза по сравнению с ВГН, особенно лица старше 40 лет и инфицированные в молодом возрасте. т. е. большая продолжительность инфекции)* [WHO, AASLD, Medscape]
Фазы заболевания характеризуются следующими признаками:
Диагностические критерии и определения фазы хронического гепатита В
Иммунотолерантный ХВГВ
Иммуноактивный ХВГВ
Неактивный ХВГВ
Другие определения
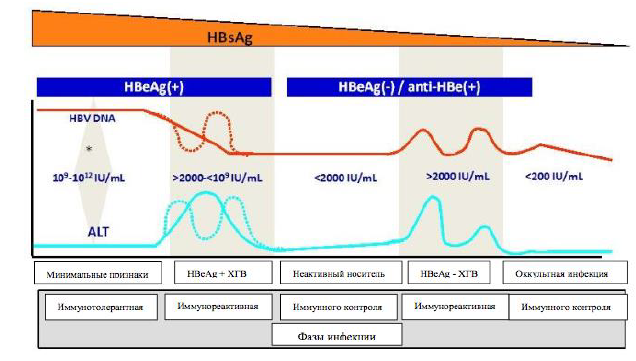
Рис. Фазы ХВГ (WGO Global Guideline Hepatitis B. 2015). https://www.worldgastroenterology.org/guidelines/hepatitis-b/hepatitis-b-russian
Фазы ВГВ-инфекции
Фазы / Показатели
HBeAg-позитивная
HBeAg-негативная
HBsAg-негативная
HBeAg-позитивная инфекция
HBeAg-позитивный гепатит
HBeAg-негативная инфекция
HBeAg-негативный гепатит
Оккультный гепатит
Паст-инфекция
HBsAg
+ (высокий уровень)
+ (высокий / промежуточный уровень)
+ (низкий уровень: <1000 МЕ/мл)
+ (промежуточный уровень)
--
--
Anti-HBs
--
--
--
--
±
±
HBeAg
+
+
--
--
--
--
Anti-HBe
--
--
+
+
+
+
Anti-HBc
+
+
+
+
+
+
HBV ДНК
>107 МЕ/мл
104 -107 МЕ/мл
<2000 (иногда до 20000) МЕ/мл
>2000 МЕ/мл
В печени: +; в сыворотке: +/-- (<200 МЕ/мл)
--
АЛТ
Норма (<40 МЕ/мл)
↑
Норма (<40 МЕ/мл)
↑
Норма / ↑
Норма
Гистология / тяжесть заболевания
Норма / минимальная
Активный гепатит, фиброз
Норма
Активный гепатит, фиброз
Активный гепатит, фиброз
Норма
Лабораторная диагностика
РЕКОМЕНДАЦИИ ПО ЛАБОРАТОРНОЙ ДИАГНОСТИКЕ ОВГВ
В
В инкубационном периоде ВГВ одновременно с НВsАg в сыворотке крови циркулирует НВе-антиген - маркёр активной репликации вируса, он выявляется ещё до синдрома цитолиза. НВеАg исчезает из крови ещё в периоде желтухи и появляются анти- НВе. Наличие НВеАg всегда отражает продолжающуюся репликативную фазу острой НВV-инфекции, если он обнаруживается более 2-3 мес, то это свидетельствует о возможности хронизации процесса. Индикация НВеАg имеет не столько диагностическое, сколько эпидемиологическое и прогностическое значение, изменением генетического кода в Рге.
При заражении мутантным типом НВV наблюдается высокая частота развития тяжёлых форм ОВГВ и фульминантного гепатита. НВеАg как критерий репликации не выявляется, может отсутствовать НВsАg.
Антитела к HBsAg (анти-HBs) вырабатываются после разрешения инфекции и являются единственным маркером антител к ВГВ, присутствующим после вакцинации.
В
РЕКОМЕНДУЕТСЯ определение ДНК ВГВ в крови методом ПЦР, качественное и количественное исследование пациентам с подозрением на острый вирусный гепатит В при отрицательном HBsAg как критерий для ранней диагностики и установления уровня вирусной нагрузки [WHO, AASLD, Medscape]
ПЦР позволяет выявить ДНК вируса в сыворотке крови, лимфоцитах, клетках печени, что указывает на репликацию. ДНК ВГВ начинает обнаруживаться в крови в среднем через месяц после инфицирования и является первым диагностическим маркером ВГВ, опережая появление HBsAg на 10-20 дней. Исследование на ДНК ВГВ позволяет проводить раннюю диагностику ОГВ, выявлять скрытые (латентные) формы ГВ и мутантные по HBeAg штаммы вируса. Кроме того, качественное исследование на ДНК ВГВ проводится для оценки вирусологического ответа при лечении аналогами нуклеозидов/нуклеотидов пациентов с крайне тяжелыми формами ОВГВ.
В
РЕКОМЕНДУЕТСЯ проводить количественное определение ДНК HBV и наличие е-антигена гепатита В (HBeAg) для оценки активной репликации вируса [WHO, AASLD, Medscape]
Поверхностный антиген гепатита В (HBsAg) и е-антиген гепатита В (HBeAg) (маркер инфекционности) являются первыми маркерами, которые можно идентифицировать в сыворотке крови при остром заболевании. Далее следует антитело к сердцевинному антигену вируса гепатита В (анти-HBc) иммуноглобулин M (IgM).
В
РЕКОМЕНДУЕТСЯ тестирование на ДНК HBV при подозрении на скрытый HBV (положительные анти-HBc и отрицательные антитела к HBsAg [анти-HBs] и HBsAg) или в случаях, когда все серологические тесты отрицательны [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проведение серологических исследований по определению антител классов M и G в крови методом ИФА к ВГС (anti-HCV IgM и anti-HCV IgG), ВГЕ (anti-HEV IgM и anti-HEV IgG) всем пациентам с подозрением на острый гепатит c целью дифференциальной диагностики гепатита ОВГ и определения микст-инфицирования [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ определение вирусов гепатитов А, В, С, D методом ИФА или методом ПЦР не позднее 24 часов от момента поступления в стационар пациентам с печеночной комой [WHO, AASLD, Medscape]
С
Значение ОАК
При неосложненном течении ОВГВ характерны лимфоцитоз, лейкопения, нейтропения, анемия возникает редко. При фульминантной или осложненных формах наблюдается лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, тромбоцитопения, замедление СОЭ. В преджелтушный период (т. е. до появления желтухи) лейкопения (т. е. гранулоцитопения) и лимфоцитоз являются наиболее частыми гематологическими нарушениями и сопровождаются повышением скорости оседания эритроцитов (СОЭ).
Значение АЛТ и АСТ
Значение ГГТ и ЩФ
Значение альбумина
Динамика сывороточных маркеров при ОВГВ
Анти-НВс IgM/ анти-НВс IgG
HBeAg/ Анти-НВe
ДНК HBV
Трактовка результатов обследования
+/-
+/-
+/-
+
Инкубационный или острый период
+/-
+/+
-/+
+
Острый период и начало реконвалесценции
-/-
+/+
-/+
-
Ранняя реконвалесценция (2-3мес от начала желтушного периода)
-/+
-/+
-/+
-
Поздняя реконвалесценция и формирование протективного иммунитета (6 мес и более от начала желтушного периода)
Перечень маркеров ВГВ-инфекции и их интерпретация
Характеристики
HBsAg
анти-HBc IgG
Показатель хронического или перенесенного ВГВ.
HBeAg
Anti-HBe
Анти-HBs
ДНК ВГВ
РЕКОМЕНДАЦИИ ПО ЛАБОРАТОРНОЙ ДИАГНОСТИКЕ ХВГВ
Лица, не вакцинированные в младенчестве, чьи родители родились в регионах с высокой эндемичностью по ВГВ (≥8%);
• Лица, которые когда-либо употребляли инъекционные наркотики;
• Мужчины, имеющие половые контакты с мужчинами;
• Лица, нуждающиеся в иммуносупрессивной терапии, включая химиотерапию, иммуносупрессию, связанную с трансплантацией органов, и иммуносупрессию при ревматологических или гастроэнтерологических заболеваниях;
• Лица с повышенным уровнем АЛТ или АСТ неизвестной этиологии;
• Доноры крови, плазмы, органов, тканей или спермы;
• Лица с терминальной стадией почечной недостаточности, включая пациентов, находящихся на гемодиализе;
• Беременные женщины;
• Младенцы, рожденные от HBsAg-положительных матерей;
• Лица с хроническими заболеваниями печени, например, ВГС;
• ВИЧ-инфицированные лица;
• Лица, имеющие бытовые и половые контакты с HBsAg-позитивными лицами и использующие совместные иглы
• Лица, не состоящие в длительных взаимно моногамных отношениях (например, >1 сексуальный партнер в течение предыдущих 6 месяцев);
• Лица, обращающиеся за обследованием или лечением венерического заболевания;
• Работники здравоохранения, подвергающиеся профессиональному риску контакта с кровью или биологическими жидкостями, загрязненными кровью;
• Жители и персонал учреждений для лиц с ограниченными возможностями;
• Путешественники в страны со средней или высокой распространенностью инфекции ВГВ;
• Лица, являющиеся источником контакта с кровью или биологическими жидкостями, которым может потребоваться постконтактная профилактика;
• Заключенные исправительных учреждений;
• Невакцинированные лица с диабетом в возрасте от 19 до 59 лет (для непривитых взрослых больных диабетом в возрасте ≥60 лет по показаниям).
В
РЕКОМЕНДУЕТСЯ провести скрининг всем лицам, рожденным в странах с серопревалентностью HBsAg ≥2%, лицам, не вакцинированным в младенческом возрасте, родители которых родились в регионах с высокой эндемичностью по ВГВ (≥8%), беременным женщинам, лицам, нуждающимся в иммуносупрессивной терапии, и группы высокого риска [AASLD, 2018]
В
РЕКОМЕНДУЕТСЯ провести вакцинацию анти-HBs-отрицательным лицам, прошедшим скрининг [AASLD, 2018]
В
НЕ РЕКОМЕНДУЕТСЯ проводить скрининг на анти-HBc для определения предыдущего контакта [AASLD, 2018]
В
РЕКОМЕНДУЕТСЯ провести скрининг на анти-HBc пациентов с ВИЧ-инфекцией, которым предстоит пройти курс лечения ВГС или противоопухолевой и другой иммунодепрессивной терапии или почечного диализа, а также в донорской крови [AASLD, 2018]
В
РЕКОМЕНДУЕТСЯ провести серологическое тестирование (ИФА-метод) для диагностики ХВГВ:
HBsAg;
HBeAg;
анти-HBс IgG
В
РЕКОМЕНДУЕТСЯ проверять HBsAg, анти-HBc, суммарный и анти-HBs во время медицинских осмотров
В
РЕКОМЕНДУЕТСЯ провести пациентам с положительным HBsAg тестирование на ДНК ВГВ [WHO, AASLD, Medscape]
С
НЕ РЕКОМЕНДУЕТСЯ проводить количественное определение HBsAg для рутинного тестирования или наблюдения за пациентами с ХВГВ [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить количественное определение HBsAg при назначении противовирусной терапии с Пег-ИНФ пациентам с ХВГВ [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить количественное тестирование ДНК ВГВ для диагностики ХВГВ и назначения противовирусной терапии, а также для мониторинга эффективности противовирусной терапии [WHO, AASLD, Medscape]
В
НЕ РЕКОМЕНДУЕТСЯ проводить генотипирование ВГВ для рутинного тестирования или последующего наблюдения и обследования больных с ХВГВ [WHO, AASLD, Medscape]
D
НЕ РЕКОМЕНДУЕТСЯ проводить тестирование на вирусную резистентность пациентам с ХВГВ, ранее не получавших лечения [WHO, AASLD, Medscape]
Необходимые действия в зависимости от результатов скрининговых тестов на ВГВ- инфекцию [AASLD, 2018]
Результаты скринингового теста
Интерпретация
Управление
Вакцинировать?
HBsAg
Анти-HBc IgG
Анти-HBs
+
+
-
Хронический гепатит В
Необходимо дополнительное тестирование и управление
Нет
-
+
+
Перенесенная инфекция HBV, разрешившаяся
Дальнейшее лечение не требуется, за исключением случаев иммунодефицита или проведения химиотерапии или иммуносупрессивной терапии.
Нет
-
+
-
Перенесенная инфекция HBV, разрешившаяся или ложноположительная
Анализ ДНК ВГВ у пациентов с ослабленным иммунитетом
Да, если пациент проживает не в зоне средней или высокой эндемичности
-
-
+
Иммунный
Без дальнейшего тестирования
Нет
-
-
-
Незараженный и не имеющий иммунитета
Без дальнейшего тестирования
Да
В
РЕКОМЕНДУЕТСЯ провести рутинные лабораторные исследования для диагностики ХВГВ:
ОАК с тромбоцитами;
печеночные тесты – АЛТ, АСТ, фракции билирубина, ЩФ, альбумин;
ГГТ, АФП (для скрининга ГЦК);
МНО, протромбиновое время, ПТИ.
АЛТ и АСТ
Уровни АЛТ и АСТ в сыворотке могут частично отражать степень повреждения клеток печени. Повышение уровня АЛТ у пациентов с длительной вирусной супрессией требует дополнительных тестов для выявления возможных причин.
Степень биохимической активности гепатита по значению АЛТ
АЛТ (АСТ)
<ВГН
1-5 ВГН
5-10 ВГН
> 10 ВГН
Общий билирубин
Повышение уровня билирубина обусловлено повреждением клеток печени, обструкцией внутрипеченочных и внепеченочных желчевыводящих путей, нарушением метаболизма билирубина и гемолизом.
Сывороточный альбумин
Отражает синтетические функции печени. У пациентов с циррозом печени и печеночной недостаточностью отмечается снижение уровня сывороточного альбумина. Кроме того, уровень альбумина в сыворотке зависит от статуса питания.
Протромбиновое время, ПТИ, МНО
Эти показатели отражают синтетические функции печени - факторов свертывания крови и имеют важное значение для прогнозирования прогрессирования заболевания и прогноза.
Сывороточная γ-глутамилтрансфераза (ГГТ)
Сывороточный ГГТ у здоровых людей в основном поступает из печени. Этот фермент значительно повышается при алкогольной болезни печени, лекарственной болезни печени, холангите, внутрипеченочном и внепеченочном холестазе.
Щелочная фосфатаза сыворотки (ЩФ)
Это неспецифический показатель для функции печени, хотя холестаз может стимулировать синтез ЩФ. Если уровни ЩФ повышены, необходимо определение уровня изоферментов ГГТ. Динамические изменения уровня ЩФ часто используются в клинической практике для оценки холестаза, прогрессирования заболевания, прогноза и эффективности.
Альфа-фетопротеин (АФП)
АФП является важным показателем для диагностики ГЦК. Величина и динамика изменения повышения АФП, а также его корреляция с повышением и снижением уровней АЛТ и АСТ требуют особого внимания. Кроме того, для всестороннего анализа необходимо провести изучение клинических проявлений и визуализирующие исследования печени (УЗИ, КТ, МРТ).
Дифференциальный диагноз
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГЕМОКОНТАКТНЫХ ВИРУСНЫХ ГЕПАТИТОВ (ВГВ, ВГС)
При постановке диагнозаГВГ нередко приходится проводить дифференциальную диагностику желтух, используя ряд клинико-лабораторных и инструментальных методов исследования, включающих:
Дифференциальная диагностика гемоконтактных вирусных гепатитов
Дифференциальные симптомы/признаки
Дифференциальный тест
Алкогольное заболевание печени
Симптомы алкогольной зависимости, но не является диагностическими.
Отрицательный тест на HBsAg и анти-ВГС
Жировой гепатоз
Без отличительных дифференциальных признаков и симптомов.
Отрицательный тест на HBsAg и анти-ВГС. УЗИ – жировой гепатоз. Биопсия печени – жировой гепатоз.
Гемахроматоз
Без отличительных признаков и симптомов, но у некоторых пациентов с тяжелым течением могут быть кардиомиопатия, артриты или диабет.
Другие хронические заболевания печени
В анамнезе у пациентов или физикальные данные повреждения печени метаболического, аутоиммунного или токсического генеза (вызванного лекарствен-ными средствами).
Отрицательный тест на HBsAg и анти-ВГС. Биохимия крови или серология, токсилогические данные или биопсия печени.
Надпеченочные желтухи
(гемолитическая болезнь новорожденных)
Желтушность кожи и склер, цвет мочи и кала не меняется.
Заболевание проявляется обычно в периоде полового созревания (3-13 лет), аутосомно-доминантный, течение доброкачественное, увеличение печени редко, нет интоксикации.
Синдром Дабина-Джонсона-Роттора (наследственный гепатоз)
Заболевание проявляется обычно в юношеском и молодом возрасте, аутосомно-доминантный. Общее состояние детей не нарушается. Умеренное увеличение печени. Заболевание носит семейный характер, течение хроническое, благоприятное.
Заболевание (аутосомно-рецессивный или доминантный) у младенцев и новорожденных. Выраженная желтуха, резко выражены общеневрологические и вегетативные синдромы, увеличение печени не наблюдается. Протекает очень тяжело и заканчивается летальным исходом уже в первый месяц жизни ребенка.
Атрезия желчевыводящих путей
Желтуха сразу после рождения или в течение месяца, темная окраска мочи и обесцвеченный кал, долгое время нет интоксикации. Окончательный диагноз устанавливается при инструментальном исследовании.
Лечение
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
При ГВГ больным рекомендуются отдых и сон по мере необходимости, разрешается заниматься умеренными физическими упражнениями.
Выявленные пациенты с острым гепатитом В могут получать лечение:
Более 95% иммунокомпетентных взрослых с острой ВГВ-инфекцией не нуждаются в противовирусном лечении, поскольку завершается спонтанным выздоровлением.
Рекомендации по противовирусной терапии ОВГВ Основной целью лечения острой ВГВ-инфекции является предотвращение риска острой печеночной недостаточности, улучшение качества жизни за счет сокращения продолжительности симптомов, связанных с тяжелым заболеванием.
Для больных с ОВГВ проводится поддерживающая терапия.
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию при ОВГВ пациентам с тяжелым и фульминантным течением заболевания нуклеозидами/ нуклеотидами - ингибиторами обратной транскриптазы с целью предотвращения развития осложнений и хронизации заболевания [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ использовать при ОВГВ следующие противовирусные препараты – аналоги нуклеозидов:
тенофовир;
энтекавир
С
А
НЕ РЕКОМЕНДУЕТСЯ использовать при ОВГВ инферфероны и ПЕГ-ИФН из-за повышенного риска некровоспалительного процесса в печени [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ продолжать лечение нуклеозидами/неуклеотидами до подтверждения клиренса HBsAg [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ проведение дезинтоксикационной терапии пациентам с ОВГВ по клиническим показаниям с учетом степени тяжести заболевания для купирования синдрома интоксикации [РФ]
МОНИТОРИНГ РЕКОНВАЛЕСЦЕНТОВ ОСТРОЙ ВГВ-ИНФЕКЦИИ
С
РЕКОМЕНДУЕТСЯ проводить последующее наблюдение за лицами, перенесшими ОВГВ в течение 6 мес – контроль АЛТ, HBsAg, anti-HBs через 3, 6 мес [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить последующее наблюдение за лицами, у которых отсутствует элиминация HBsAg через 6 месяцев и дальнейшее лечение согласно рекомендациям для ХВГВ [WHO, AASLD, Medscape]
РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ХРОНИЧЕСКОЙ ВГВ-ИНФЕКЦИИ
А
РЕКОМЕНДУЕТСЯ использовать 2 стратегии противовирусной терапии [WHO, AASLD, Medscape]:
фиксированный курс терапии Пег-ИФН (48 недель) и в отдельных случаях – АН (для достижения стойкого вирусологического ответа после завершения лечения);
длительное лечение АН (для поддержания ремиссии).
В
РЕКОМЕНДУЕТСЯ предоставить пациенту полную информацию об особенностях ПЕГ-ИФН и АН перед проведением ПВТ для совместного принятия решения о выборе метода лечения [WHO, AASLD, Medscape]
Дополнительными целями терапии являются профилактика реактивации гепатита В и профилактика передачи вируса от матери ребенку.
С
Оценка уровня вирусной нагрузки: используется количественное определение ДНК ВГВ в сыворотке крови, определение HВeAg, для определения фазы хронической ВГВ-инфекции и принятия решения о лечении и последующего наблюдения за больными.
Оценка наличия сопутствующих заболеваний: выявление других заболеваний, в том числе коинфекции ВИЧ, ВГС или ВГD, нарушения толерантности к глюкозе, дислипидемии, неалкогольной жировой болезни печени, алкогольного поражения печени, перегрузки железом и вызванного лекарственными средствами или токсинами повреждения печени. Все лица с циррозом должны пройти скрининг на ГЦК.
Оценка уровня потребления алкоголя и рекомендации по изменению образа жизни, включая сокращение потребления алкоголя, соблюдение режима питания и физической активности.
Снижение риска передачи: скрининг членов семьи и половых партнеров на HВsAg с последующей вакцинацией против ВГВ HbsAg негативных лиц, не имеющих иммунитета и , а также другие общие меры для снижения риска передачи ВГВ.
Оценку исходных показателей функции почек и риска развития дисфункции почек следует проводить у всех лиц перед началом противовирусного лечения.
В
РЕКОМЕНДУЕТСЯ исследовать функцию почек и оценить исходный риск почечной дисфункции до начала противовирусной терапии всем пациентам [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ оценивать пациентов на предмет риска прогрессирования заболевания, чтобы определить, следует ли начинать противовирусную терапию, на основании анализа уровня ДНК ВГВ в сыворотке крови, АЛТ, тяжести заболевания печени, а также их возраста, семейного анамнеза и сопутствующих заболеваний [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ консультировать пациентов относительно показаний для проведения лечения (в том числе вероятных преимуществ и побочных эффектов); необходимости долгосрочного лечения и готовности следовать ему, а также необходимости наблюдения как во время лечения, так и в отсутствие лечения [WHO, AASLD, Medscape]
Следует разъяснить значение абсолютной приверженности лечению как для его эффективности, так и для снижения риска развития лекарственной устойчивости; проинформировать о том, что внезапное прерывание лечения может ускорить развитие острой печеночной недостаточности, а также ознакомить с финансовыми аспектами терапии.
С
Уровни АЛТ и ДНК ВГВ в сыворотке, а также фиброз печени являются важными предикторами долгосрочного исхода, которые определяют решения о начале лечения, а также ответ на лечение.
D
А
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам с ХГВ и клиническими признаками компенсированного или декомпенсированного цирроза (или с циррозом, установленном на основе индекса APRI >2 для взрослых), независимо от уровней АЛТ, наличия или отсутствия HBeAg или уровней ДНК ВГВ [WHO, AASLD, Medscape]
А
высокий уровень репликации ВГВ (концентрация ДНК ВГВ >20 000 МЕ/мл), независимо от HBeAg-статуса
А
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам с ХГВ при стабильно высоких уровнях АЛТ независимо HBeAg-статуса при недоступности определения ДНК ВГВ [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам независимо от HBeAg-статуса с ДНК ВГВ > 2000 МЕ/мл, АЛТ> ВГН и/или по крайней мере умеренным фиброзом печени [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам независимо от степени фиброза с ДНК ВГВ >20 000 МЕ/мл и уровнем АЛТ >2xВГН [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ использовать противовирусную терапию аналогами нуклеозидов (АН) пациентам с положительным HBsAg при печеночной недостаточности, трансплантации печени, получающим химиотерапию или иммунодепрессанты, ко-инфекции ВГВ/ВГС, получающим ПППД [WHO, AASLD, Medscape]
Лечение иммунотолерантного ХВГВ
В
НЕ РЕКОМЕНДУЕТСЯ проводить противовирусную терапию для взрослых с иммунотолерантным ХГВ [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить оценку уровня АЛТ каждые 6 месяцев для взрослых с иммунотолерантным ХВГВ для мониторинга потенциального перехода к иммуноактивному ХВГВ [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию взрослым >40 лет с нормальным АЛТ, с уровнем ДНК HBV (1 000 000 МЕ / мл) и результатах биопсии печени, показывающим значительное некровоспаление или фиброз [WHO, AASLD, Medscape]
Лечение иммуноактивного ХВГВ
А
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию взрослых с иммуноактивным ХВГВ (HBeAg-отрицательным или HBeAg-положительным) для снижения риска осложнений, связанных с печенью [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ использовать ПЕГ-ИФН, энтекавир или тенофовир (TDF) в качестве предпочтительной начальной терапии для взрослых с иммуноактивным ХВГВ [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ использовать тенофовир алафенамид (TAF) или энтекавир для взрослых с иммуноактивным ХВГВ с почечной дисфункцией или заболеваниями костей или с риском их возникновения [WHO, AASLD, Medscape]
С
НЕ РЕКОМЕНДУЕТСЯ использовать тенофовир алафенамид (TAF) у пациентов с иммуноактивным ХВГВ при клиренсе креатинина <15 мл/мин или тем, кто находится на гемодиализе [WHO, AASLD, Medscape]
Лечение HBeAg-позитивных иммуноактивных ХВГВ у лиц с сероконверсией анти-HBe на терапии АН
С
РЕКОМЕНДУЕТСЯ прекратить прием АН после периода консолидации лечения HBeAg-позитивным взрослым без цирроза печени с ХВГВ, у которых сероконверсия анти-HBe на фоне терапии [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ проводить бессрочную противовирусную терапию для HBeAg-позитивных взрослых с циррозом печени при ХВГВ, у которых сероконверсия анти-HBe на терапии АН, основываясь на опасениях потенциальной клинической декомпенсации и смерти, если только нет веских конкурирующих оснований для прекращения лечения [WHO, AASLD, Medscape]
Лечение HBeAg-негативного иммуноактивного ХВГВ
D
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию на неопределенный срок для взрослых с HBeAg-негативным иммуноактивным ХВГВ, если нет конкурирующих оснований для прекращения лечения [WHO, AASLD, Medscape]
Стойкая низкоуровневая виремия на терапии АН
D
РЕКОМЕНДУЕТСЯ продолжать монотерапию энтекавиром или тенофовиром независимо от АЛТ лицам со стойкой виремией низкого уровня (<2000 МЕ/мл) [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ рассмотреть одну из двух стратегий для лиц с вирусологическим прорывом на монотерапии энтекавиром или тенофовиром [WHO, AASLD, Medscape]:
перейти на другую противовирусную монотерапию с высоким барьером устойчивости; ИЛИ
добавить второй противовирусный препарат, у которого отсутствует перекрестная устойчивость
Лечение взрослых с циррозом печени и низкоуровневой виремией
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию для снижения риска декомпенсации независимо от уровня АЛТ взрослым с компенсированным циррозом печени и низким уровнем виремии (<2000 МЕ/мл) [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию на неопределенный срок независимо от уровня ДНК HBV, статуса HBeAg или уровня АЛТ HBsAg-положительным взрослым с декомпенсированным циррозом для снижения риска осложнений [WHO, AASLD, Medscape]
Лечение ХВГВ при беременности
D
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию HBsAg-позитивным беременным женщинам с уровнем ДНК HBV >200 000 МЕ/мл в зависимости от срока гестации и соотношении польза-риск для снижения риска перинатальной передачи гепатита В [WHO, AASLD, Medscape]
D
НЕ РЕКОМЕНДУЕТСЯ проводить противовирусную терапию HBsAg-позитивным беременным женщинам с уровнем ДНК HBV ˂200 000 МЕ/мл вне зависимости от срока беременности для снижения риска перинатальной передачи гепатита В [WHO, AASLD, Medscape]
Выбор режима терапии ХГВ
Предпочтительные препараты
Пациенты молодого и среднего возраста без ЦП, женщины, желающие вылечиться перед беременностью
Пег-ИФН альфа-2а
Декомпенсированный ЦП
АН
Трансплантация печени
АН
Патология почек (СКФ <60 мл / мин / 1,73 м2; альбуминурия > 30 мг / 24 ч или умеренная протеинурия; снижение фосфатов <2,5 мг / дл; пациенты на гемодиализе)
TAF, ETV
Патология костной ткани (длительное использование стероидов или других лекарственных препаратов, снижающих плотность костной ткани; переломы костей в анамнезе; остеопороз)
TAF, ETV
Беременность, женщины детородного возраста, планирующие беременность в ближайшее время
TDF
Паст-инфекция / оккультный гепатит до и вовремя проведения иммуносупрессивной терапии, химиотерапии
АН
ВГD
Пег-ИФН альфа-2а; в случае противопоказаний к ПЕГ-ИНФ альфа-2а или его неэффективности при наличии репликации HBV – АН
ВИЧ-коинфекция
Тенофовир + Эмтрицитабин
Рекомендации по терапии при резистентности к АН
Рекомендуемые препараты
LAM- или LdT-устойчивый
Переключиться на TDF или TAF
Устойчив к ADV, никогда раньше не использовал LAM или LdT
Переключиться на ETV, TDF или TAF
ADV-устойчивый и LAM/LdT-устойчивый
Переключиться на TDF или TAF
ETV-устойчивый
Переключиться на TDF или TAF
ETV-устойчивый и ADV-устойчивый
ETV в сочетании с TDF или ETV в сочетании с TAF
Рекомендации по применению ПЕГ-ИФН при ХВГВ
В
РЕКОМЕНДУЕТСЯ использовать ПЕГ-ИФН в качестве стартовой терапии с учетом прогностических факторов и клинических ситуаций [WHO, AASLD, Medscape]
Факторы, определяющие показания к назначению ПЕГ-ИФН
Клинические ситуации
В
В
Оценка безопасности и эффективности лечеия ПЕГ-ИФН
В
Рекомендуется проводить оценку приверженности к лечению при каждом обращении
В
Вирусологический ответ определяется как уровень ДНК HBV в сыворотке <2000 МЕ/мл. Обычно его оценивают через 6 месяцев и в конце терапии.
В
РЕКОМЕНДУЕТСЯ определить устойчивый вирусологический ответ (УВО) после терапии Пег-ИФН по уровню ДНК HBV в сыворотке <2000 МЕ/мл в течение как минимум 12 месяцев после окончания терапии [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ прекратить назначение Пег-ИФН, если через 12 или 24 недель уровень HBsAg >20 000 МЕ/мл у HBeAg-положительных пациентов с ХВГВ [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ прекратить назначение Пег-ИФН, если через 12 недель отсутствует снижение уровня HBsAg >20 000 МЕ/мл и ДНК ВГВ <2 log10 МЕ/мл у HBeAg-отрицательных пациентов с ХВГВ и с генотипом D [WHO, AASLD, Medscape]
В
НЕ РЕКОМЕНДУЕТСЯ использовать комбинацию АН и Пег-ИФН [WHO, AASLD, Medscape]
В
НЕ РЕКОМЕНДУЕТСЯ подключать или переходить на Пег-ИФН пациентам, получающим лечение АН [WHO, AASLD, Medscape]
В
НЕ РЕКОМЕНДУЕТСЯ использовать краткосрочное лечение АН перед применением Пег-ИФН у ранее не получавших лечение HBeAg-положительных пациентов [WHO, AASLD, Medscape]
Рекомендации по применению аналогов нуклеозидов (АН)
А
РЕКОМЕНДУЕТСЯ использовать ПВТ на основе АН длительно, фиксированным курсом до достижении конечных точек [WHO, AASLD, Medscape]:
подтвержденном клиренсе HBsAg с серконверсией anti-HBs или без нее;
после стабильной сероконверсии HBeAg и неопределяемом с помощью высокочувствительной ПЦР уровне ДНК ВГВ у пациентов с HBeAg-позитивным ХГВ без ЦП по завершении 12-месячного курса консолидирующей терапии;
длительном (≥3 лет) неопределяемом с помощью высокочувствительной ПЦР уровне ДНК ВГВ у пациентов с HBeAg-негативным ХГВ без ЦП при условии тщательного последующего мониторинга.
Рекомендованная дозировка для взрослых с почечной недостаточностью
Препарат
Рекомендованное уменьшение дозы или изменение интервалов дозирования
СКФ(мл/мин) c
≥50
30–49
10–29
Тенофовир
Одна таблетка 300мг каждые 24 часа (7,5 мерных ложек порошка каждые 24 часа)
Одна таблетка 300мг каждые 48 часов (или 160 мг [3 мерных ложки] порошка каждые 24 часа)
Энтекавир
0,5 мг 1 раз в сутки
1,0 мг 1 раз в сутки
С
РЕКОМЕНДУЕТСЯ проводить ежегодный мониторинг функции почек при проведении длительной терапии АН [WHO, AASLD, Medscape]
У лиц с нормальной функцией почек минимальный набор показателей для мониторинга может включать ежегодное исследование мочи с использованием индикаторной полоски и измерение уровня креатинина для определения рСКФ.
С
С
РЕКОМЕНДУЕТСЯ избегать назначения тенофовира (заменив его энтекавиром) у лиц при расчетной скорости клубочковой фильтрации (рСКФ) <50 мл/мин и лиц с выявленными факторами риска дисфункции почек, включая выраженную остеопению/остеопороз ИЛИ при необходимости снизить дозу тенофовира [WHO, AASLD, Medscape]
Факторы, ассоциирующиеся с повышенным риском развития дисфункции почек, включают:
С
РЕКОМЕНДУЕТСЯ избегать назначения тенофовира при одновременном или недавнем приеме адефовира или других нефротоксичных препаратов (например, аминогликозидов, амфотерицина В, фоскарнета, ганцикловира, ванкомицина, цидофовира) в связи с повышенным риском неблагоприятных эффектов со стороны почек [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить мониторинг терапии ХГВ до достижения конечных точек с определением промежуточных предикторов ее неэффективности и неудач, включая отсутствие ответа по окончании терапии и устойчивого вирусологического ответа (при фиксированных курсах), первичное отсутствие ответа, частичный вирусологический ответ и вирусологический прорыв (при длительных курсах) [WHO, AASLD, Medscape]
Предикторы ответа на Пег-ИФН и АН
Препарат
До ПВТ
Во время ПВТ
HBeAg(+)
HBeAg(+)
HBeAg (--)
Пег-ИФН
АН
Виды ВО
Определение
Пег-ИФН
Вирусологический ответ
Концентрация HBV ДНК < 2000 МЕ/мл (оценивается на 6 месяце, в конце лечения, а также через 6 и 12 месяцев после окончания терапии)
Отсутствие вирусологического ответа
Концентрация HBV ДНК > 2000 МЕ/мл (оценивается на 6 месяце терапии, в конце лечения)
Устойчивый вирусологический ответ
Уровень HBV ДНК < 2000 МЕ/мл спустя 12 месяцев после прекращения лечения
Полный ответ
Устойчивый вирусологический ответ после ПВТ в сочетании с клиренсом HBsAg
АН
Вирусологический ответ
Отсутствие (неопределяемый уровень) HBV ДНК по данным высокочувствительной ПЦР (оценивается каждые 3–6 месяцев во время лечения)
Первичное отсутствие ответа
Снижение концентрации HBV ДНК < 1 log10 МЕ/мл от первоначального через 3 месяца после начала терапии; основная причина – резистентность
Частичный вирусологический ответ
Снижение уровня ДНК HBV > 1 log10 МЕ/мл при наличии определяемой HBV ДНК спустя по крайней мере 12 месяцев после начала терапии
Вирусологический рецидив
Подтвержденное повышение уровня HBV ДНК > 1 log10 МЕ/мл по сравнению с наименьшим уровнем ДНК HBV, достигнутым на фоне лечения; основные причины – низкая приверженность к лечению и резистентность вируса
Устойчивый вирусологический ответ
Сохранение уровня HBV ДНК < 2000 МЕ/мл спустя по крайней мере 12 месяцев после прекращения ПВТ
Резистентность
Селекция мутантных штаммов HBV с заменами аминокислот в обратной транскриптазе, которые приводят к снижению чувствительности вируса к АН
Стандартный мониторинг по оценке эффективности и безопасности во время проведения ПВТ
Кратность
Пег-ИФН
АН
ОАК с подсчетом тромбоцитов
Каждые 2 недели в первый месяц, далее каждые 4 недели
Каждые 12 недель
АЛТ, АСТ, Билирубин Альбумин, МНО
Каждые 4 недели
Каждые 12 недель
Креатинин / клиренс креатинина, Мочевина
Каждые 12 недель
У пациентов с низким риском почечных осложнений* каждые 12 недель в первый год лечения, далее – каждые 24 недели при отсутствии ухудшения). У пациентов с высоким риском почечных осложнений* – каждые 4 недели в первые 3 месяца, далее каждые 12 недель до конца первого года лечения, далее - каждые 24 недели (при отсутствии ухудшения). При клиренсе креатинина менее 60 мл/мин или уровне фосфатов сыворотки менее 2 мг/дл целесообразна более частая оценка
Фосфаты
ТТГ
Каждые 12 недель
АФП
Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП
Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП
УЗИ ОБП
Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП
Каждые 24 недели у пациентов без ЦП, каждые 12 недель у пациентов с ЦП
Каждые 12 недель
HBV DNA (качественный, количественный тест)
На 12, 24 и 48 неделях ПВТ и через 24 и 48 недель после ее окончания
Каждые 12 недель для подтверждения ВО и далее каждые 12-24 недели во время ПВТ и после ее прекращения (при фиксированном курсе)
HBeAg / anti-HBe (у исходно HBeAg-позитивных пациентов)
На 24 и 48 неделях ПВТ и через 24 и 48 недель после ее окончания
Каждые 24 недели во время ПВТ и после ее прекращения (при фиксированном курсе)
HBsAg (количественный тест)
На 12 и 24 неделях ПВТ
HBsAg / anti-HBs
Каждые 48 недель после сероконверсии HBeAg и негативации HBV ДНК у HBeAg-позитивных пациентов или негативации HBV ДНК у HBeAg-негативных пациентов
Каждые 48 недель после сероконверсии HBeAg и негативации HBV ДНК у HBeAg-позитивных пациентов или негативации HBV ДНК у HBeAg-негативных пациентов во время ПВТ и после ее завершения (при фиксированном курсе)
Другие (в зависимости от сопутствующих заболеваний и побочных явлений)
По показаниям
По показаниям
Неудачи ПВТ и тактика при них
Препараты
Период
Показатели неэффективности
Тактика
HBeAg-позитивные пациенты
HBeAg-негативные пациенты
Пег-ИФН
12 (24) неделя ПВТ
HBsAg > 20 000 МЕ/мл или не снижается и HBV ДНК не снижается или снижается менее чем на 2 log10 МЕ/мл
HBsAg не снижается и HBV ДНК не снижается или снижается менее чем на 2 log10 МЕ/мл
Рассмотреть вопрос об отмене Пег-ИФН (особенно при генотипе D HBV) и назначении АН
48 неделя (окончание) ПВТ и период последующего наблюдения
Определяется HBeAg или HBV ДНК > 2000 МЕ/мл
HBV ДНК > 2000 МЕ/мл
Рассмотреть вопрос о назначении АН
АН
12 неделя ПВТ
Первичное отсутствие ответа
24 неделя ПВТ
Частичный вирусологический ответ
Любой период ПВТ
Вирусологический рецидив
Любой период после ПВТ (при ограниченном по времени курсе)
Рецидив
Возобновить прием АН
Конечные результаты противовирусной терапии
Долгосрочное подавление ДНК ВГВ до неопределяемого уровня, является самым сильным прогностическим критерием исхода хронической ВГВ-инфекции.
Потеря HBeAg с сероконверсией анти-HBe или без нее у HBeAg-положительных пациентов, представляет собой частичный иммунный контроль над хронической ВГВ-инфекцией.
Нормализация уровня АЛТ, которая достигается у большинства пациентов с длительным подавлением репликации ВГВ.
Исчезновение HBsAg с сероконверсией анти-HBs является оптимальной конечной точкой, указывающий на глубокое подавление репликации ВГВ и экспрессии вирусного белка.
А
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию только специалистам, имеющим опыт лечения заболеваний печени [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ тщательная оценка и консультирование пациента имеют решающее значение для успешной противовирусной терапии [WHO, AASLD, Medscape]
постоянно нормальные уровни АЛТ (определялись каждые 3 месяца в течение 12 месяцев), но с семейным анамнезом цирроза или рака печени и старше 30 лет;
постоянно нормальные уровни АЛТ (определялись каждые 3 месяца в течение 12 месяцев), отсутствие семейного анамнеза цирроза или рака печени, но возраст старше 30 лет с неинвазивными тестами на фиброз печени или биопсией печени, выявляющими явное воспаление или фиброз печени;
внепеченочные проявления, связанные с ВГВ (например, гломерулонефрит, васкулит, узелковый полиартериит и периферическая невропатия).
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам независимо от степени фиброза с HBeAg-положительной хронической ВГВ-инфекцией, определяемой стабильно нормальным уровнем АЛТ и высоким уровнем ДНК HBV, если они старше 30 лет [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию пациентам независимо от HBeAg-статуса с хронической ВГВ-инфекцией и семейным анамнезом ГЦК или цирроза печени и внепеченочных проявлений [WHO, AASLD, Medscape]
Основные стратегии ПВТ ХГВ
АН
Путь введения
Внутрь
48 недель
Неопределенная / Завершение до достижения стоп-точек у отдельных категорий пациентов
Плохая
Хорошая
Безопасность при длительном применении
Возможны побочные явления (психические, неврологические, эндокринные нарушения)
Крайне редкие побочные явления (в отношении функции почек, состояния костей для некоторых АН)
Противопоказания
Множество (декомпенсированное заболевание печени, сопутствующая патология)
Практически нет (в случаях ХБП – подбор дозы в зависимости от СКФ)
Стратегия
Индукция длительного иммунного контроля посредством фиксированного курса лечения
Остановка гепатита и прогрессирования заболевания путем ингибирования репликации вируса
Уровень вирусной супрессии
Умеренный (различные виды ответа)
Универсально высокий
Эффект на потерю HBeAg
Умеренный, в зависимости от исходных характеристик
Низкий в первый годы, увеличивается во время длительной терапии
Эффект на потерю HBsAg
Различный, в зависимости от исходных характеристик (в целом, выше сравнению с АН)
Низкий: медленно возрастает по мере лечения у HBeAg-позитивных пациентов, обычно очень низкий у HBeAg-негативных пациентов
Риск рецидива после завершения терапии
Низкий при наличии УВО на 6-12 месяце после лечения
Средний, если проводится консолидирующая терапия после HBeAg-сероконверсии
Ранние стоп-точки (правила остановки терапии)
Есть
Нет
Риск развития резистентности вируса
Нет
Минимальный или отсутствует
Возможность применения при беременности
Нет
Имеется (TDF)
Утвержденные противовирусные препараты для взрослых и детей
Лекарство
Доза для взрослыхa
Использование у детей
Беременность
Категорияb
Возможные побочные эффектыc
Мониторинг леченияd
Предпочтительный
180 мкг еженедельно
Доза ≥1 года: 6 миллионов МЕ/м 2 три раза в неделю d
С
Гриппоподобные симптомы, утомляемость, расстройства настроения, цитопения, аутоиммунные нарушения у взрослых, анорексия и потеря массы тела у детей
Энтекавир
0,5 мг в день е
≥2 лет доза: в зависимости от веса до 10-30 кг; свыше 30 кг: 0,5 мг в день e
С
Лактацидоз (только при декомпенсированном циррозе)
Тенофовир дизопроксила фумарат
300 мг в день
≥12 лет
В
Нефропатия, синдром Фанкони, остеомаляция, лактоацидоз
Тенофовир алафенамид
25 мг в день
—
Данных об использовании во время беременности у человека недостаточно, чтобы сообщить о риске врожденных дефектов и выкидыша, связанном с приемом препарата.
молочнокислый ацидоз
Нежелательный
Ламивудин
100 мг в день
С
Адефовир
10 мг в день
≥12 лет
С
Телбивудин
600 мг в день
—
В
b В 2015 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США заменило обозначение риска беременности буквами A, B, C, D и X на более конкретное обозначение беременности и кормления грудью. Эта новая маркировка вводится постепенно, и на сегодняшний день только TAF включает эти дополнительные данные.
c На листке-вкладыше.
d Пег-ИФН-α-2а не одобрен для лечения детей с хроническим гепатитом В, но одобрен для лечения хронического гепатита С. Медицинские работники могут рассмотреть возможность использования этого препарата для детей с хроническим гепатитом В. Продолжительность лечения, указанная у взрослых, составляет 48 недель.
e Доза энтекавира составляет 1 мг в день, если пациент принимает ламивудин или у него декомпенсированный цирроз печени.
Сокращение: ТТГ, тиреостимулирующий гормон.
В
С
РЕКОМЕНДУЕТСЯ проверять статус HBeAg каждые 6-12 месяцев HBeAg-положительным пациентам [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ исследовать другие причины заболевания печени, включая, ВГС или ВГD, лекарственную токсичность, неалкогольный жировой гепатоз, аутоиммунное заболевание печени и др. у лиц с ДНК ВГВ <2000 МЕ/мл, но повышенным уровнем АЛТ [WHO, AASLD, Medscape]
У лиц, у которых достигнут устойчивый серологический клиренс HBsAg, рутинный мониторинг АЛТ и HBV-ДНК больше не требуется.
С
РЕКОМЕНДУЕТСЯ проверять уровни АЛТ и ДНК ВГВ каждые 3-6 мес в течение первого года наблюдения у пациентов с HBeAg-отрицательным результатом, нормальным уровнем АЛТ (≤25 ЕД/л у женщин, ≤35 ЕД/л у мужчин) и ДНК ВГВ <2000 МЕ/мл, чтобы подтвердить наличие у них неактивного ХВГ, затем с интервалом 6-12 мес [WHO, AASLD, Medscape]
Если стоимость вызывает беспокойство, можно использовать только мониторинг АЛТ. Когда уровни АЛТ превышают норму, анализ АЛТ вместе с ДНК ВГВ следует проводить чаще (каждые 3–6 мес).
С
РЕКОМЕНДУЕТСЯ обследовать ежегодно на HBsAg лицам с неактивным ХГВ для уточнения достижения серологического клиренса HBsAg [WHO, AASLD, Medscape]
Минимальный перечень исследований
Стадия заболевания
F4 / ЦП
Общий анализ крови с подсчетом тромбоцитов
Каждые 6 месяцев
Каждые 3 месяца
Функциональные пробы печени (АЛТ, АСТ, билирубин, креатинин, альбумин, МНО, щелочная фосфатаза, ГГТП)
Каждые 6 месяцев
Каждые 3 месяца
АФП
Не реже, чем каждые 6 месяцев
Не реже, чем каждые 6 месяцев
УЗИ органов брюшной полости
Не реже, чем каждые 6 месяцев
Не реже, чем каждые 6 месяцев
ПЦР: HBV ДНК (качественный тест, при положительном результате – количественный)
Каждые 6 месяцев
Каждые 6 месяцев
anti-HDV
Каждые 6 месяцев
Каждые 6 месяцев
ЭГДС
При отсутствии ВРВ пищевода, желудка при исходном обследовании каждые 1-2 года (особенно у пациентов с показателями жесткости печени при непрямой эластографии более 20 кПа и одновременном снижении количества тромбоцитов менее 150 000/мкл), при наличии варикозно расширенных вен пищевода, желудка – каждые 6-12 месяцев
Другие исследования
Исследования, проводимые при ЦП по показаниям
Цель наблюдения - определить возможную необходимость назначения противовирусной терапии для предупреждения прогрессирования заболевания печени в будущем.
А
РЕКОМЕНДУЕТСЯ отложить противовирусную терапию пациентам независимо от HBeAg-статуса и возраста без клинических признаков цирроза (или с отсутствием цирроза на основе индекса APRI ≤2 для взрослых), со стабильно нормальными уровнями АЛТ и низкими уровнями репликации ДНК ВГВ (концентрация ДНК ВГВ <2000 МЕ/мл) [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ отложить противовирусную терапию пациентам HBeAg-положительным в возрасте ≤ 30 лет И с постоянно нормальными уровнями АЛТ [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проводить наблюдение каждые 6-12 мес за пациентами с положительным HBsAg и отрицательным ДНК ВГВ [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проводить наблюдение каждые 3-6 мес за пациентами с положительными HBsAg и ДНК ВГВ при нормальных показателях АЛТ, если отсутствуют критерии [WHO, AASLD, Medscape]
В группу наблюдения включаются:
КО-ИНФЕКЦИЯ ВГВ/ВГD
А
РЕКОМЕНДУЕТСЯ проводить скрининг на ВГD (определение anti-HDV) у всех пациентов с ХГВ [WHO, AASLD, Medscape]
При коинфекции HBV и HDV чаще развивается острый гепатит, склонный с саморазрешению, но с более частым развитием фулминантной формы (по сравнению с моноинфекцией HBV).
При суперинфекции HDV чаще (до 90%) развивается хронический гепатит D, характеризующийся быстропрогрессирующим течением, высоким риском развития ЦП и ГЦК (4 и 2,8 % в год соответственно).
А
РЕКОМЕНДУЕТСЯ проводить определение анти-HDV IgM и HDV РНК для подтверждения активной дельта-инфекции [WHO, AASLD, Medscape]
Интерпретация результатов маркерной и молекулярной диагностики вирусного гепатита D
Интерпретация
HBV
HDV
HBs Ag
Anti-HBs
Anti-HBc total
Anti-HBc IgM
HBe Ag
Anti-HBe
HBV DNA
Anti-HDV total
Anti-HDV IgM
HDV RNA
Острая конфекция HBV + HDV
+
--
+
+
+
--
+
+
+
+
Острая / хроническая HDV-суперинфекция
+
--
+
--
+ / --
+ / --
+ / --
+
+
+
Выздоровление от острой / хронической HDV-суперинфекции
+
--
+
--
+ / --
+ / --
+ / --
+
--
--
Выздоровление от HBV и HDV-ко / суперинфекции
--
+ / --
+
--
--
+
--
+
--
--
А
РЕКОМЕНДУЕТСЯ проводить мониторинг за пациентами с ВГD с нормальной АЛТ, отсутствием гистологической активности и стадией заболевания < F2 [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ начать ПВТ пациентам с ХГD с повышенной активностью трансаминаз и/или гистологической активностью, а также со стадией заболевания ≥ F2 по шкале METAVIR (согласно данным непрямой эластометрии или гистологического исследования) [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ начать курс Пег-ИФН альфа 2а (180 мкг еженедельно подкожно) длительностью 48 недель при ХГD [WHO, AASLD, Medscape]
Имеются отдельные сведения о преимуществах пролонгации терапии свыше 1 года, однако, оптимальная длительность ПВТ до настоящего момента не определена.
Высокая вирусная нагрузка HDV РНК (> 1 000 000 МЕ/мл) ассоциируется со снижением ответа на терапию.
В
РЕКОМЕНДУЕТСЯ оценить эффективность ПВТ на 3–6 месяце с помощью ПЦР [WHO, AASLD, Medscape]
При этом отсутствие определяемого уровня HDV РНК на 6 месяце является прогностически благоприятным фактором достижения вирусологического ответа.
У 25–30% пациентов по окончании лечения отмечается вирусологический ответ с неопределяемой HDV RNA и улучшением гистологии, а у некоторых – еще и потеря HBsAg, однако, во многих случаях наблюдается рецидив в первые 6 месяцев, а также в последующий период (поздний рецидив), в связи с чем термин «Устойчивый вирусологический ответ» не может использоваться применительно к HDV-инфекции.
А
РЕКОМЕНДУЕТСЯ рассмотреть назначение АН у пациентов с активной репликацией HBV с постоянным или флюктуирующим уровнем HBV ДНК >2000 IU/ml (при ЦП – с любым определяемым уровнем HBV ДНК), особенно в случае неэффективности или невозможности применения Пег-ИФН [WHO, AASLD, Medscape]
Ко-инфекция ВГВ/ВГС
А
РЕКОМЕНДУЕТСЯ проводить скрининг на ВГС (anti-HCV) всем пациентам с ХГВ [WHO, AASLD, Medscape]
ВГС-коинфекция ускоряет прогрессирование заболевания и повышает риск ГЦК. Данная категория пациентов является приоритетной для ПВТ.
Лечение ХГС с использованием противовирусных агентов прямого действия может вызвать реактивацию ХГВ.
А
РЕКОМЕНДУЕТСЯ назначать АН ко-инфицированным пациентам, имеющим стандартные показания для терапии ХГВ [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить профилактику реактивации ХВГВ с помощью АН во время лечения ХГС и на протяжении 12 недель после его окончания с тщательным мониторингом у HBsAg-позитивных пациентов, получающих противовирусные препараты прямого действия по поводу гепатита С [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ наблюдать и обследовать на предмет реактивации ХГВ в случае повышения активности АЛТ пациентов HBsAg-негативных anti-HBc-позитивных пациентов, получающих противовирусные препараты прямого действия по поводу гепатита С [WHO, AASLD, Medscape]
Пациенты, получающие иммуносупрессивную и химиотерапию
А
РЕКОМЕНДУЕТСЯ провести тестирование на маркеры ВГВ всем пациентам перед планируемой иммуносупрессивной (ИСТ) и химиотерапией [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ провести вакцинацию против гепатита В в случае отрицательного результата скрининга [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ провести определение уровня HBV ДНК, АФП и стандартные инструментальные исследования в случае положительных результатов на HBsAg и/или анти-HBc [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ назначить профилактическую терапию ETV, TDF, или TAF во время ИСТ и химиотерапии всем HBsAg-позитивным пациентам [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначить профилактическую терапию АН HBsAg-негативным anti-HBc-позитивным пациентам в случаях высокого риска реактивации ХГ [WHO, AASLD, Medscape]
Тактика ведения пациентов с ВГВ-инфекцией, получающих ИСТ и градация рисков реактивации у HBsAg (+) пациентов
Лекарственные средства (ЛС)
Тактика
Высокий ≥ 10%
Назначение АН во время терапии + 12 мес. после отмены ЛС
Средний от 1% до 10%
Назначение АН во время терапии + 12 мес. после отмены ЛС
Низкий < 1%
Мониторинг каждые 3 месяца
Градация рисков реактивации у HBsAg (–) aHBcore (+) ДНК (-) пациентов
Лекарственные средства (ЛС)
Тактика
Высокий ≥ 10%
Назначение АН во время терапии + 12 мес. после отмены ЛС
Средний от 1% до 10%
Назначение АН во время терапии + 12 мес. после отмены ЛС / Мониторинг каждые 3 месяца
Низкий < 1%
Мониторинг каждые 3 месяца
А
РЕКОМЕНДУЕТСЯ назначить АН медицинским работникам с уровнем HBV ДНК >200 МЕ/мл, выполняющим инвазивные процедуры с целью снижения риска трансмиссии [WHO, AASLD, Medscape]
Беременность
А
РЕКОМЕНДУЕТСЯ обследовать на наличие HBsAg всех женщин, обратившиеся в организации здравоохранения в связи с планированием беременности, а также при первом обращении для постановки на учет по беременности [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ направить на консультацию беременных женщин, имеющих положительный результат скрининга на HBsAg к гастроэнтерологу или инфекционисту, практикующим лечение вирусных гепатитов [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ провести оценку тяжести заболевания печени у беременных с хронической ВГВ-инфекцией неинвазивными методами, т.к. непрямая эластометрия противопоказана при беременности [WHO, AASLD, Medscape]
Наличие хронической ВГВ-инфекции при компенсированном состоянии печени и отсутствии осложнений (гиперспленизм, варикозное расширение вен пищевода, желудка и другие признаки портальной гипертензии) не является противопоказанием для наступления беременности, естественного родоразрешения и грудного вскармливания
А
РЕКОМЕНДУЕТСЯ проводить регулярное (каждые 1-2 месяца) исследование общего анализа крови с подсчетом тромбоцитов и АФП во время беременности для динамического наблюдения за течением ВГВ-инфекции [WHO, AASLD, Medscape]
Наличие ВГВ при беременности ассоциируется с риском вертикальной трансмиссии, особенно в случае HBeAg-позитивного статуса, вирусной нагрузки > 200 000 МЕ/мл или HBsAg >4 log10 МЕ/мл (риск до 10%, несмотря на активную и пассивную иммунизацию ребенка).
А
РЕКОМЕНДУЕТСЯ исследовать вирусную нагрузку (и/или уровень HBsAg) в конце 2 триместра для определения показаний к ПВТ в целях противовирусной профилактики (профилактическая ПВТ) [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ назначить тенофовир в дозе 300 мг 1 раз в день с 28 нед беременности HBsAg-позитивным беременным с уровнем ДНК ВГВ >200 000 МЕ/мл для предотвращения перинатальной передачи и продолжить до рождения [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ предоставить исчерпывающую информацию о безопасности и возможных рисках ПВТ во время беременности и кормления грудью до начала лечения и обсудить вопросы планирования семьи [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проводить ежемесячное исследование функциональных проб печени на протяжении 6 месяцев после родов женщин с ВГВ в связи с риском реактивации гепатита в постнатальном периоде, особенно после отмены ранее назначенной ПВТ [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ проведение активной (вакцина) и пассивной (HBIg) иммунизация против вирусного гепатита В ребёнку, рождённому женщиной с ВГВ-инфекцией, в первые 8 часов после родов в соответствии с инструкциями по применению зарегистрированных в КР препаратов [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ продолжать грудное вскармливание HBsAg-позитивным женщинам, не получающим ПВТ [WHO, AASLD, Medscape]
Беременные с хронической ВГВ-инфекцией, не получавшие ПВТ
В
РЕКОМЕНДУЕТСЯ проводить динамическое наблюдение за беременными с ВГВ при отсутствии показаний к противовирусной терапии и вирусной нагрузке HBV ДНК менее 200 000 МЕ/мл [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ отсрочить терапию ВГВ до рождения ребенка в случае отсутствия тяжелого фиброза (F3) или ЦП и вирусной нагрузке HBV ДНК менее 200 000 МЕ/мл [WHO, AASLD, Medscape]
Женщины с хронической ВГВ-инфекцией, планирующие беременность
В
РЕКОМЕНДУЕТСЯ отсрочить терапию ВГВ до рождения ребенка в случае отсутствия активного заболевания печени и стадии ˂ F3 [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ отложить ПВТ до рождения ребенка женщинам репродуктивного возраста без тяжелого фиброза, планирующих беременность в ближайшее время [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначить курсовое лечение Пег-ИФН и эффективные методы контрацепции во время лечения при наличии активного заболевания печени со стадией F3 и выше (тяжелом фиброзе и компенсированном ЦП) женщинам, которые согласны отложить запланированную беременность [WHO, AASLD, Medscape]
Женщины с беременностью, наступившей во время ПВТ по поводу ХГВ
А
РЕКОМЕНДУЕТСЯ проводить динамическое наблюдение в случае отсутствия тяжелого фиброза/цирроза, вирусной нагрузки HBV ДНК менее 200 000 МЕ/мл и нет показаний для назначения ПВТ [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ проинформировать о возможных рисках влияния ПВТ на плод в случае применения ранее назначенных противовирусных препаратов по поводу активного заболевания печени, тяжелого фиброза (F3) или ЦП, противопоказанных при беременности [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ заменить назначеннные противовирусные препараты на тенофовир дизопроксил фумарат (TDF) при сохранении беременности [WHO, AASLD, Medscape]
Реципиенты почки и пациенты на гемодиализе
А
РЕКОМЕНДУЕТСЯ проводить скрининг на маркеры ХГВ всех реципиентов почки и пациентов на гемодиализе [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить вакцинацию против ВГВ серонегативным пациентам (с отрицательными результатами маркерной диагностики) [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ назначить АН (предпочтительно TAF или ETV) с коррекцией дозы с учетом СКФ в соответствии с инструкцией по применению пациентам с хронической болезнью почек, имеющим ХГВ [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ назначить ПВТ на основе ETV или TAF всем HBsAg-позитивным пациентам, находящимся на гемодиализе [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ назначить профилактическую ПВТ на основе ETV или TAF всем HBsAg-позитивным пациентам после трансплантации почки [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить наблюдение за HBsAg-негативными anti-HBc-позитивными реципиентами почки и пациентами на гемодиализе на предмет реактивации ХГВ [WHO, AASLD, Medscape]
Пациенты с декомпенсированным циррозом печени
А
РЕКОМЕНДУЕТСЯ определить показания к пересадке печени на основе стандартных оценочных шкал (CTP, MELD) каждому пациенту с ЦП в исходе ХГВ [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначить АН при декомпенсированном ЦП в исходе ХГВ вне зависимости от уровня HBV ДНК [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначить АН на длительный период времени с регулярным мониторингом HBV ДНК, а также тщательным клинико-лабораторным мониторингом переносимости препаратов и возможных побочных эффектов (лактат-ацидоз и дисфункция почек) [WHO, AASLD, Medscape]
А
НЕ РЕКОМЕНДУЕТСЯ назначать Пег-ИФН при декомпенсированном ЦП [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначать дозы АН в соответствии с инструкцией по применению препарата у пациентов с клиренсом креатинина менее 50 мл/мин [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ проводить регулярный (1 раз в 6 месяца) скрининг на ГЦК с учетом существующего риска всем пациентам с ЦП, независимо от статуса терапии и ее эффективности, включая случаи достижения устойчивого вирусологического ответа и вирусологической ремиссии [WHO, AASLD, Medscape]
Пациенты после трансплантации печени по поводу ВГВ-ассоциированных заболеваний печени
А
РЕКОМЕНДУЕТСЯ назначать АН всем пациентам с ВГВ-ассоциированным заболеванием, находящимся в листе ожидания трансплантации печени [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначать комбинацию ВГВ-иммуноглобулина (HBIG) с АН после ТП в целях предотвращения рецидива ВГВ показано назначение [WHO, AASLD, Medscape]
В
РЕКОМЕНДУЕТСЯ продолжить назначение АН и отменить HBIG пациентам с низким риском рецидива [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ назначить профилактический прием АН HBsAg-негативным реципиентам печени от доноров с паст-инфекцией ВГВ (anti-HBc-позитивным) ввиду риска рецидива [WHO, AASLD, Medscape]
А
РЕКОМЕНДУЕТСЯ учитывать взаимодействие АН с препаратами ИСТ, в особенности, с ингибиторами кальциневрина, их взаимное влияние на концентрации и потенцирование токсичности при ведении пациентов после трансплантации печени [WHO, AASLD, Medscape]
Большинству детей противовирусная терапия не потребуется, остается важным раннее выявление детей, подверженных риску прогрессирования заболевания печени (опираясь на результаты гистологического исследования печени и наличие ГЦК в семейном анамнезе), и проведение мониторинга.
Рекомендуется консервативный подход, если нет других показаний для назначения лечения (наличие цирроза или обнаружение признаков текущего тяжелого некровоспалительного процесса в печени при биопсии).
Данных об использовании неинвазивного теста у детей и определении соответствующих пороговых значений пока нет.
А
А
НЕ РЕКОМЕНДУЕТСЯ назначать ИФН младенцам до года [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить противовирусную терапию HBeAg-позитивным детям (в возрасте от 2 до <18 лет) с повышенным уровнем АЛТ и измеримым уровнем ДНК HBV с целью достижения устойчивой сероконверсии HBeAg [WHO, AASLD, Medscape]
С
НЕ РЕКОМЕНДУЕТСЯ использовать противовирусную терапию у HBeAg-позитивных детей (в возрасте от 2 до <18 лет) со стабильно нормальным уровнем АЛТ, независимо от уровня ДНК HBV [WHO, AASLD, Medscape]
Противовирусные препараты, одобренные для лечения детей и подростков с хронической ВГВ-инфекцией
≥ 1 года
6 млн МЕ/m2 3 раза в неделю
Подкожное введение
Пегилированный интерферон alfa-2a
≥ 3 лет
180 μg/1.73 m2 один раз в неделю
Подкожное введение
Ламивудин
≥ 3 лет
3 mg/кг один раз в день (max 100 mg)
Раствор для приема внутрь (5 mg/mL) или таблетки (100 mg)
Энтекавир
≥ 2 года
10-30 кг: 0.015 mg/кг в сутки (max 0.5 мг)
Раствор для приема внутрь (0.05 mg/mL) или таблетки (0.5 mg и 1 mg)
Адефовир
≥ 12 лет
10 мг в день
Таблетки (10 mg)
Тенофовир дизопроксил фумарат
≥ 2 года1
≥ 12 лет1
300 mg в день
Порошок для приема внутрь (40мг в 1г) или таблетки (150мг, 200мг, 250мг и 300мг)
≥ 12 лет2
25 мг в день
таблетки (25 мг)
2 Одобрен независимо от возраста для веса > 35 кг.
РЕКОМЕНДАЦИИ ПО СКРИНИНГУ ГЕПАТОЦЕЛЛЮЛЯРНОЙ КАРЦИНОМЫ (ГЦК)
ГЦК в настоящее время является основной проблемой для пациентов с диагнозом ХВГВ и может развиваться даже у пациентов, которые прошли эффективное лечение. Риск развития ГЦК выше у пациентов с одним или несколькими факторами, связанными с хозяином.
Факторы риска развития ГЦК:
мужской пол;
пожилой возраст;
азиатская раса (для мужчин старше 40 лет и женщин старше 50 лет);
злоупотребление алкоголем;
метаболический синдром;
активное курение;
отягощенный семейный анамнез по ГЦК;
сочетание с другими хроническими вирусными гепатитами и/или ВИЧ/СПИД;
вирус-ассоциированные факторы:
высокая вирусная нагрузка;
генотип «С» или «В»;
другие специфические мутации вируса.
Вышеуказанные факторы, по-видимому, влияют на прогрессирование цирроза печени у не леченных пациентов с ХВГВ-инфекцией.
В
С
РЕКОМЕНДУЕТСЯ проводить скрининг с помощью УЗИ с или без АФП каждые 6 мес всем HBsAg-положительным пациентам с циррозом печени [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить скрининг с помощью УЗИ с или без АФП каждые 6 мес HBsAg-положительным взрослым с высоким риском развития ГЦК (включая мужчин старше 40 лет и женщин старше 50 лет), лиц с родственниками первой степени родства с ГЦК в анамнезе или лица с ВГD [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить скрининг с помощью УЗИ с или без АФП каждые 6 мес HBsAg-позитивных детей и подростков с выраженным фиброзом (F3) или циррозом печени, а также детей с ГЦК первой степени родства [WHO, AASLD, Medscape]
С
РЕКОМЕНДУЕТСЯ проводить скрининг на АФП каждые 6 мес для HBsAg-позитивных лиц с высоким риском ГЦК, проживающих в районах, где УЗИ недоступно [WHO, AASLD, Medscape]
D
РЕКОМЕНДУЕТСЯ использовать для оценки прогнозирования риска ГЦК модифицированную шкалу PAGE-B [WHO, AASLD, Medscape]
Модифицированная оценка PAGE-B основана на возрасте пациента, поле, исходном количестве тромбоцитов, и уровни сывороточного альбумина в начале лечения и представляют собой надежную и легкодоступную оценку риска для прогнозирования развития ГЦК среди лиц, получавших лечение энтекавиром или тенофовиром в течение первых 5 лет и у нелеченных пациентов с ХВГВ.
Модифицированная шкала PAGE-B для оценки риска развития гепатоцеллюлярной карциномы
Риск, баллы
Возраст, годы
˂30
0
30-39
3
40-49
5
50-59
7
60-69
9
>70
11
Пол
женский
0
мужской
2
Альбумин, г/дл
≥4,0
0
3,5-4,0
1
3-3,5
2
˂3
3
Тромбоциты, 109/л
≥250
0
200-250
2
150-200
3
100-150
4
˂100
5
Интерпретация шкалы:
Оценка PAGE-B ≤ 8 означает отсутствие или наличие минимального риска развития ГЦК в течение 5 лет.
Оценка от 8-12 баллов – средний риск развития ГЦК.
Оценка ≥ 10 - указывает на повышенный риск ГЦР, требующий постоянного и тщательного наблюдения.
Оценка ≥13 баллов – высокий риск развития ГЦК.
Госпитализация
При острых вирусных гепатитах дети и взрослые:
При хронических вирусных гепатитах:
Информация
Источники и литература
Информация
ОПРЕДЕЛЕНИЯ ТЕРМИНОВ
Аминотрансферазы (АЛТ, АСТ)
ферменты класса трансфераз, катализируемые ими реакции осуществляют связь между белковым и углеводным обменом
наличие в организме антител к вирусу гепатита С (ВГС), что является биомаркером ранее перенесенной или текущей инфекции
Антитела к сердцевинному антигену вируса гепатита В (анти-HBc) (Hepatitis B core antibody (anti-HBc))
антитела к сердцевинному (капсидному) белку вируса гепатита В. Анти-HBc не являются нейтрализующими антителами и обнаруживаются как при недавно приобретенной, так и при хронической инфекции
активная репликация ВГС в организме. Биомаркером ВГС-инфекции является наличие в крови РНК ВГС
не вызванное новым инфицированием ВГС повторное появление в крови РНК ВГС в процессе лечения после периода, когда РНК ВГС не определялась
цирроз печени, сопровождающийся развитием клинических осложнений, включая асцит или кровотечения из варикозно-расширенных вен
белки, обладающие активностью антител. Содержатся в плазме (сыворотке) крови. Синтезируются лимфатическими клетками и участвуют в создании иммунитета.
ИФА (иммуноферментный анализ)
определяют специфические антитела к возбудителям гепатитов
цирроз печени, обычно протекающий без клинических симптомов ее поражения
новый случай инфекции, вызванной ВГС, – с клиническими проявлениями или без них
недавно возникшая ВГС-инфекция, характеризующаяся острой клинической симптоматикой
активность и эффективность противовирусного препарата против всех основных генотипов ВГС
ПЦР (полимеразно-цепная реакция)
полимеразно-цепная реакция, определяют генетический материал вирусов: РНК вируса гепатита С
неопределяемый уровень РНК ВГС в крови на момент завершения лечения, однако повторное выявление РНК ВГС в течение последующих 24 недель
Спонтанная элиминация вируса (spontaneous viral clearance)
спонтанное разрешение ВГС-инфекции в отсутствие лечения
неопределяемый уровень РНК ВГС в крови через 12 недель после завершения лечения. УВО-12 рассматривается как эквивалент излечения от ВГС-инфекции
продолжающееся течение инфекции через шесть месяцев и дольше после заражения вирусом гепатита С
обширное рубцовое поражение печени как следствие длительного воспалительного процесса (стадия F4 по шкале METAVIR)
Впервые выявленная инфекция, вызванная вирусом гепатита В, которая может сопровождаться или не сопровождаться появлением желтухи или симптомов заболевания. Диагностика основана на обнаружении поверхностного антигена вируса гепатита В (HBsAg) и IgM-антител к сердцевинному антигену вируса гепатита В (анти-HBc). Выздоровление обычно происходит в течение 3 месяцев и сопровождается элиминацией HBsAg и сероконверсией с появлением анти-HBs (антитела к поверхностному антигену вируса гепатита В).
Определяется как персистенция поверхностного антигена вируса гепатита В (HBsAg) в течение 6 или более месяцев после острой инфекции, вызванной ВГВ. Во всех разделах данного руководства термин "хронический гепатит В" (ХГВ) использован для обозначения хронической ВГВ-инфекции.
Фаза иммунной толерантности
Фаза инфекции с высоким уровнем репликации вируса, наблюдаемая на ранней стадии ХГВ у людей, инфицированных при рождении или в раннем детстве.
Иммуноактивная фаза
Фаза заболевания, при которой в сыворотке крови обнаруживают HBeAg и высокие концентрации ДНК ВГВ. Наблюдается периодическое отклонение уровней аминотрансфераз от нормы. Может завершиться сероконверсией с элиминацией НВеAg и появлением анти-HBe (антитела к антигену е вируса гепатита В).
Неактивная фаза (или фаза иммунного контроля)
Фаза хронического гепатита В с низким уровнем репликации вируса. Характери- зуется отсутствием HBeAg, наличием анти-HBe, нормальным уровнем аланинамино- трансферазы (АЛТ) и концентрацией ДНК ВГВ <2000 МЕ/мл.
Сероконверсия HBeAg
Элиминация HBeAg и сероконверсия с появлением анти-HBe.
HBeAg-негативный хронический гепатит В (фаза ускользания от иммунного ответа)
HBeAg-негативная, но анти-HВe-позитивная фаза заболевания, характеризующаяся различными уровнями репликации ВГВ и поражения печени.
Сероконверсия HBsAg
Элиминация HBsAg и выработка анти-HBs.
Реверсия HBeAg
Повторное появление HBeAg у ранее HBeAg-негативного лица, обычно сопро- вождающееся повышением уровня репликации ВГВ.
Ответственные исполнители осуществляли систематизацию и поиск ключевых рекомендаций из выбранных международных клинических руководств путем адаптации, предоставили обобщенные данные по ссылкам для формирования клинического содержания обновленного руководства.
Ответственный исполнитель осуществляла систематизированный поиск имеющихся международных клинических руководств, критическую оценку найденных руководств, методологическая поддержка при формировании ключевых рекомендаций по представленной информации от МДРГ, формирование методологического содержания разработанного руководства.
Оценка клинического содержания клинического руководства
Рецензенты проводили независимую оценку клинического руководства и алгоритмов по клиническому содержанию рекомендаций согласно обновленным данным по диагностике и лечению ГВГ с позиции наилучшей клинической практики, применяемой в других странах.
Методологами была проведена оценка методологического качества клинического руководства по логическому изложению, отражению наилучшей клинической практики в рекомендациях и применимости в клинической практике на местах согласно инструменту AGREE II.
Найденные электронные базы данных по клиническим руководствам и практическим рекомендациям
Оценка найденных клинических рекомендаций и доказательств
Характеристика отобранных клинических руководств по ВГС и ВГВ
Качество
Новизна
Применимость
Варианты действий
1
EASL. Practice Guidelines: recommendations on treatment of hepatitis C, 2020
++
++
+
Лечение взрослых с ВГС-инфекцией
2
WHO. Updated recommendations on treatment of adolescents and children with chronic HCV infection, 2022
++
+++
++
Даны рекомендации по лечению подростков и детей в возрасте ≥3 лет с хронической ВГС- инфекцией
3
AASLD. Update on Prevention, Diagnosis, and Treatment of Chronic Hepatitis B, 2018. Hepatitis B Guidance
++
+
++
Рекомендации по диагностике и лечение ВГВ
4
Hepatitis B management: guidance for the primary care provider, USA, 2020
++
+++
++
Рекомендации по диагностике, лечению ВГВ на амбулаторном уровне
5
EASL Clinical Practice Guidelines on non-invasive tests for evaluation of liver disease severity and prognosis – 2021 update
++
++
+
Рекомендации по неинвазивной диагностике заболеваний печени
6
Клинические рекомендации по острому вирусному гепатиту В, РФ, 2021
++
++
+++
Рекомендации по ОВГ, доступен на русском языке
Предпочтение для разработки руководства основывались на вебсайте WHO, EASL, AASLD. По черновому варианту были получены комментарии и замечания специалистов. Обновление данного руководства предполагается по мере появления новых данных.
А
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты
В
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки
С
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+)
D
Описание серии случаев или неконтролируемое исследование, или мнение экспертов
Данное национальное клиническое руководство дополнено алгоритмами, формами информированного согласия пациентов на лечение, памяткой для пациентов, стандартами и индикаторами для мониторинга и аудита внедрения клинического руководства по диагностике и лечению ГВГ, формой по критериям оценки качество медицинской помощи при диагностике и лечению ГВГ (Приложения 1-9).
Задачи:
Ожидаемые результаты применения клинического руководства:
Чек-лист для сбора данных пациента с ВГС
• Выявление факторов риска инфицирования вирусом гепатита С
• При необходимости подключение пациента к программам снижения вреда
Тестирование на ВГС
• Если в анамнезе нет ВГС-инфекции, выполнить полное тестирование на антитела.
• Если у пациента ранее была ВГС-инфекция – провести тест на РНК
Выполнить другие анализы крови для оценки поражения печени/сопутствующих заболеваний
• Сообщить о плане лечения.
• Определить показания к лечению в настоящее время (обсудить с пациентом, какая поддержка необходима для соблюдения режима лечения, отложить лечение беременной, кормящей грудью или планирующей забеременеть женщине).
• Если лечение откладывается, необходимо наблюдение за пациентом, чтобы определить, подходящее время для лечения.
Оценить риск фиброза печени с помощью индекса FIB-4:
Алгоритм диагностики, лечения и ведения пациента с ВГС
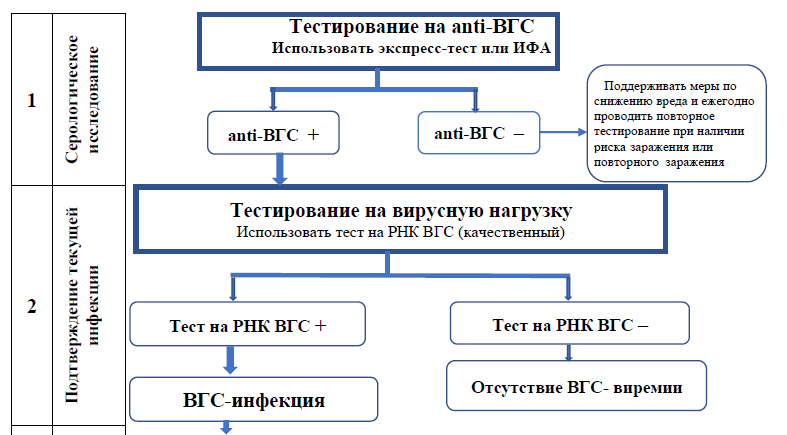
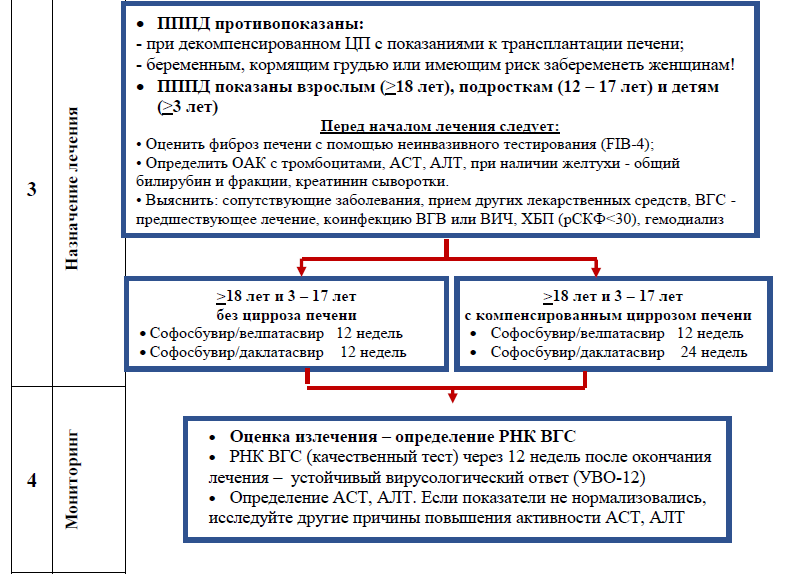
СТАНДАРТЫ И ИНДИКАТОРЫ ДЛЯ МОНИТОРИНГА И АУДИТА ВНЕДРЕНИЯ КЛИНИЧЕСКОГО РУКОВОДСТВА ПО ВГС







Приложение 4.
Чек-лист для сбора данных у пациента с ВГВ
Сбор данных
быстрая утомляемость, слабость;
потеря аппетита, тошнота, боль в животе, расстройство пищеварения;
желтуха;
эмоциональная лабильность;
увеличение печени и селезёнки.
Факторы риска ХВГВ
стойко повышенный уровень ДНК ВГВ, АЛТ;
мужской пол;
пожилой возраст;
семейный анамнез по ГЦК;
употребление алкоголя;
высокие уровни АФП;
ко-инфекция вирусом гепатита D (дельта) (HDV), ВГC или ВИЧ.
Физикальное обследование
оценка сознания;
оценка видимых слизистых оболочек;
наличие периферических отеков;
термометрия;
ЧСС, АД, ЧД;
осмотр и пальпация живота (болезненность, напраженность);
размеры печени и селезенка;
осмотр мочи и стула.
Маркеры ВГВ
HBsAg
HBeAg
анти-HBc
ПЦР-тестирование
ДНК ВГВ
Маркеры других вирусных гепатитов
анти-ВГD
анти-ВГС
Рутинные лабораторные исследования
ОАК с тромбоцитами
АЛТ, АСТ, общий билирубин и фракции, альбумин
МНО, протромбиновое время, ПТИ
Инструментальные исследования
УЗИ брюшной полости
Транзиторная эластография
Неинвазивные тесты
индекс APRI
FIB-4
Алгоритм диагностики, лечения и ведения пациента с ХГВ


ВГН – верхняя граница нормы
Тактика ведения пациентов в зависимости от фазы ХГВ [ВОЗ]
Фаза ХГВ
Серологический статус по HBeAg
Характеристика
Показания для лечения
Иммунная толерантность
HBeAg - позитивный
- Эта стадия характерна для многих HBe-позитивных детей и молодых взрослых, особенно тех, кто был инфицирован при рождении;
- Высокие уровни репликации ВГВ (ДНК ВГВ > 200000 МЕ/мл)
- Стабильно нормальный уровень АЛТ;
- Минимальные гистологические признаки болезни.
Обычно лечение не показано, но необходим мониторинг
Иммунная активность (HBeAg-позитивный хронический гепатит)
HBeAg – позитивный; могут появляться анти-HBe
- Повышенные или периодически повышенные уровни АЛТ;
- Высокие или колеблющиеся уровни репликации ВГВ (уровни ДНК ВГВ >2000 МЕ/мл);
- Имеются гистологические признаки активного некровоспалительного процесса;
- Возможна сероконверсия HBeAg в анти-HBe с нормализацией уровня АЛТ и последующим переходом в фазу «иммунного контроля».
Возможно назначение лечения
Неактивный хронический гепатит, иммунный котроль (прежнее название – неактивное носительство)
HBeAg – негативный; анти-HBe - позитивный
- Стабильно нормальные уровни АЛТ;
- Низкие или неопределяемые уровни ДНК ВГВ (<2000 МЕ/мл);
- Сниженный риск цирроза и ГЦК;
- Может развиться HBeAg- негативная стадия болезни
Обычно лечение не показано, но необходим мониторинг для выявления реактивации и ГЦК
Иммунное ускользание (HBeAg-негативный хронический гепатит)
HBeAg – негативный с наличием или отсутсвием анти-HBe
- HBeAg-негативный и анти-HBe-позитивный;
- Повышенный уровень АЛТ (постоянно или периодически);
- Уровни репликации ВГВ от умеренных до высоких (ДНК ВГВ >20000 МЕ\мл);
- У людей пожилого возрата риск прогрессирования болезни (фиброз/цирроз) особенно высокий
Возможно назначение лечения
Реактивация или обоcтрение хронического процесса
HBeAg – позитивный или негативный
- Может быть спонтанной или вызванной подавлением иммунитета в связи с лечением химиопрепаратами или иммунодепрессантами, ВИЧ или трансплантацией, устойчивостью к противовирусным препаратам или прекращением ПВТ;
- Повышенные уровни АЛТ;
- Уровни репликации от умеренных до высоких;
- При HBeAg-негативном статусе может быть сероконверсия в HBeAg-позитивный;
- Высокий риск декомпенсации при наличии цирроза
Показано лечение
Алгоритм диагностики, лечения и ведения пациента с ВГВ/ВГD
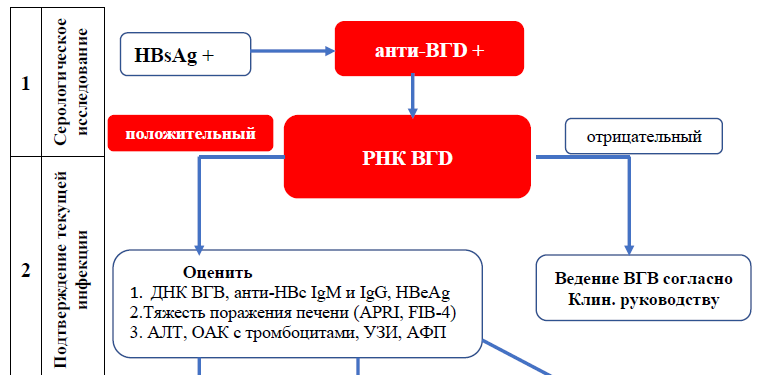
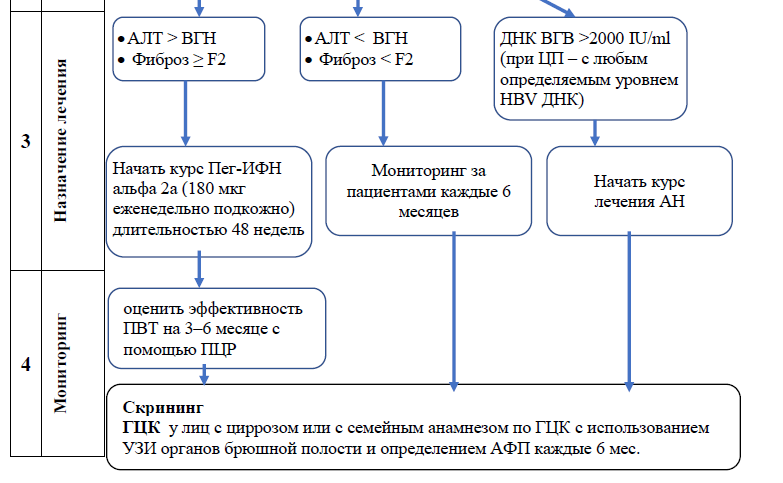
ВГН – верхняя граница нормы
Выбор режима терапии ХГВ
Предпочтительные препараты
Пациенты молодого и среднего возраста без ЦП, женщины, желающие вылечиться перед беременностью. РЕКОМЕНДУЕТСЯ использовать Пег-ИФН в качестве стартовой терапии с учетом прогностических факторов и клинических ситуаций
Пег-ИФН альфа-2а
Декомпенсированный ЦП
Аналоги нуклеозидов
Трансплантация печени
Аналоги нуклеозидов
Патология почек (СКФ <60 мл / мин / 1,73 м2; альбуминурия > 30 мг / 24 ч или умеренная протеинурия; снижение фосфатов <2,5 мг /дл; пациенты на гемодиализе)
TAF, ETV
Патология костной ткани (длительное использование стероидов или других лекарственных препаратов, снижающих плотность костной ткани; переломы костей в анамнезе; остеопороз)
TAF, ETV
Беременность, женщины детородного возраста, планирующие беременность в ближайшее время
TDF
Паст-инфекция / оккультный гепатит до и вовремя проведения иммуносупрессивной терапии, химиотерапии
Аналоги нуклеозидов
ВГD
Пег-ИФН альфа-2а; в случае противопоказаний к ПЕГ-ИНФ альфа-2а или его неэффективности при наличии репликации HBV – Аналоги нуклеозидов
ВИЧ-коинфекция
Тенофовир + Эмтрицитабин
СТАНДАРТЫ И ИНДИКАТОРЫ ДЛЯ МОНИТОРИНГА И АУДИТА ВНЕДРЕНИЯ КЛИНИЧЕСКОГО РУКОВОДСТВА ПО ВГВ






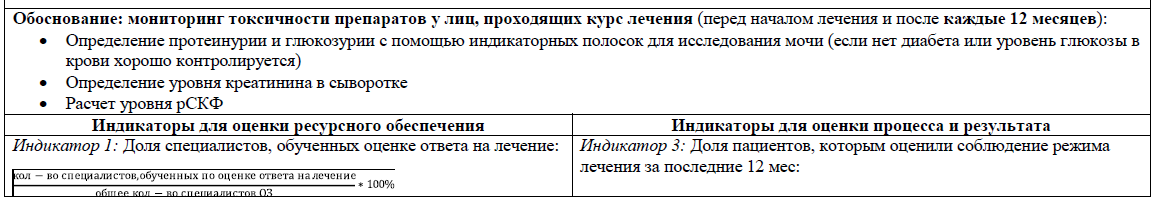



РЕКОМЕНДАЦИИ ПО ПИТАНИЮ
Рекомендуемые и исключаемые продукты и блюда в разгар острого гепатита и обострении хронического
Рекомендуются
Исключаются
Хлеб и мучные изделия
Хлеб пшеничный вчерашней выпечки или подсушенный. Несдобное печенье
Ржаной и свежий хлеб, изделия из сдобного и слоеного теста
Мясо и птица
Нежирная, нежилистая говядина, кролик, индейка, курица (кожу удаляют) в виде изделий из котлетной массы, отварные и паровые (пюре, суфле, кнели и др.). Цыпленок отварной, очищенный от кожи допускается изредка в небольшом количестве
Жирные сорта, гусь, утка, дичь, печень, мозги, почки, жареное и тушеное мясо куском, копчености, колбасы, консервы
Рыба
Нежирные виды, отварная и паровая, изделия из котлетной массы, пюре, суфле из вареного продукта, заливная на овощном отваре
Жирные виды, копченая, соленая, тушеная, жареная, консервы, икра
Яйца
В виде других блюд
Молочные продукты
Молоко (при переносимости), молочнокислые напитки, сметана в ограниченном количестве в основном в блюдах, некислый обезжиренный творог и блюда из него протертые, паровые, сыр неострый
Молоко в натуральном виде при сопутствующем энтероколите, творог жирный и повышенной кислотности, сливки, острый сыр
Жиры
Масло сливочное и масло растительное рафинированное в небольшом количестве в натуральном виде и в блюдах
Другие жиры
Крупы, макаронные изделия и бобовые
Каши на молоке пополам с водой (манная, хорошо разваренная рисовая, протертые геркулесовая и гречневая, из рисовой и гречневой муки). Суфле манное, рисовое, гречневое. Отварная вермишель
Пшено, ячневая и перловая крупы, рассыпчатые каши, макароны, бобовые
Овощи
Отварные, паровые и сырые в протертом виде (пюре, суфле и др.). Тыква и кабачки отварные или тушеные кусочками
Редис, репа, редька, капуста, щавель, шпинат, чеснок, лук, квашеные, соленые и маринованные овощи, грибы
Супы
Молочные пополам с водой, вегетарианские с протертыми овощами и крупами, супы - пюре и супы - кремы. Заправляются сливочным маслом или сметаной
Мясные, рыбные, грибные бульоны, из непротертых овощей и круп
Плоды, сладкие блюда и сладости
Спелые сладкие фрукты и ягоды - сырые непротертые, запеченные, вареные, кисели, желе, муссы, зефир, пастила, мед, сахар
Кислые, твердые фрукты, ягоды с жесткими зернами (клюква и др.), шоколад, халва, изделия с кремом, мороженое
Соусы и пряности
На овощном отваре или слизи из круп, молочные, фруктово-ягодные. Муку не поджаривают
Все пряности
Напитки
Натуральный кофе, какао, холодные и газированные
Продукты и блюда
Рекомендуются
Исключаются
Хлеб и мучные изделия
Хлеб пшеничный и ржаной вчерашней выпечки или подсушенный. Изделия из несдобного теста
Свежий хлеб, в жареном виде, изделия из сдобного теста, торты с кремом
Мясо и птица
Нежирные сорта (говядина, кролик, куры, индейки); отварные, запеченные с предварительным отвариванием, куском или рубленые, нежирная ветчина, докторская и диетическая колбасы
Жирные сорта, гусь, утка, дичь, мозги, печень, почки, консервы, копчености, жареные блюда
Рыба
Нежирные виды, куском, отварная, запеченная с предварительным отвариванием, заливная (на овощном отваре)
Жирные виды, копченая, соленая, консервы, икра зернистая (осетровая, кеты, севрюжья)
Яйца
Омлет белковый запеченный, не более 1 желтка в день в блюдах
Вкрутую, жареные
Молочные продукты
Молоко, кефир, простокваша, сметана как приправа к блюдам, некислый творог и блюда из него, неострый сыр
Сливки, творог с повышенной кислотностью
Жиры
Масло сливочное в натуральном виде и масло растительное: подсолнечное, оливковое, кукурузное
Топленое масло, пережаренные жиры, свиное, говяжье, баранье сало, маргарин, кулинарные жиры
Крупы, макаронные изделия и бобовые
Крупы в полном ассортименте (особенно овсяная и гречневая) в виде каш, запеченных пудингов с добавлением творога, моркови, сушеных фруктов, плова с овощами или фруктами. Вермишель и лапша отварные
Бобовые
Овощи
В сыром, отварном, тушеном и запеченном виде, лук после отваривания, некислая квашеная капуста
Редис, редька, щавель, шпинат, репа, чеснок, грибы, маринованные овощи
Супы
Молочные, на овощном отваре с крупами, вермишелью, лапшой, фруктовые, борщ и вегетарианские щи. Муку и овощи для заправки не поджаривают
На мясном и рыбном бульоне, грибном наваре, зеленые щи, окрошка
Плоды, сладкие блюда и сладости
Фрукты и ягоды некислых сортов, компоты, кисели, желе, муссы из них, снежки, меренги, сахар, мед, варенье, конфеты нешоколадные, мармелад, пастила
Кислые сорта плодов, шоколад, мороженое, изделия с кремом
Соусы и пряности
Молочные, сметанные, овощные, фруктово-ягодные подливы. Муку для соуса не поджаривают. Петрушка, укроп, корица, ванилин
Острые, на мясном и рыбном бульоне, грибном наваре, перец, горчица, хрен
Напитки
Чай с лимоном, овощные, фруктовые и ягодные соки, отвар шиповника
Кофе, какао, холодные напитки
Межлекарственное взаимодействие противовирусных средств
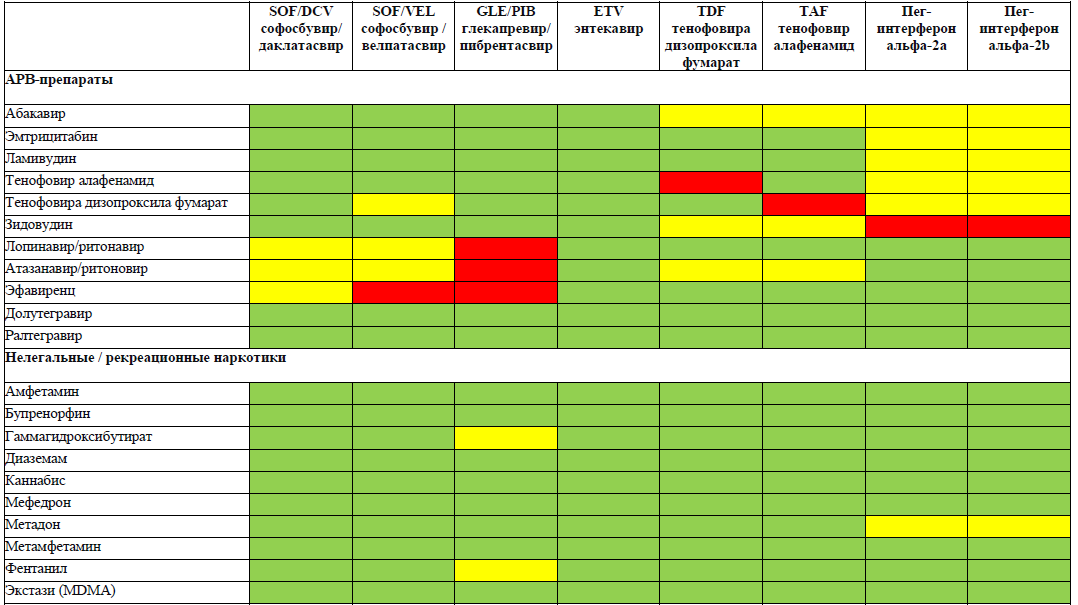
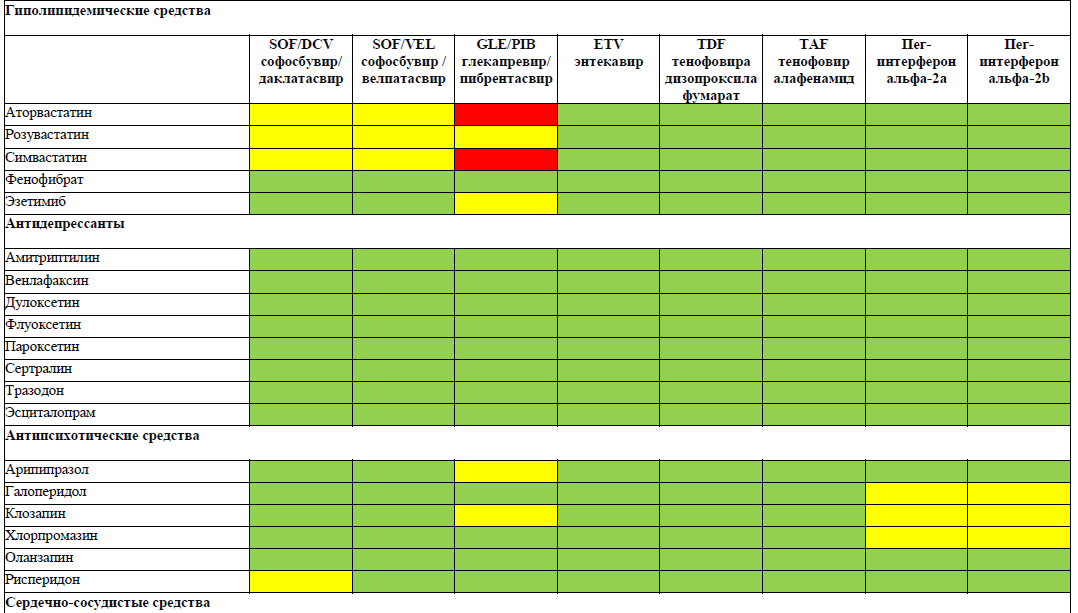

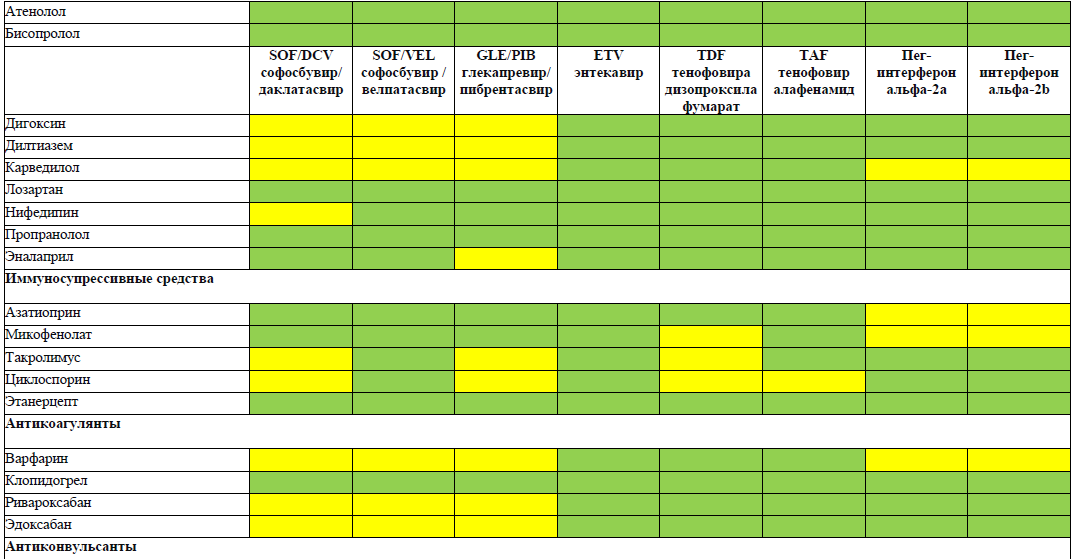
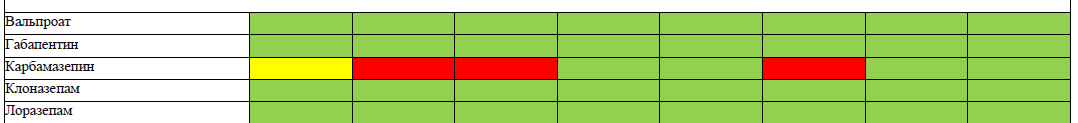
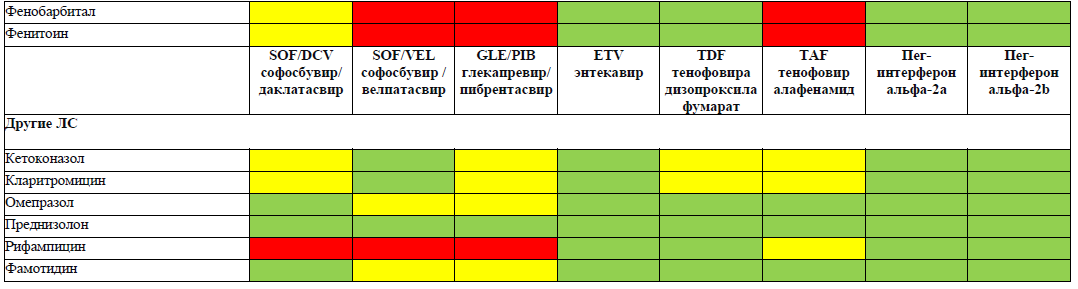

ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Что такое Гепатит?
Гепатит С
Влияние вируса на здоровье будущей матери, зависит во многом от течения заболевания, вирусной нагрузки, предпринятых мер профилактики, соблюдение рациона питания, диеты, поддерживающей терапии (последнее, при необходимости). Если поднять вопрос о возможных патологиях, то в период беременности заболевание может проходить несколько тяжелее, чем обычно. Острый гепатит может быть причиной выкидыша, при острой фазе, в послеродовой период, организм медленнее восстанавливается, отмечаются кровотечения, в связи с низкой свертываемостью крови. Прерывание беременности, в острой фазе заболевания, также может осложнить течение заболевания, в таком случае, беременность сохраняют.
Инфицирование ребенка от инфицированной матери, возможно, следующим путем:
Достаточно часто встречается вопрос, передается ли вирус гепатита плоду беременной здоровой женщины от инфицированного отца, на это есть однозначный ответ, напрямую, не передается. Между плодом и отцом, есть связующие звено – женщина, мать будущего ребенка, без которого передача вируса не возможна, т.е. путь передачи вируса идет по схеме «от отца – к матери, от матери – к плоду».
Общие рекомендации во время беременности включают в себя снижение риска заражения гепатитом половым путем (При инфицировании одного из партнеров гепатитом В, проводиться вакцинация, от данного вида гепатита, здорового партнера. Вакцинация женщин проводиться до момента зачатия, не во время беременности), исключение «бытового» пути передачи вируса через кровь (например, пользоваться личной зубной щеткой и бритвой).
Профилактика передачи гепатита В и С плоду в перинатальный период, сводиться к своевременному обследованию женщин и соблюдению мер предосторожности (исключение заболеваний передающихся половым путем, соблюдение правил гигиены, правильное питание (определяется врачом), соблюдение специальной диеты, рекомендаций врача и т.д.), желательно планирование беременности с учетом течения заболевания.
Какие препараты используются в лечении гепатита?
Прикреплённые файлы
Внимание!
