Врожденный буллезный эпидермолиз
Врожденный буллезный эпидермолиз
 Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Общая информация
Краткое описание
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Врожденный буллезный эпидермолиз (ВБЭ) – это группа генетически и клинически гетерогенных заболеваний, характеризующихся образованием пузырей и эрозий на коже и слизистых оболочках в результате малейших механических воздействий, либо спонтанно.
Код(ы) МКБ10
Название
Q81
Буллезный эпидермолиз
Q81.0
Эпидермолиз буллезный простой
Q81.1
Эпидермолиз буллезный летальный (Синдром Херлитца)
Эпидермолиз буллезный дистрофический
Q81.8
Другой буллезный эпидермолиз
Q81.9
Буллезный эпидермолиз неуточненный
Дата разработки / пересмотра протокола: разработка 2019 год, пересмотр 2022 год, 2024 год.
Категория пациентов: дети, взрослые.
Сокращения, используемые в протоколе:
иммуноглобулин G и иммуноглобулин A
THINC
шкала степени нутритивного риска
NGS
секвенирование нового поколения
аутосомно-доминантное наследование
АР
аутосомно-рецессивное наследование
БЭ
буллезный эпидермолиз
ДБЭ
дистрофический буллёзный эпидермолиз
ДДБЭ
доминантный дистрофический буллезный эпидермолиз
ДНК
дезоксирибонуклеиновая кислота́
единицы
ЖКТ
желудочно-кишечный тракт
ИС
степени выраженности сужения
кг
килограмм
отоларингология
ЛС
лекарственные средства
ЛФК
лечебная физическая культура
международные единицы
мл
миллилитр
нРИФ
Реакция непрямой иммунофлюоресценции
ПБЭ
простой буллезный эпидермолиз
пограничный буллезный эпидермолиз подтип не-Херлитца
ПогрБЭ
пограничный буллезный эпидермолиз
РДБЭ
рецессивный дистрофический буллезный эпидермолиз
рецессивный дистрофический буллезный эпидермолиз, подтип Аллопо—Сименса
РДБЭ-нАС
рецессивный дистрофический буллезный эпидермолиз, подтип не-Аллопо—Сименса
рандомизированные контролируемые исследования
СЦТ
среднецепочечные триглицериды
УЗИ
ультразвуковое исследование
ЦНС
центральная нервная система
ЭДТА
Этилендиаминтетрауксусная кислота
ЭКГ
электрокардиография
ЭХО-КГ
Эхокардиогра́фия
А
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию.
В
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
С
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
D
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
Классификация
Таблица 1. Классификация буллезного эпидермолиза [2,4,5]:
Основные подтипы БЭ
Белки-мишени
Простой БЭ (ПБЭ)
Супрабазальный ПБЭ
плакофилин-1; десмоплактин; возможно другие
Базальный ПБЭ
α6β4-интегрин
Пограничный БЭ (ПогрБЭ)
ПоБЭ, подтип Херлитца
ламинин-332 (ламинин-5)
ПоБЭ, другие
ламинин-332; коллаген XVII типа; α6β4-интегрин
Дистрофический БЭ (ДБЭ)
доминантный ДБЭ
коллаген VII типа
рецессивный ДБЭ
коллаген VII типа
—
киндлин-1
Подтипы простого типа БЭ
Супрабазальный ПБЭ
летальный акантолитический БЭ
Десмоплакин
отсутствие плакофилина
плакофилин-1
поверхностный ПБЭ
Базальный ПБЭ
Кератин 5; кератин 14
ПБЭ, подтип Доулинга-Меары
Кератин 5;
ПБЭ, другой генерализованный
Кератин 5;
ПБЭ с пятнистой пигментацией
Кератин 5;
ПБЭ с мышечной дистрофией
плектин
плектин; α6β4-интегрин
Кератин 14
плектин
Кератин 5
Подтипы пограничного БЭ
Пограничный БЭ, подтип Херлитца
ламинин-332
Пограничный БЭ, другие
ПоБЭ, не-Херлитца, генерализованный
ламинин-332, коллаген XVII типа
ПоБЭ, не-Херлитца, локализованный
коллаген XVII типа
α6β4-интегрин
ламинин-332
ПоБЭ с поздним началом
синдром ЛОК (ларинго-онихо-кутанный синдром)
ламинин-332 α-цепочка
Подтипы дистрофического БЭ
Доминантный Дистрофический БЭ
ДДБЭ, генерализованный
коллаген VII типа
ДДБЭ, периферический
ДДБЭ, претибиальный
ДДБЭ, пруригинозный
ДДБЭ, с поражением только ногтей
Рецессивный Дистрофический БЭ
РДБЭ, тяжелый генерализованный
коллаген VII типа
РДБЭ, генерализованный другой
РДБЭ, инверсный
РДБЭ, претибиальный
РДБЭ, пруригинозный
РДБЭ, центрипетальный
РДБЭ, буллезный дермолиз новорожденных
Диагностика
Диагностические критерии:
Жалобы:
полушаровидные напряженные пузыри на коже туловища и конечностей, а также в ротовой полости;
длительно заживающие эрозии;
ранимость кожных покровов, чувствительность к любым механическим воздействиям;
уплотнение, деформация или потеря ногтей пальцев рук и ног, сращение;
облысение;
зуд в области пузырей.
Таблица 2. Основные кожные и внекожные сопутствующие заболевания и осложнения БЭ.
Типы и под типы БЭ
Кожные осложнения
Тактика
Плоскоклеточный рак
Агрессивный, часто первично-множественный, часто устойчив к химио- и лучевой терапии
Тщательный регулярный осмотр подозрительных незаживающих ран, раннее оперативное вмешательство
Все подтипы, особенно ПоБЭ-нХ
Пигментные невусы
Большие пигментные невусы от светло-бежевого до темно-коричневого и черного цвета; с возрастом светлеют; макро- и микроскопически напоминают меланому, но не перерождаются в нее
Регулярные осмотры; при необходимости — биопсия (в том числе множественная) подозрительных участков кожи
Меланома
Повышенный риск развития у детей, даже на внешне нормальных участках кожи
Регулярные осмотры; при необходимости — биопсия (в том числе множественная) подозрительных участков кожи
Псевдосиндактилия
Срастание пальцев на руках и ногах и деформация кистей и стоп по типу «варежки», атрофия пальцев, контрактуры большого пальца, межфаланговых и пястно-фаланговых суставов, ограничение или полная утрата функции кистей и стоп, частые послеоперационные рецидивы (хирургическое вмешательство требуется в среднем раз в 5лет)
Хирургическое вмешательство, физиотерапия, лечебная физкультура, использование специализированных перчаток или ортезов
Внекожные проявления и осложнения
ПоБЭ, ДБЭ
Полость рта, желудочно-кишечный тракт
Гипоплазия эмали (ПоБЭ), дисплазия зубов, тяжелый кариес, микростомия (ДБЭ), ранняя потеря зубов; стриктуры пищевода и заднего прохода (ДБЭ), дисфагия (ДБЭ), хронический запор, болезненная дефекация, задержка развития
Тщательная гигиена полости рта, ортодонтическое лечение, повторные дилатации пищевода, консультации диетолога, применение слабительных, гастростомия
ПоБЭ, редко РДБЭ
Дыхательные пути
Отек слизистых, пузыри, эрозии, рубцевание, охриплость голоса, стеноз гортани, острая обструкция дыхательных путей
Трахеостомия, терапия антибиотиками и глюкокортикоидами
Глаза
Эрозии роговицы, рубцевание роговицы, симблефарон (сращение одного или обоих век с глазным яблоком), недостаточная выработка слезной жидкости, блефарит (воспаление краев век), обструкция слезных канальцев, ухудшение зрения
Обезболивающие и увлажняющие глазные капли, хирургическое вмешательство
Мочевая система
Дизурия, гематурия, стеноз и обструкция мочевых путей, пузырно-мочеточниковый рефлюкс, гидронефроз, почечная гипертония, уросепсис, гломерулонефрит, амилоидоз, почечная недостаточность
Регулярное измерение артериального давления и анализ мочи; при необходимости катетеризация, цистоскопия, дилатация мочеиспускательного канала, меатотомия, гемодиализ, перитонеальный диализ
Все тяжелые формы БЭ
Метаболизм и общее состояние
Дефицит питательных веществ и белков в связи с обнажением больших участков дермы, катаболический метаболизм с увеличением потребности в калориях, отставание в росте, медленное заживление ран, рецидивирующие инфекции, хроническая анемия, плохое самочувствие
Лечебное питание, гастростомия
Перечень основных лабораторных исследований:
Инструментальные исследования:
Перечень основных инструментальных исследований: нет.
Перечень дополнительных инструментальных исследований:
Диагностический алгоритм на уровне родильного дома: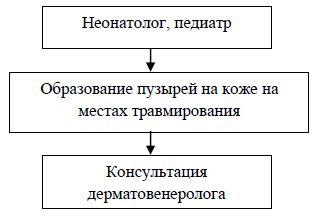
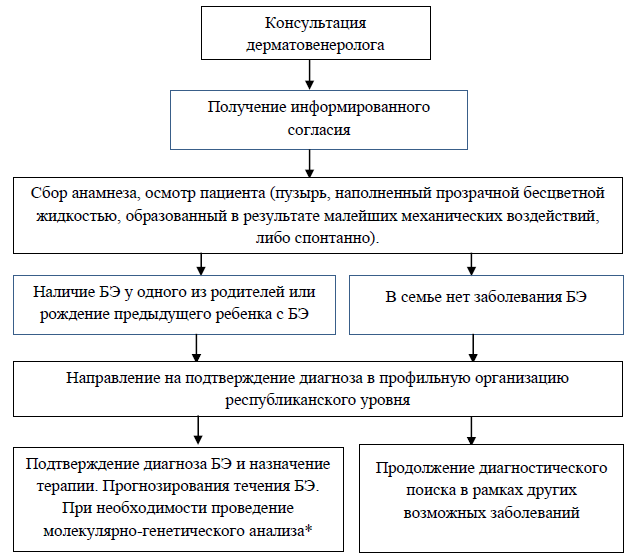
*Необходимость проведения генетического исследования решается на основании заключения генетика
Дифференциальный диагноз
Дифференциальная диагностика типов и подтипов буллёзного эпидермолиза.
Типы
Подтипы
Наследование
Симптомы
Локализованный простой БЭ (подтип Вебера—Коккейна)
АД
Пузыри и эрозии кожи, главным образом на ладонях и подошвах, в основном летом
Простой БЭ, подтип Доулинга-Меары (генерализованный)
АД
Генерализованное образование пузырей, эрозий, грануляционной ткани; гиперкератоз ладоней и подошв, дистрофия ногтей, атрофические рубцы, поражение слизистой рта
Простой БЭ, генерализованный другой (подтип Кёбнера)
АД
Пузыри и эрозии на руках и ногах
Рецессивный простой БЭ (очень редко)
АР
Генерализованное образование пузырей и эрозий, гиперкератоз ладоней и подошв, дистрофия ногтей, атрофические рубцы
Простой БЭ, огнасский (очень редко)
АД
Пузыри, эрозии, дистрофия ногтей
Простой БЭ с мышечной дистрофией (очень редко)
АР
Пузыри, эрозии, дистрофия ногтей, прогрессирующая мышечная дистрофия с началом в первые 30 лет жизни
Пограничный БЭ (расслоение кожи на уровне светлой пластинки базальной мембраны)
Пограничный БЭ, подтип Херлитца
АР
Пузыри, атрофические рубцы, хронические эрозии, разрастания грануляционной ткани, дистрофия и разрушение ногтей, рубцевание ногтевых лож, отслойка слизистой рта, гипоплазия эмали, грануляции и рубцевание в дыхательных путях, задержка развития, смерть на первом году жизни [4]
Пограничный БЭ, подтип не-Херлитца
АР
Пузыри, эрозии, разрастания грануляционной ткани, атрофические рубцы, рубцовая алопеция, разрушение ногтей
Пограничный БЭ с атрезией привратника
АР
Обширные пузыри, эрозии, разрастания грануляционной ткани, врожденная атрезия привратника (непроходимость нижней части желудка)
Дистрофический БЭ (расслоение кожи между плотной пластинкой базальной мембраны и дермой)
Доминантный дистрофический БЭ
АД
Пузыри, эрозии, милиумы, атрофические рубцы (особенно на конечностях), дистрофия и разрушение ногтей
Рецессивный дистрофический БЭ, тяжелый генерализованный (подтип Аллопо-Сименса)
АР
Пузыри, эрозии, разрастания грануляционной ткани, атрофические рубцы, рубцовая алопеция, разрушение ногтей, рубцовые изменения кистей и стоп (контрактуры, псевдосиндактилия), отслойка слизистой рта, микростомия
Рецессивный дистрофический БЭ, генерализованный другой (подтип не-Аллопо-Сименса)
АР
Пузыри, эрозии, разрастания грануляционной ткани, атрофические рубцы, дистрофия и разрушение ногтей, отслойка и рубцевание слизистой рта
Синдром Киндлер
-
АР
Пузыри, контрактуры, псевдосиндактилии, прогрессирующая пойкилодермия, фоточувствительность, стенозы в ЖКТ и урогенитального тракта, патологию зубочелюстной системы, микростомии и анкилоглоссии ониходистрофия, эктропион нижних век, ладонно-подошвенная кератодермия, псевдоаингум, лейкокератоз губ, плоскоклеточный рак кожи, нарушение потоотделения (ангидроз или гипогидроз), скелетные аномалии.
Основные клинические дифференциально-диагностические критерии ранних форм БЭ.
Диагноз
Обоснование для дифференциальной диагностики
Обследования
Критерии исключения диагноза
Пузырчатка новорожденных
Проводят бактериологический посев отделяемого эрозий.
Эксфолиативный дерматит Рейтера
1. Вялые пузыри, которые быстро вскрываются с обнажением эрозивных поверхностей, располагающиеся на гиперемированном основании.
Диагностика заболевания проводится на основании бактериологического посева, отделяемого пузырей и эрозий.
1. Тяжелое инфекционное поражение кожных покровов, являющихся злокачественным вариантом течения пузырчатки новорожденных.
Буллезная врожденная ихтиозоформная эритродермия
Герпес новорожденных
Для подтверждения диагноза проводят вирусологический метод, иммунологические исследования, цитологические и цитохимические методы.
Недержание пигмента
Диагностика проводится на основании гистологии биоптата: на ранней стадии – спонгиоз, множественные внутриэпидермальные пузырьки с эозинофилами, неспецифическая воспалительная инфильтрация; в поздних стадиях- вакуолизация клеток, в верхней части дермы – отложения меланина внутри меланофоров.
Основные клинические дифференциально-диагностические критерии поздних форм ВБЭ.
Диагноз
Обоснование для дифференциальной диагностики
Обследования
Критерии исключения диагноза
Приобретенный буллезный эпидермолиз
1. Первичное возникновение пузырей и эрозивных дефектов на месте травм без воспалительного процесса преимущественно в выступающих местах или местах сдавления (локтевые или коленные сгибы, своды стоп).
2. Возможно вовлечение слизистых оболочек (ротовая полость, нос, пищевод, конъюнктива, половые органы).
Диагноз устанавливается на основании реакции непрямой иммунофлюоресценции – обнаружение отложений IgG и IgA в участке видимо здоровой кожи.
Герпетиформный дерматит Дюринга
Для подтверждения диагноза проводят пробу Ядассона с йодом, определение количества эозинофилов в периферической крови, гистологическое исследование.
Многоформная экссудативная эритема
Диагноз устанавливают на основании клинической картины, анамнеза, дерматоскопии.
Токсический эпидермальный некролиз
Диагноз устанавливают на основании клинической картины, анамнеза, положительного симптома Никольского, отсутствии в мазках-отпечатках типичных акантолитических клеток.
IgA-линейный дерматоз
Гистологически: подэпидермальные пузыри с воспалительными элементами из лейкоцитов и эозинофилов.
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1, 3, 5, 6, 9-15, 18 20]:
Алгоритм действий врача
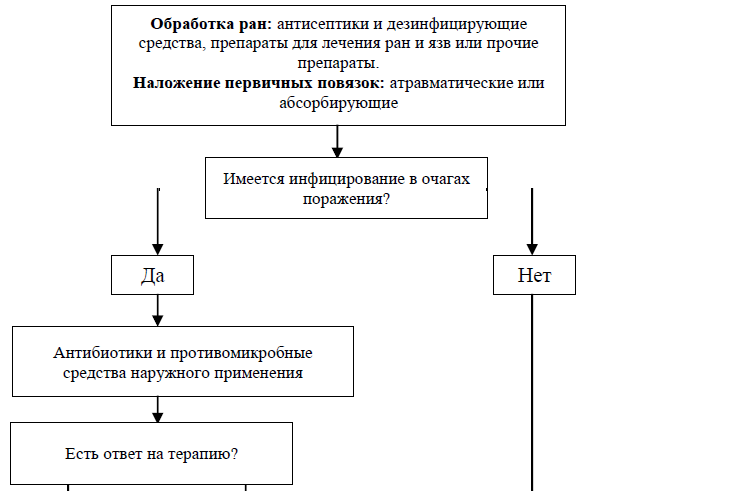
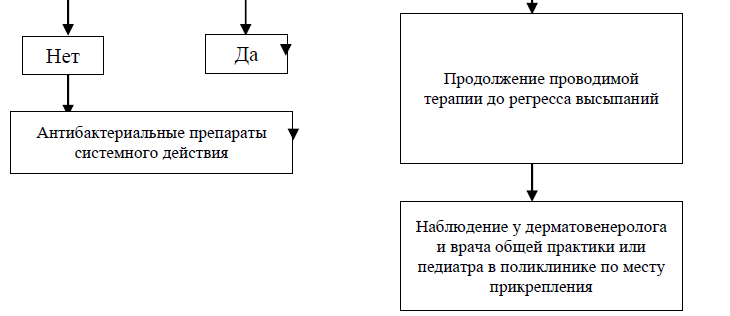
Немедикаментозное лечение:
● Режим №2 (общий) – пациентам с БЭ рекомендуется избегать любых физических нагрузок, повышающих вероятность механического повреждения кожи и усиления потоотделения, резких движений и травмоопасных ситуаций. Перевязочные материалы, одежда и обувь пациентов должны быть изготовлены из натуральных тканей, без швов.
● Терапия включает ежедневный уход за пораженной и непораженной кожей согласно приложению 2.
● Стол 15
● Термически и химически щадящее питание – питание больных БЭ должно быть механически, термически и химически щадящим (протертое, полужидкое, не горячее), обогащенным основными макро- и микроэлементами, с высокой калорийностью. При многочисленности пузырей и эрозивных поверхностей пациент нуждается в восполнении теряемой жидкости. Детям младшего возраста антирефлюксные смеси.
Изделие медицинского назначения
Способ применения
УД
Вспомогательные изделия
Защитная пленка на основе силикона
Наносить на поврежденную кожу при необходимости защиты от внешних раздражений
В
Аэрозоль очищающий
Наносить при прилипании повязок к ране, для облегчения снятия повязки при каждой обработке ран
В
Медикаментозное лечение
Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
МНН ЛС
Способ применения
УД
Для обработки вскрытых пузырей, эрозий и язв рекомендуются антисептики, дезинфицирующие средства, смягчающие и регенерирующие средства
Антисептические средства
Хлоргексидин
● наносить наружно на кожу или слизистые оболочки (на тампоне или путем орошения) 2-3 р/сутки.
А
Антисептические, смягчающие, регенерирующие средства
Декспантенол+хлоргексидин биглюконат
Мазь наносить на поврежденные очаги 2-3 раза в сутки 10-14 дней
В
и/или
Смягчающие, регенерирующие средства
Декспантенол
Крем наносить на поврежденные очаги 2-3 раза в сутки 10-14 дней
А
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
МНН ЛС
Способ применения
УД
При распространенных инфицированных поражениях кожи рекомендуются антибактериальные препараты системного действия
Антибиотики системные
Амоксициллин +клавулановая кислота
125+31,25мг/5 мл в сутки или 250+62,5мг/5 мл в сутки (порошок для приготовления суспензии для приема внутрь) перорально в течение 2 недель
С
или
Клиндамицин
150 мг перорально 3-4 раза в сутки в течение 2 недель или 300 мг внутримышечно 2 раза в сутки в течение 10-14 дней
В
или
Ципрофлоксацин
250 мг перорально 2 раза в сутки в течение 2 недель или 200 мг внутривенно капельно в течение 30 минут 2 раза в сутки, на курс 10–14 инъекций
В
или
Моксифлоксацин
400 мг перорально 1 раз в сутки в течение 2 недель или 400 мг внутривенно в течение 60 минут, на курс 10–14 инфузий
В
При ограниченных инфицированных поражениях кожи рекомендуются антибактериальные препараты местного действия
Антибиотики местного применения
Мупироцин
2% мазь, наносить на инфицированные очаги поражения 3 раза в сутки 7 дней
С
или
Бацитрацин + неомицин
Мазь, наносить на сухие инфицированные очаги поражения 2 раза в сутки 7-10 дней
В
или
Сульфатиазол серебра
Крем, наносить на инфицированные очаги поражения 2-3 раза в сутки 10-14 дней в виде окклюзионной повязки
В
При наличии мокнущих ран
Бацитрацин + неомицин
Порошок, наносить на инфицированные очаги при мокнутьях, когда вскрывается покрышка пузыря 2 раза в сутки 7-10 дней
В
Для обработки пузырей, эрозий и язв в ротовой полости рекомендуются антисептики, дезинфицирующие средства
Антибактериальная терапия на очаги поражения (слизистые)
Метронидазола бензоат + хлоргексидина биглюконат
Гель стоматологическая на область десен 2 раза в сутки в течение 7-10 дней
С
Обволакивающее действие, защита слизистой оболочки
Алюминия гидроксид + магния гидроксид
С
Пациентам с жалобами на зуд для уменьшения интенсивности зуда рекомендуются антигистаминные средства системного действия
Антигистаминные препараты
Лоратадин
Таблетки, 10 мг или раствор для приема внутрь 5 мг/5 мл в сутки перорально 7-14 дней
С
или
Фексофенадин
Таблетки, 120 мг в сутки перорально 10 дней
С
или
Дезлоратадин
Таблетки 5 мг, раствор 10 мл перорально 1 раз в сутки 7-14 дней
С
или
Цетиризин
Таблетки 5 мг, раствор 10 мг/мл перорально 1 раз в сутки 7-14 дней
С
или
Левоцетиризин
Таблетки 5 мг раствор 20 капель перорально 1 раз в сутки 7-14 дней
С
При ощущении болезненности в очагах поражения для системной терапии рекомендуются анальгетики или нестероидные противовоспалительные
Нестероидные противовоспалительные средства
Парацетамол
Таблетки 500мг или раствор 15 мл до 4 раз в сутки 5-7 дней
С
или
Ибупрофен
Раствор 200 мг перорально 3 раза в сутки 5-7 дней
С
При сильном зуде, воспалении и гиперемии рекомендованы средства для наружного применения
Глюкокортикостероидные
Бетаметазон
0,1% крем, наносят тонким равномерным слоем на участок поражений 1-2 раза в день не более 5 дней
С
или
Метилпреднизолон
0,1% крем, наносят тонким равномерным слоем на участок поражений 1-2 раза в день не более 2 недель
В
или
Флуоцинола ацетонид
0,025% крем наносят тонким равномерным слоем на участок поражений 1-2 раза в день не более 2 недель
С
или
Триамцинолон
0,1% крем наносят тонким равномерным слоем на участок поражений 1-2 раза в день 5-10 дней, не более 2 недель
С
Для наружного применения при присоединении вторичной бактериальной и грибковой инфекций
Комбинированные препараты
Бетаметазона+гентамицин
Крем наносить тонким слоем на всю пораженную поверхность кожи и окружающую ткань 1-2 раза в день не более 2 недель
С
или
Бетаметазона дипропионат+ гентамицина сульфат +клотримазол
Крем наносить тонким слоем на всю пораженную поверхность кожи и окружающую ткань 1-2 раза в день не более 2 недель
С
Дальнейшее ведение:
Индикаторы эффективности лечения:
Лечение (стационар)
Карта наблюдения пациента, карта стационарного пациента:
Маршрутизация пациента:
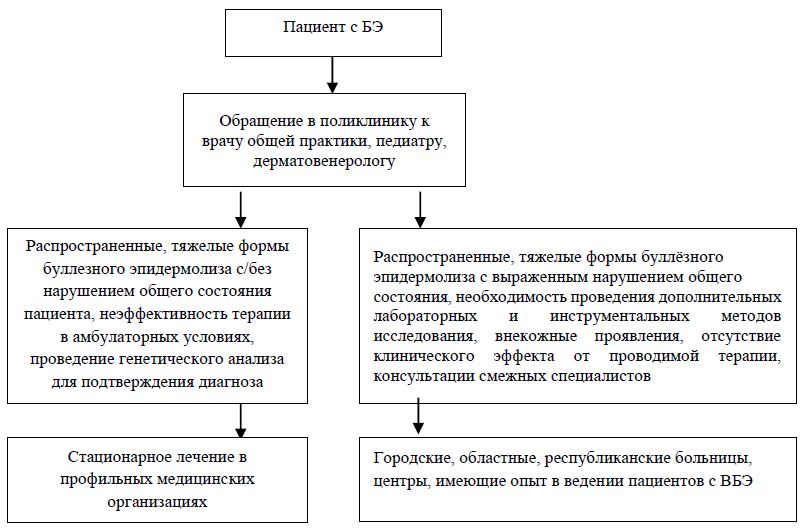
Медикаментозное лечение: см. Амбулаторный уровень.
Хирургическое лечение: вмешательство при осложнениях буллезного эпидермолиза [22-24]:
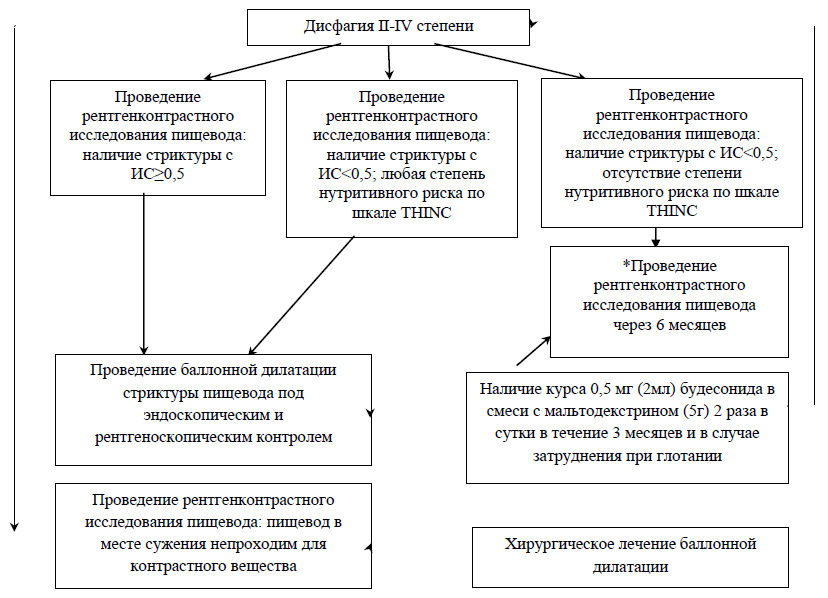
Дилятация пищевода: наличие стриктур в пищеводе, которые приводят к дисфагии, обструкции и/или накоплению пищи и слюны выше уровня структуры [22-24].
Показания к баллонной дилатации пищевода:
Противопоказания к проведению вмешательства:
Алгоритм лечения стриктур пищевода при БЭ
Послеоперационный период: в послеоперационном периоде основной акцент ставится на постепенное увеличение энтеральной нагрузки с расширением питания:
Противопоказания к проведению гастростомы:
Показания к проведению гастростомы:
экстремальная потеря веса;
отсутствие прибавки в весе и росте;
отказ пациента от приёма пищи;
болезненные акты дефекации.
Альтернативным способом кормления детей, которые испытывают нутритивную недостаточность, является постановка гастростомической трубки для кормления и гипералиментации. Гастростомия является инвазивным, но эффективным методом, позволяющим адекватно поддерживать нутритивный статус и физическое развитие ребёнка. Гастростома, также облегчает усвоение и введение лекарственных препаратов, которые требуются пациентам.
Основные правила, во время постановки гастростомы:
исключить все возможные травмирующие факторы на кожу и слизистую оболочку при выполнении оперативного вмешательства.
Цель лечения:
Показания к операции (наличие 2 или более нижеперечисленных критериев):
Абсолютные противопоказания к операции:
Относительные противопоказания к операции:
NB!!! Оказание стоматологической помощи проводится согласно действующим клиническим протоколам в РК с учетом вышеуказанных рекомендаций.
Госпитализация
Показания для плановой госпитализации:
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
Список разработчиков протокола:
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Указание условий пересмотра протокола: через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Правила забора, доставки и проведения молекулярно-генетического исследования:
Название метода исследования
Полноэкзомное секвенирование ДНК человека для поиска предположительно наследственного заболевания с интерпретацией результатов
Материал для исследования
Периферическая кровь, ворсины хориона/плаценты
Правила забора
Маршрут (логистика)
Вакутейнер (пробирка) с кровью доставляется службами курьерской и почтовой доставки в лабораторию Персонализированной геномной диагностики
Описание метода
Метод основан на секвенировании ДНК человека, проводится поиск мутаций в более чем в 20тыс.генах с использованием биоинформационного анализа.
Уход за пораженной кожей
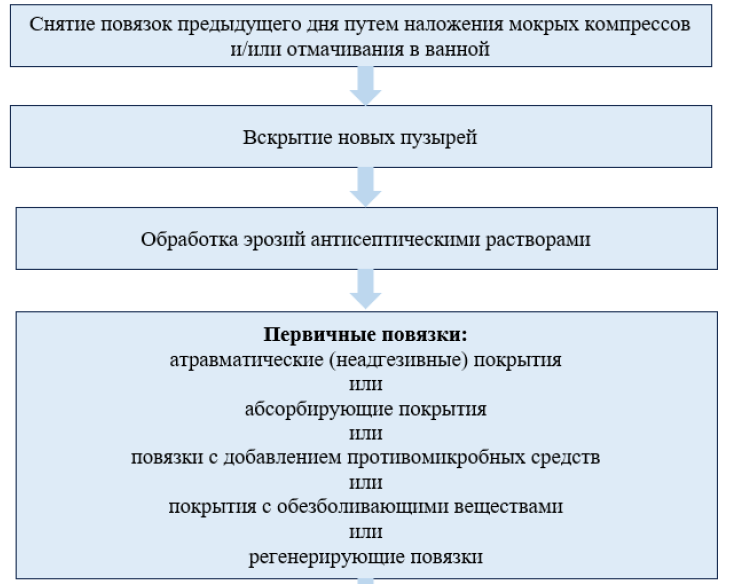
● Уход за пораженной кожей – ежедневный с использованием специализированных перевязочных материалов и средств.
1 этап – снятие повязок предыдущего дня - сухие внешние слои повязок аккуратно удаляют с помощью ножниц, а прилипшие слои – путем отмачивания в ванне (с добавлением эмолентов, морской соли, антисептика) или путём накладывания мокрых компрессов;
2 этап - напряженные пузыри прокалывают стерильной иглой с соблюдением правил асептики параллельно его покрышке, создавая 2 отверстия: входное и выходное. Содержимому пузыря дают вытечь, аккуратно помогая легкими промакивающими движениями. Не рекомендуется срезать покрышку пузыря во избежание обнажения раневой поверхности и провокации дополнительных болевых ощущений.
3 этап - проколотые пузыри обрабатывают раствором антисептика с серебром, хлоргексидином, мирамистином, октенидином или другими антибактериальными средствами, либо антисептическими или антимикробными кремами для создания аналога собственной гидролипидной мантии.
4 этап - на раневые участки накладываются специальные перевязочные материалы для создания надежной защиты пораженных участков.
Для первичной повязки используются следующие виды специализированных перевязочных средств:
● атравматичные (неадгезивные) повязки – раневые повязки, обеспечивающие не прилипание к ране – липидно-коллоидные, мазевые (вазелин, глицерин, жир), силиконовые, парафиновые, содержащие пчелиный воск, повидон йод, ионы серебра, когезивные полимеры, гидроколлоидные частицы;
● пористые (абсорбирующие) повязки - применяют при обильном отделяемом, варианты – губчатые полиуретановые, ватно-марлевые, губчатые с полисахаридами, содержащие активированный уголь, коллагеновые; самоклеющиеся, абсорбирующие повязки, не приклеивающиеся к ране;
● для лечения инфицированных эрозий применяются повязки с добавлением противомикробных средств: с серебром, с хлоргексидином, с мирамистином, с антибактериальными средствами;
● при сильных болевых ощущениях используется покрытия с обезболивающими веществами;
● при плохо заживающих язвах применяют специальные регенерирующие повязки в виде эластичных полупрозрачных пластинок, плотно прилегающих ко дну язвы, и не дающих возможности ей высохнуть – гидрогелевые, гидроколлоидные, коллагеновые пористые покрытия.
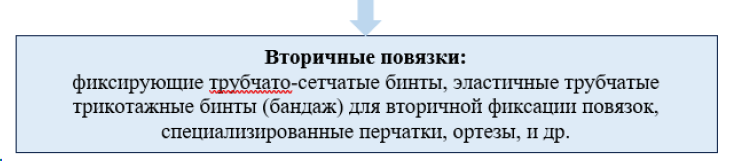
Поверх любых покрытий накладывают вторичные повязки, к которым относятся самофиксирующие, фиксирующие, трубчатые фиксирующие, эластичные трубчатые бинты или нательное белье, специализированные перчатки, ортезы.
При инфицировании ран.
При всех формах ВЭБ хрупкость кожи может привести к бактериальной колонизации или инфекции, особенно в более тяжелых формах, где раны могут быть множественными и длительными. Увеличение бионагрузки в колонизированных или инфицированных ранах ухудшает заживление и, следовательно, для профилактики инфицирования, снижения воспаления и нивелирования имеющейся инфекции назначаются системные антибиотики, которые являются основополагающими для ухода за ранами ВЭБ, крема или мази с содержанием антибиотиков, глюкокортикостероидов, цинка, комбинированных наружных средств с антибактериальным, местноанестезирующим и регенерирующим действием.
Прикреплённые файлы
Внимание!
