Врожденная глаукома
Врожденная глаукома
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968 с изменения, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Возрастная категория: Дети
Пересмотр не позднее: 2026
ID: 112
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Таблица 2.
Классификация врожденной глаукомы (Аветисов Э.С., Ковалевский Е.И., Хватова А.В., 1987)
Происхождение
Форма
Характер изменений УПК
Стадия
Компенсация
Динамика
Объединенная клинико-патогенетическая классификация врожденной глаукомы по стадиям (Катаргина Л.А. и др., 2016)
Стадия врожденной глаукомы
Оценочные критерии
Диаметр роговицы, мм
Экскавация диска зрительного нерва (ДЗН)
Состояние зрительных функций*
I- начальная
До 12
До 0,3
Не нарушены
II- развитая
До 14
До 0,5
Существенно снижены
III- далекозашедшая
Более 14
Более 0,5
Снижены до светоощущения
IV- почти абсолютная
Буфтальм
-
Остаточные или слепота
V- абсолютная
Буфтальм
-
Слепота
В настоящее время, в связи с развитием современных высокоинформативных методов визуализации и появлением новых данных, происходит усовершенствование подходов и критериев диагностики.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Первичная ВГ в 15-40% случаев является наследственной, с аутосомно-рецессивным наследованием [Cyp1B1 (2p21), GLC3B (1p36) и GLC3C (14q24.3)] или аутосомно-доминантным типом наследования [GLC1ATIGR, MIOC)], с вариабельной пенетрантностью от 40 до 100%. Обнаружены многочисленные мутации гена Cyp1B1, включая миссенс-мутации, нонсенс-мутации, мутации сдвига рамки считывания, делецию и вставку со значительной гетерогенностью. Генетическая оценка детской глаукомы особенно важна в тех видах глаукомы, когда имеются генотипические и фенотипические корреляции (Табл.1) [4,7,10,11].
Таблица 1.
Синдромы, сочетанные с глаукомой и ассоциированные гены
Синдром
Клинические проявления
Ген
Nail-patella syndrome
Дисплазия ногтей, отсутствие или гипоплазия коленной чашечки, аномалия почек, глаукома (9,6%). Зона темной пигментации в виде клевера вокруг центра радужки
LMX1B. 60
Oculodentodigital dysplasia (AD)
Типичный внешний вид, поражения зубов, кистей рук, глаз (микрофтальм, микрокорнеа, глаукома)
Connexin-43 gene (GJAI)
Freak-ter Haar Syndrome (AR)
Брахицефалия, гипертелоризм, макрокорнеа, глаукома, проминирующий лоб, широкий родничок
TKS4 gene (SH3PXD2B)
Rubinstein-Taybi Syndrome
Умственная отсталость, постнатальная задержка развития, микроцефалия, дисморфия лицевого черепа, широкие пальцы, глаукома, катаракта, аномалии рефракции, косоглазие
CREBBP
Ehlers-Danlos type VI
Врожденная тяжелая мышечная гипотония, хрупкость и разрывы склеры, глаукома, сколиоз
PLODI
Neurofibromatosis type I (AD)
Развитие опухолей нервных оболочек, узелки Лиша, плексиформные нейрофибромы век, глаукома, глиома зрительного нерва, дисплазия клиновидной кости
Neurofibromin gene (NFI)
Peters Plus syndrome (AR)
Задержка психического развития, невысокий рост, брахиморфизм, аномалия ушей, аномалия Петерса
B3GALTL
Zellweger( Peroxisome biogenesis disorder (AR)
Тяжелые неврологические нарушения, краниофасциальные аномалии, нарушения функций печени, отсутствие пероксисомных ферментов (биохимические исследования), глаукома, катаракта, помутнение роговицы, нистагм, пигментный ретинит
PEXI
Marfan syndrome (AD)
Высокий рост, длинные конечности, деформация грудной клетки, дилатация аорты, эктопия хрусталика, глаукома
Fibrillin -1 gene (FBNI)
Klippel-Trenaunay-Weber Syndrome
Большие гемангиомы кожных покровов с гипертрофией прилежащих мягких тканей и костей. Клинически напоминает синдром Стерджа –Вебера
Ген в поиске
Charcot -Marie-Tooth disease type 4B2( CMT4B2) (AR)
Наследственная демиелинизирующая нейропатия (двигательная и чувствительная)
SBF2
MIDAS (microphthalmia, dermal aplasia and sclerocornea) syndrome (XL-Dominant)
Односторонний или двусторонний микрофтальм, линейные дефекты кожи на лице и шее
HCCS
Renal Tubular Acidosis, Proximal, with Ocular Abnormalities and Mental Retardation (AR)
Ацидоз проксимальных почечных, задержка психического и физического развития, нистагм, катаракта, помутнение роговицы, глаукома
SLC4A4
Этиологическая диагностика ВГ базируется на тщательном сборе анамнеза (состояние и заболевания беременной женщины), на результатах иммунологических, вирусологических и генетических исследований.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основными клиническими признаками ВГ (классическое течение гидрофтальма) являются:
Важным диагностическим признаком также является асимметрия выраженности перечисленных признаков (длины сагиттального размера, диаметра роговицы, усиления рефракции, экскавации ДЗН).
Жалобы связаны с особенностями клинической картины (у маленьких детей – со слов родителей):
Существуют различия в сроках появления клинических признаков при различных формах глаукомы. При I форме манифестация заболевания происходит в раннем возрасте до 1 года (80% случаев), при II и III формах - в более поздние сроки. Определение стадии заболевания осуществляется по «худшему» клиническому признаку на момент обследования ребенка (Таб. 3), хотя не всегда все клинико-морфологические признаки заболевания точно коррелируют со стадией его. Оптическая когерентная томография (ОКТ) сетчатки и зрительного нерва (истончение перипапиллярного слоя нервных волокон сетчатки, уменьшение ширины нейроретинального пояска, толщины слоя ганглиозных клеток в макуле) достоверно оценивают наличие и степень тяжести прогрессирования глаукомы.
Аномалии Аксенфельда-Ригера, синдром Аксенфельда-Ригера (Синдром Ригера) относятся к наследственной двусторонней патологии органа зрения с аутосомно-доминантным типом передачи. Патология нервной и костной систем, двустороннее поражение глаз при этом встречаются в 50% случаев. Нередки семейные случаи.
Несмотря на врожденную аномалию УПК, тенденция к увеличению ВГД чаще отмечается на 2-3-м десятилетии жизни. В ранние сроки ВГД повышается обычно у мальчиков при сочетании выраженного гониодисгенеза с мегалокорнеа. При этом процесс разрушения радужки продолжается и в послеоперационном периоде, при стабилизации ВГД и зрительных функций.
Синдром Стерджа - Вебера - Краббе (энцефалотригеминальный ангиоматоз, энцефалофациальный ангиоматоз) – врожденный ангиоматоз нервной системы, проявляющийся наличием сосудистого пятна на лице, судорог и внутричерепных кальцификатов. Частота болезни – 1 случай на 100 000 населения. Встречается в основном спорадически. На коже лица наблюдаются множественные ангиомы (ангиоматоз), обычно по ходу тройничного или лицевого нерва. Иногда расширенные сосуды принимают вид сосудисто-кавернозной опухоли красно-синего цвета. В головном мозге ангиоматоз затрагивает мягкую мозговую оболочку на той же стороне, преимущественно в затылочной и затылочно-теменной области, обычно, с одной стороны. С рождения у больных имеется одно большое или несколько сливающихся пятен сине-красного цвета на лице ("пламенеющие невусы"). Они могут быть также на туловище и конечностях. Ангиоматозные изменения иногда распространяются на ротовую полость, нос, глотку. У некоторых больных в связи с этим возникают кишечные кровотечения. В первые месяцы жизни у больных обнаруживаются судорожные припадки. Они чаще всего фокальные, как правило, на стороне, противоположной поражению сосудов. У больных нередко развиваются параличи, парезы, обычно по гемитипу. Примерно у половины больных наблюдается умственная отсталость (обычно глубокая). Изменения органа зрения характеризуются ангиомой сосудистой оболочки, колобомами, гетерохромией радужки. Иногда выявляются врожденные пороки сердца, дисплазия черепа и лица. На МРТ у детей обнаруживают атрофию гемисферы с расширением субарахноидальных пространств и боковых желудочков, при компьютерной томографии – кальцификаты по типу «железнодорожных путей». Все изменения часто выявляются после 4 – 5 лет. Частота случаев глаукомы при этом синдроме достигает 60%. Поскольку описаны случаи двустороннего глаукомного процесса у больных с синдромом Стерджа-Вебера с односторонней капиллярной гемангиомой лица, рекомендовано динамическое наблюдение обоих глаз таких детей.
Болезнь Реклингаузена - нейрофиброматоз относят к факоматозам. Он представляет собой нейроэктодермальную дисплазию, характеризующуюся пролиферацией периферических нервных элементов с образованием опухолеподобных структур. Заболевание передается по аутосомно-доминантному типу. Основные поражения локализуются в коже, периферической и центральной нервной системах. В глазной практике приходится иметь дело с поражением век, конъюнктивы, орбиты, роговицы, сосудистой оболочки, сетчатки, зрительного нерва. Особенно часто поражается верхнее веко, где образуется плексиформная фиброма, нередко распространяющаяся и на височную область. В процесс обычно вовлекается одна сторона, реже бывают двусторонние изменения. Нейрофиброматозные узелки или диффузная инфильтрация может возникать на конъюнктиве, эписклере, роговице и радужке. Иногда отмечается значительное утолщение хориоидеи и цилиарного тела за счет пролиферации ткани, В зрительном нерве описаны менингиомы, глиомы, в орбите – нейрофибромы. Глаукома развивается редко, часто сочетается с поражением верхнего века и обычно (но не всегда) бывает односторонней. Причиной повышения давления служат гониодисгенез, аномалии развития склерального синуса или претрабекулярная блокада нейрофиброматозной тканью. В некоторых случаях развивается закрытоугольная глаукома, вызванная смещением кпереди иридохрусталиковой диафрагмы из-за утолщения хориоидеи и цилиарного тела.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Таблица 4.
Методы обследования
Стандартные диагностические методики
Расширенный спектр диагностических методик (дополнительно к стандартному набору)
Наружный осмотр
Кератопахиметрия
Визометрия, рефрактометрия,
Тонография
Офтальмотонометрия
Оптическое лазерное когерентное послойное исследование переднего и заднего отдела глаза с помощью компьютерного анализатора (оптическая когерентная томография переднего и заднего отделов-ОКТ)
Биомикроскопия глаза
Ультразвуковая биомикроскопия
Гониоскопия
Периметрия
Офтальмоскопия
Электрофизиологические методы исследования (регистрация зрительных вызванных потенциалов коры головного мозга, электроретинография)
Измерение диаметра роговицы, лимба (кератометрия, лимбометрия)
Фоторегистрация УПК гониоскопии с использованием ретинальной камеры
Ультразвуковое исследование глазного яблока (ультразвуковая биометрия и В-сканирование)
Фоторегистрация глазного дна с использованием фундус –камеры
У детей с манифестацией глаукомы в раннем возрасте с развитием клинической картины классического гидрофтальма, диагностика глаукомы не представляет особых сложностей. При более поздней манифестации она может представлять трудности из-за отсутствия или слабой выраженности характерной симптоматики, а также растянутого во времени развития патологического процесса.
1. Жалобы и анамнез
3. Лабораторные диагностические исследования
4. Инструментальные диагностические исследования
Для определения рефракции возможно проведение скиаскопии или авторефрактометрии на стационарном или портативном рефрактометре. Неоспоримыми преимуществами портативных служат возможность проведения исследования в любых условиях, в том числе в наркозе, а также возможность точного определения меридиана астигматизма.
Таблица 5.
Оптимальные характеристики верхней границы «целевого» офтальмотонуса у больных глаукомой [20].
Стадия глаукомы
Pt, мм рт ст
P0, мм рт ст
Начальная
22–24
18–20
Развитая
19–21
15–17
Стадия глаукомы
Pt, мм рт ст
P0, мм рт ст
Далекозашедшая
16–18
10–14
На оценку данных тонометрии в значительной степени оказывает влияние толщина и диаметр роговицы, претерпевающие существенные изменения у детей на фоне развития глаукомы.
Передняя камера
Гониодисгенез – задержка в развитии и дифференцировки УПК – подразделяют на 3 степени (Э.Г. Сидоров и М.Г. Мирзаянц, 1991) [5]. I степень –широкое прикрепление пучков ресничной мышцы к гипопластичному трабекулярному переплету, относительная сохранность склерального синуса. II степень – выраженный трабекулодисгенез, с передним прикреплением радужной оболочки, нарушении топографии синуса и частым его сужением. III степень – тяжелая врожденная патология всех элементов дренажной зоны: переднее прикрепление радужной оболочки к измененной трабекуле, резкое сужение склерального синуса.
При осмотре ДЗН при подозрении на глаукому и при ВГ необходимо проводить количественную и качественную оценку следующих параметров.
2) Качественная оценка ДЗН:
Размер ДЗН. Среднестатистические размеры ДЗН находятся в пределах от 1,9 до 2,8 мм2. К малым размерам ДЗН относят диски площадью меньше 1,5 мм2, к средним – от 1,51 до 2,5 мм2, к большим >2,51 мм2. При ВГ вследствие растяжения глаза чаще встречаются большие ДЗН.
Перипапиллярная атрофия – истончение/разрушение хориоретинальной ткани вокруг ДЗН. При глаукоме распространенность перипапиллярной атрофии выше, особенно с носовой стороны перипапиллярного пространства.
При нормализации ВГД у детей с ВГ может наблюдаться регресс ряда изменений ДЗН: уменьшение размеров экскавации и увеличение размеров НРП, что объясняется возрастными биомеханическими особенностями детского глаза.
Зрительные вызванные потенциалы (ЗВП) при ВГ уже в начальной стадии заболевания меняют свои амплитудно-временные характеристики во всем диапазоне пространственных частот, которые отражают состояние аксонов ганглиозных клеток сетчатки. Для регистрации ЗВП применяют современные компьютерные системы, позволяющие выделять потенциалы малой величины из шума, используют усреднение и фильтры, нивелирующие различные артефакты. Исследование проводят как во время бодрствования ребенка, так и в состоянии медикаментозного сна или наркоза. Основное внимание уделяют показателям латентности. При анализе полученных данных принимают во внимание, что на формирование пика Р1 ЗВП главным образом оказывает влияние сохранность ретинокортикального пути, зрелость фовеальной области сетчатки и сохранность стриарной коры. Кроме того, следует учитывать, что этот метод не дает возможности оценить сохранность ассоциативных и когнитивных функций головного мозга, которые обеспечивают «зрительное распознавание».
5. Иные диагностические исследования
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Медикаментозное гипотензивное лечение
Показатели эффективности:
Показания к назначению современных гипотензивных препаратов при врожденной глаукоме (в том числе предоперационная подготовка)
Медикаментозные средства для лечения глаукомы.
Группа препаратов
Механизм действия
Ожидаемый гипотензивный эффект
Побочные эффекты
20 – 25% от исходного уровня ВГД
Апноэ, бронхопазм, брадикардия
Ингибиторы карбоангидразы (S01EC)
Аналоги простаглан-динов (S01EE)
Улучшение оттока водянистой влаги по увеосклеральному пути.
25–35% от исходного уровня ВГД
Гиперемия, раздражение глаз, утолщение и удлинение ресниц, потемнение радужки, увеит, макулярный отек
Парасимпатомиметики (S01EB)
17–20% от исходного уровня ВГД
Спазм аккомодации, гиперемия конъюнктивы, головные боли
Симпатомиметики для лечения глаукомы (S01EA)
20% от исходного уровня ВГД
Раздражение глаза, катаракта, сонливость (у детей до 2 лет), тахиаритмия, апноэ повышение АД
Таблица 7.
Возрастные ограничения к назначению наиболее распространенных в Российской Федерации гипотензивных препаратов
Действующее вещество
Минимальный возраст
Тимолол**
С рождения
Дорзоламид**
С 1 недели
Латанопрост
С 1 года
Бримонидин
С 2 лет
Пилокарпин**
Не указан
При неосуществимости лечения разрешенными препаратами, с информированного согласия родителей пациента и с разрешения врачебной комиссии назначаются и те, что официально у детей не применяются.
Показания к назначению современного нейротрофического лечения при ВГ:
2. Хирургическое лечение
Показания к неотложному хирургическому лечению (в том числе повторному):
Повторные операции необходимо проводить даже при остаточных зрительных функциях.
2. Вмешательства фистулизирующего типа, предусматривающие формирование нового канала из передней камеры глаза наружу, в интрасклеральное пространство:
В XXI веке расширилась сфера «ангулярных» операций: эндоскопические гониотомии, трабекулотомии с микрокатетером с подсветкой. Такие операции за рубежом считают предпочтительными для первых вмешательств при первичной ВГ. Трабекулоэктомию эффективно применяют и как первичную, и как повторную операцию при всех формах детских глауком. Теоретические и практические преимущества имеет комбинация трабекулотомии с трабекулоэктомией, чаще применяемая при далекозашедних стадиях ВГ, особенно при помутнении роговицы, когда ангулярные операции технически невозможны.
Наиболее применяемые у детей методики операций:
Возможные осложнения гипотензивных операций включают гипотонию, синдром мелкой передней камеры, гифему, ЦХО, макулярный отек, формирование передних и / или задних синехий, инкапсуляцию фильтрационной подушки, чрезвычайно редко – отслойку сетчатки и эндофтальмит.
Преимуществом комбинации трабекулотомии с трабекулоэктомией являются два отдельных механизма увеличения оттока ВГЖ - через трабекулярную сеть и через трабекулэктомическую фистулу. Однако избыточной фильтрации и гипотонии не наблюдается, а ВГД может оставаться нормальным, даже если один из путей перестал функционировать.
Выбор дренажного устройства зависит от технических возможностей и предпочтений хирурга. Как правило, дренажи с трубками являются резервными вмешательствами при наличии факторов риска недостаточной эффективности трабекулэктомии с применением антиметаболитов, хотя в недавних исследованиях было продемонстрировано, что их имплантация эффективна и безопасна в качестве первичного хирургического вмешательства. Антиглаукомные дренажи в зависимости от материала делятся на ауто-, алло- и эксплантодренажи. Аутодренажи – лоскуты аутосклеры (или другой аутоткани). Их недостатками являются быстрое рубцевание и постепенная блокада путей оттока, сформированных операцией. Аллодренажи ‒ биоматериалы из тканей донора. Наиболее распространенными отечественными дренажами являются дренажи из коллагена, а также губчатый аллогенный биоматериал, созданный по технологии «Аллоплант».
Энергия воздействия и число наносимых коагулятов варьируют в зависимости от исходного уровня ВГД и степени пигментации радужки (как косвенного показателя пигментации цилиарных отростков). Всего производится 15–20 аппликаций в 1,5 мм от лимба при перпендикулярном расположении зонда с легким поддавливанием по кругу, избегая верхних отделов. Мощность и экспозиция для диодного лазера соответственно составляют 0,5–1,0 вт и 0,5–2 с, начиная с минимальных значений и постепенно повышая дозу излучения. При появлении акустического хлопка в момент коагуляции (pop-corn – эффект) необходимо уменьшить мощность для минимизации риска чрезмерной травматизации цилиарного тела.
Возможные осложнения операции включают иридоциклит, гифему, гемофтальм, эрозию роговицы, деформацию зрачка, гипотонию, вплоть до субатрофии глазного яблока. Вместе с тем аккуратное дозирование параметров лазерного излучения позволяет свести число таких осложнений к минимуму.
В качестве редко встречающегося осложнения трабекулоэктомии у детей описана геморрагическая ретинопатия, напоминающая картину окклюзии центральной вены сетчатки.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Возможно также включение в схемы лечения:
S01KA (препараты на основе гиалуроновой кислоты) всем пациентам с врожденной глаукомой при дистрофии роговицы [44, 48, 60,63].
Госпитализация
Организация оказания медицинской помощи
При наличии у ребенка подозрения на ВГ или подтвержденного диагноза глаукомы врачи-педиатры участковые, врачи общей практики (семейные врачи) направляют детей на консультацию к врачу-офтальмологу. Врач-офтальмолог оценивает состояние глаза, проводит обследование, включающее методы инструментальных исследований для уточнения диагноза. При необходимости проведения диагностических процедур с применением анестезии дети направляются в детское офтальмологическое отделение.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Таблица 9.
Частота осмотров детей с врожденной глаукомой
Течение
Частота осмотров
Подозрение на глаукому
Ежемесячно
После хирургического лечения
Первый осмотр не позднее, чем через неделю после выписки из стационара
Нестабильное течение
Не реже 1 раза в месяц
Стабильное течение
1 раз в 3-6 месяцев
Информация
Источники и литература
Информация
Термины и определения
Аниридийная кератопатия – своеобразное нарушение прозрачности роговицы, возникающее на фоне первичной недостаточности лимбальных стволовых клеток и постепенно прогрессирующее от периферии к центру роговицы в виде васкуляризированного паннуса (нарушение развития и регенерации нормальной роговицы).
Гониоскопия – это метод визуального исследования (осмотра) угла передней камеры глаза (УПК), проводимый при помощи щелевой лампы и гониолинзы (гониоскопа).
Гониосинехия - спайка в радужно-роговичном углу глаза между корнем радужки и роговицей.
Диск зрительного нерва (ДЗН) – место выхода аксонов ганглиозных клеток сетчатки из глазного яблока.
Нейроретинальный поясок (НРП) ‒ это область между краем диска зрительного нерва и краем экскавации, где проецируется основная масса аксонов ганглиозных клеток сетчатки.
Оптическая когерентная томография (ОКТ) ‒ это диагностический неинвазивный бесконтактный метод прижизненной визуализации, качественного и количественного анализа морфологических особенностей структур глазного дна, основанный на принципе световой интерферометрии.
Офтальмогипертензия – повышение уровня ВГД при отсутствии характерных для глаукомы изменений ДЗН, СНВС и дефектов ПЗ.
Офтальмоскопия – инструментальный метод осмотра глазного дна и его структур.
Офтальмотонометрия – метод инструментального измерения уровня ВГД, величина которого определяется анализом данных деформации глаза тонометром и оценивается в миллиметрах ртутного столба (мм рт.ст.).
Периметрия – метод исследования поля зрения (ПЗ).
Поле зрения – совокупность точек пространства, одновременно видимых глазом при неподвижном взоре.
Рефрактерная глаукома – форма заболевания с тяжелым, упорным течением, характеризующаяся устойчивостью, а часто и невосприимчивостью к стандартным способам лечения.
Синустрабекулоэктомия (трабекулоэктомия) – хирургическое вмешательство, целью которого является создание дополнительного пути оттока водянистой влаги из глазного яблока, который направлен под склеральную оболочку и конъюнктиву.
Скотома – дефект ПЗ, не связанный с периферическими границами.
«Целевое» внутриглазное давление – это максимальное допустимое давление, при котором глаукома не прогрессирует: зрительные функции не снижаются, ГОН не прогрессирует, глазное яблоко не растягивается.
Критерии оценки качества медицинской помощи
Критерии оценки качества медицинской помощи
Приложение А2. Методология разработки клинических рекомендаций
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1.
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2.
Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3.
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Приложение Б. Алгоритмы действий врача
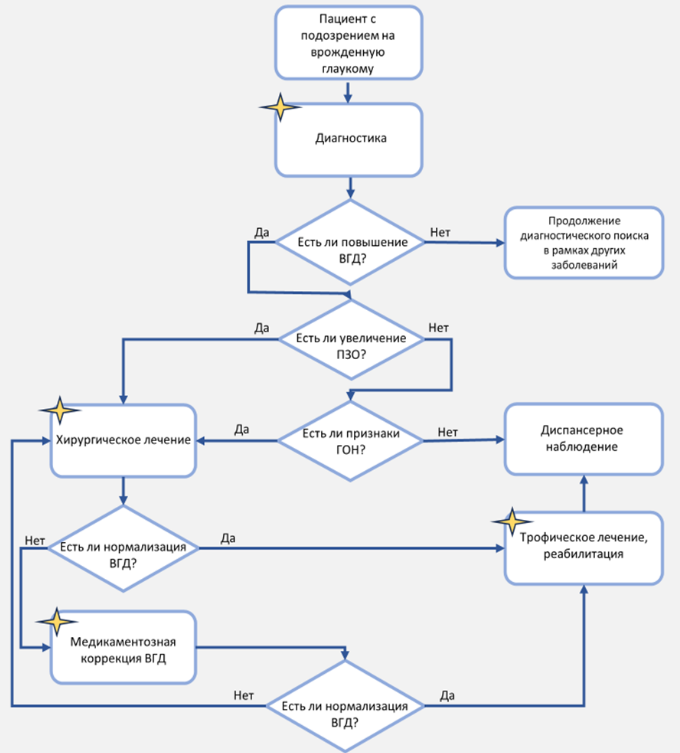
Необходимо строго соблюдать все назначения и рекомендуемую кратность обследования у врача-офтальмолога.
Прикреплённые файлы
Внимание!
