ВИЧ-инфекция у взрослых
ВИЧ-инфекция у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «17» марта 2023 года
Протокол №180
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ВИЧ-ИНФЕКЦИЯ У ВЗРОСЛЫХ
ВИЧ-инфекция – хроническое инфекционное заболевание, вызванное вирусом иммунодефицита человека, характеризующееся специфическим поражением иммунной системы и приводящее к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита.
ВВОДНАЯ ЧАСТЬ:
Код (ы) МКБ-10:





Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
Классификация
Клиническая классификация [2]:
Клинические стадии ВИЧ-инфекции по классификации ВОЗ у взрослых.
Клиническая стадия 1:
Клиническая стадия 2:
Клиническая стадия 3:
Клиническая стадия 4:
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [3 - 10]:
Диагностические критерии [3 - 5]:
Жалобы: характерных жалоб нет, возможны длительная лихорадка, потеря веса, увеличение лимфатических узлов.
При первичном обращении, с пациентом проводится психосоциальное консультирование о положительном ВИЧ статусе. Пациент подписывает лист конфиденциального собеседования, форма № 095/у (приказ МЗ РК № 175 от 30.10.2020 года). Проводится активный скрининг на туберкулёз по четырем клиническим симптомам: кашель, лихорадка, ночная потливость и потеря массы тела. Далее скрининг на туберкулёз проводится при каждом обращении пациента.
Анамнез: Заболевание начинается постепенно.
Таблица 1. Уровень доказательности путей передачи ВИЧ

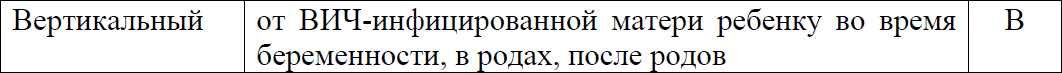
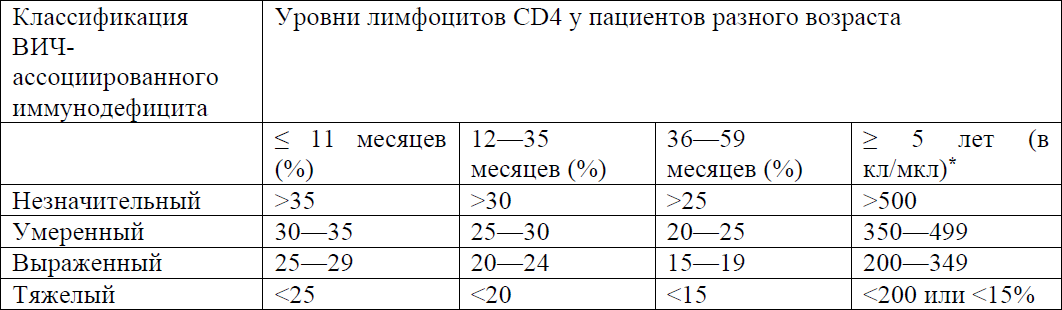
Таблица 2. Классификация ВИЧ-ассоциированного иммунодефицита
Факторы риска:
Физикальные обследования:
Лабораторные исследования:
Общий анализ мочи: протеинурия, цилиндрурия.
Биохимический анализ крови:
Серологический анализ крови:
Полимеразная цепная реакция:
Иммунофенотипирование:
Гистопатология и цитология:
Тестирование на ВИЧ быстрыми методами диагностики (экспресс-тестирование):
Медицинские организации, оказывающие родовспомогательную помощь беременным и медицинские организации, в которых существует профессиональный риск заражения ВИЧ, своевременно планируют и закупают экспресс-тесты (ЭТ) для проведения диагностики ВИЧ беременным в родах и постконтактной профилактики медицинским работникам с круглосуточной доступностью;
Государственные организации здравоохранения, осуществляющие деятельность в сфере профилактики ВИЧ-инфекции, своевременно планируют и закупают антиретровирусные препараты и экспресс-тесты (ЭТ) для проведения до и постконтактной профилактики с круглосуточной доступностью для населения, ключевых групп и половых/инъекционных партнеров ЛЖВ.
Дополнительные лабораторные методы исследования при наличии клинических признаков ВИЧ-ассоциированных заболеваний:




Примечание - *уровень доказательности
Показания для консультации специалистов:
Рекомендуемые обследования и кратность динамического наблюдения отражены в приложении 2 к Протоколу.
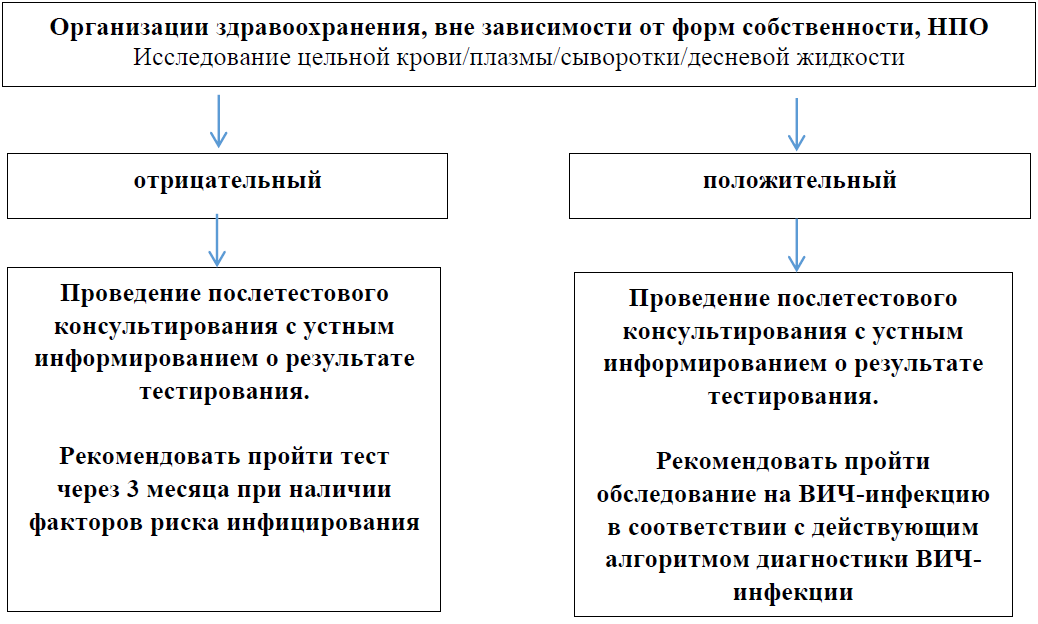
Алгоритм лабораторной диагностики ВИЧ-инфекции у взрослых.
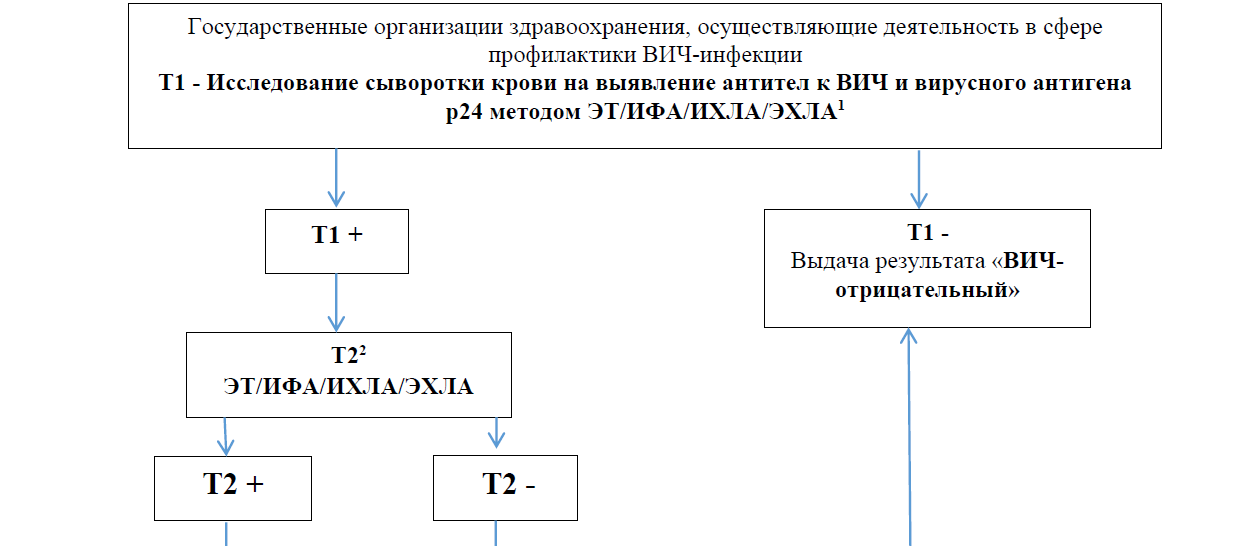
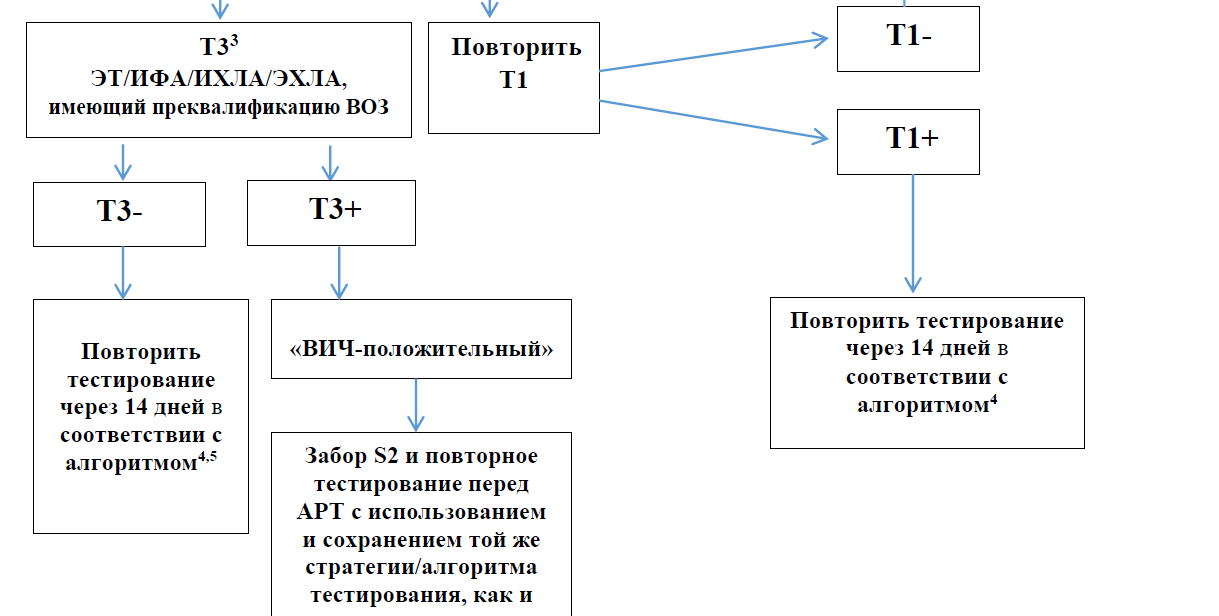

1 образец сыворотки на исследование ВИЧ транспортируется в лаборатории организаций здравоохранения, осуществляющих деятельность в сфере профилактики ВИЧ-инфекции при температуре +2о- +8оС в течение 2 рабочих дней с момента взятия крови; при первичном исследовании (далее – Т1) одновременно определяются антитела к ВИЧ первого и второго типа и вирусный антиген р24 методом иммуноферментного анализа (далее – ИФА) или иммунохемилюминесцентного анализа (далее – ИХЛА), или электрохемилюминесцентного анализа (далее – ЭХЛА) с использованием тест-систем с диагностической чувствительностью – 100 % (нижний предел 95 % доверительного интервала – не менее 99 %); диагностическая специфичность – не менее 99 % (нижний предел 95 % доверительного интервала – не менее 98 %); аналитической чувствительностью не более 2 МЕ/мл (минимальное количество антигена р24), или с использованием экспресс тестов четвертого поколения с чувствительностью и специфичностью, подтвержденных переквалификацией Всемирной организации здравоохранения.
3 третье исследование проводится с помощью метода, который не использовался при первом (Т1) и втором (Т2) исследованиях, поскольку надежность диагноза обеспечивается комбинацией различных методов и реагентов, используемых при обследовании.
4 при получении повторного (через 14 дней) сомнительного результата на ВИЧ проводится дополнительные исследования по количественному определению РНК ВИЧ с чувствительностью теста не более 50 копий/мл.
5 при получении двух сомнительных результатов тестирования, образец крови (S2) направляется в лабораторию КНЦДИЗ для проведения дополнительного исследования методом иммунного, линейного блота или молекулярно-биологическим.
6 Если ВИЧ-статус после повторного тестирования не меняется, то ВИЧ-позитивный статус обследованного лица считать подтвержденным. Если ВИЧ-статус после повторного тестирования меняется, то проводится комиссионный забор S3 и образец направляется для дополнительного тестирования в лабораторию КНЦДИЗ.
Дифференциальный диагноз
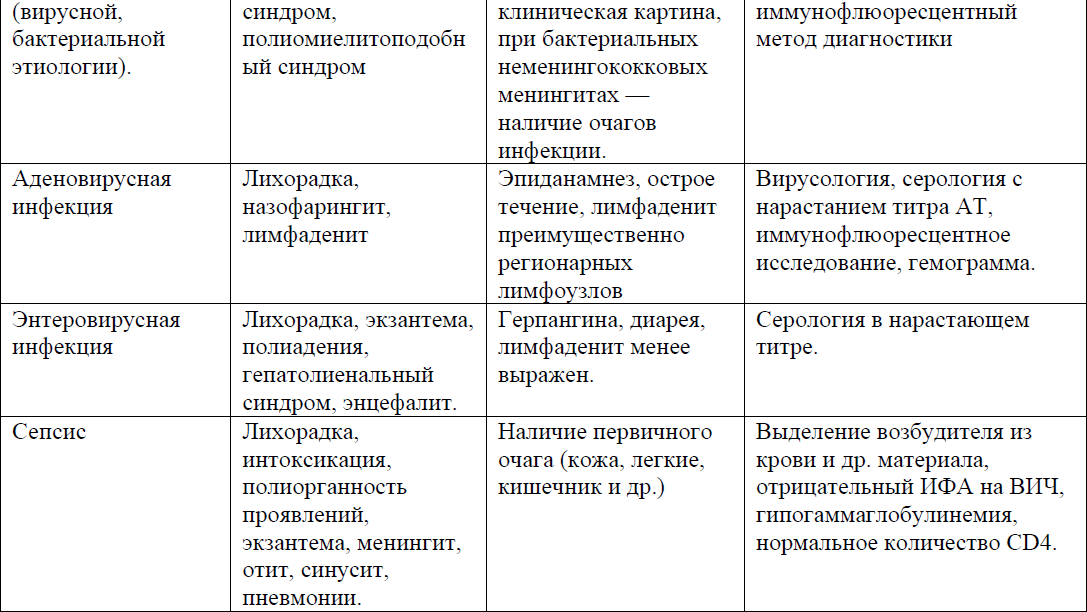
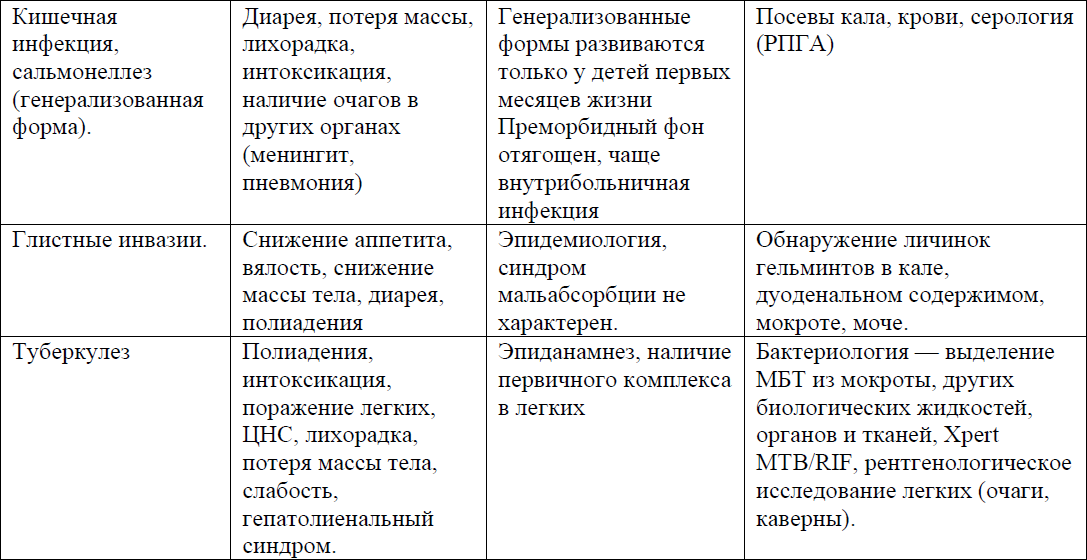
Дифференциальный диагноз и обоснование дополнительных исследований: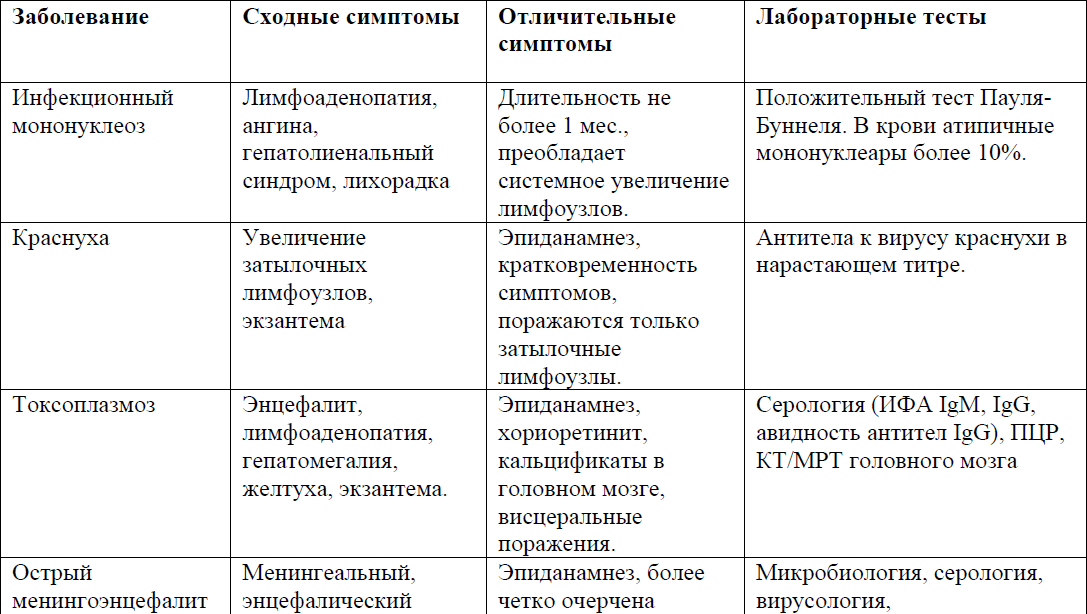


Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [3 - 10]:
Курс лечения АРТ – пожизненный, на амбулаторном уровне, применяется схема с двумя и более препаратами, кратность приема АРВ препаратов зависит от формы выпуска. Предпочтение отдается комбинированным препаратам в фиксированных дозировках с однократным ежедневным приемом.
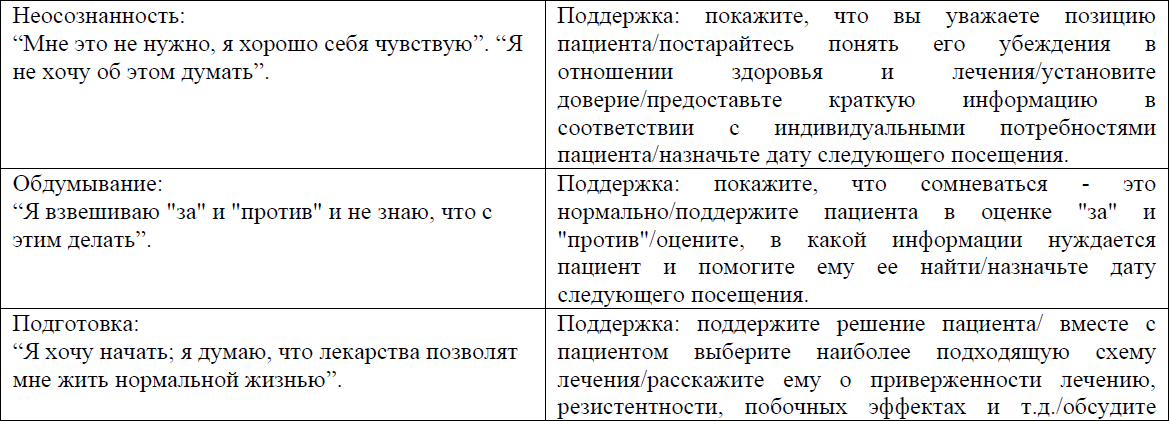
Перед началом АРТ проводится оценка готовности ВИЧ-инфицированных пациентов к началу и продолжению АРТ, согласно приложению 3 к Протоколу.
Немедикаментозное лечение:
Медикаментозное лечение:
Если необходимо начать APT до того, как будут получены результаты теста на резистентность, в схему лечения первой линии рекомендуется включить препарат с высоким генетическим барьером к резистентности (например, ИП/б или ИИ второго поколения)
Решение, предлагать пациенту быстрое начало APT, возможно, в день постановки диагноза, или отложить до проведения дополнительных исследований, зависит от условий медицинского учреждения и состояния пациента, клинических показаний для более быстрого начала APT и риска того, что пациент может выпасть из системы наблюдения в медицинском учреждении.
Чтобы уменьшить время «потери» пациента между постановкой диагноза и началом APT, необходимо устранить структурные барьеры, которые влияют на этот процесс.
ННИОТ:
ИП:
ИИ:
Комбинированные препараты в фиксированных дозировках:
*после регистрации на территории РК.
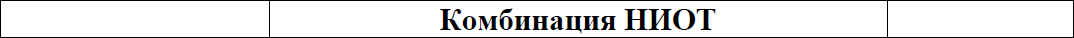
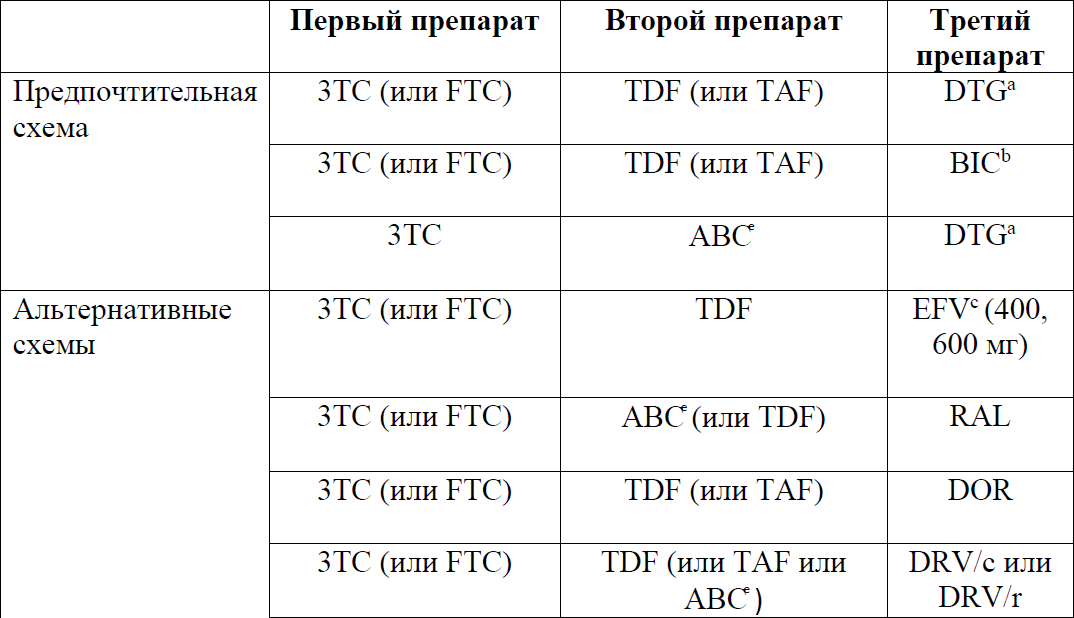
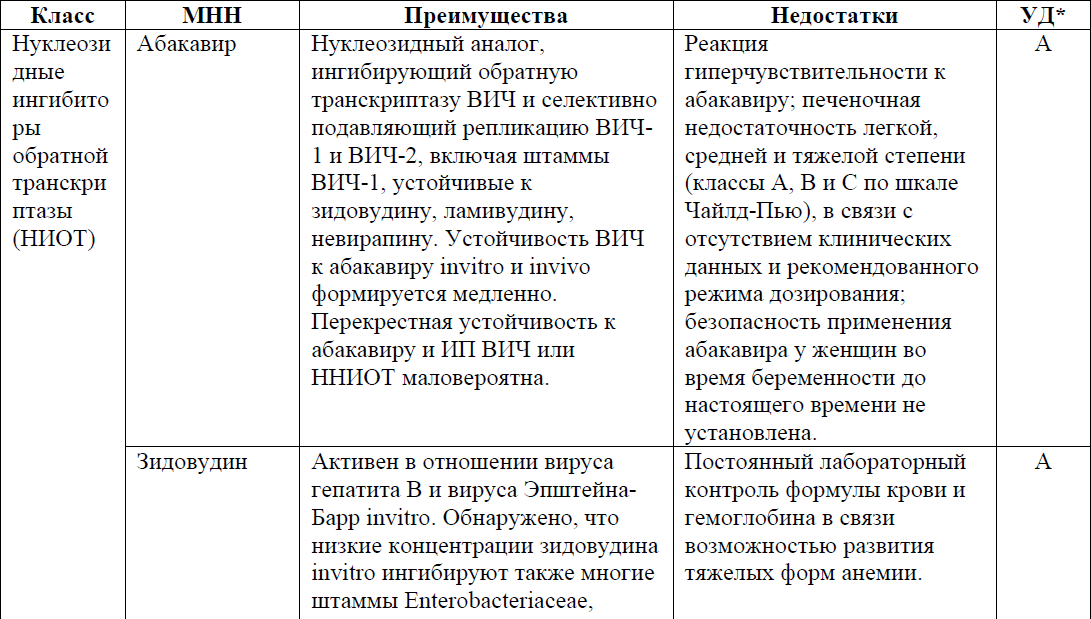
еАВС противопоказан, если HLA-B*57:01 положительный. Даже если HLA-B*57:01 отрицательный, консультация по поводу РГЧ обязательна. АВС должен применяться с осторожностью у пациентов с высоким риском ССЗ (> 10 %), при отрицательном результате на HBsAg.
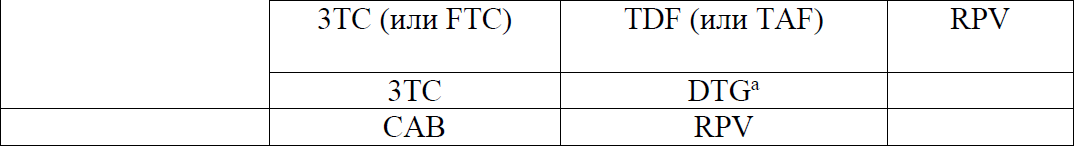
Возможно применение RPV вместо EFV. Комбинация TDF/FTC/RPV (TDF+FTC+RPV) применяется у пациентов с уровнем РНК ВИЧ ≤ 100 000 копий/мл, количество CD4> 200 кл/мкл, не на препаратах, повышающих рН желудка.
Схема 3TC+DTG применяется при ВН ВИЧ <500 000 копий/мл, не рекомендуется после неэффективной ДКП
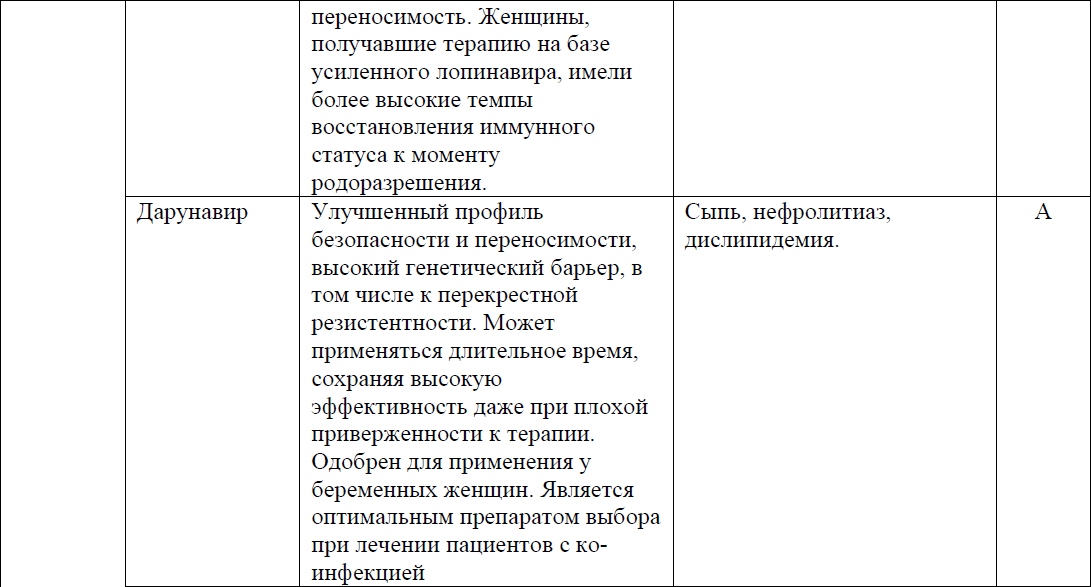
DRV/с или DRV/r принимаются с едой.
Терапия ИИ или TAF может быть ассоциирована с увеличением массы тела.
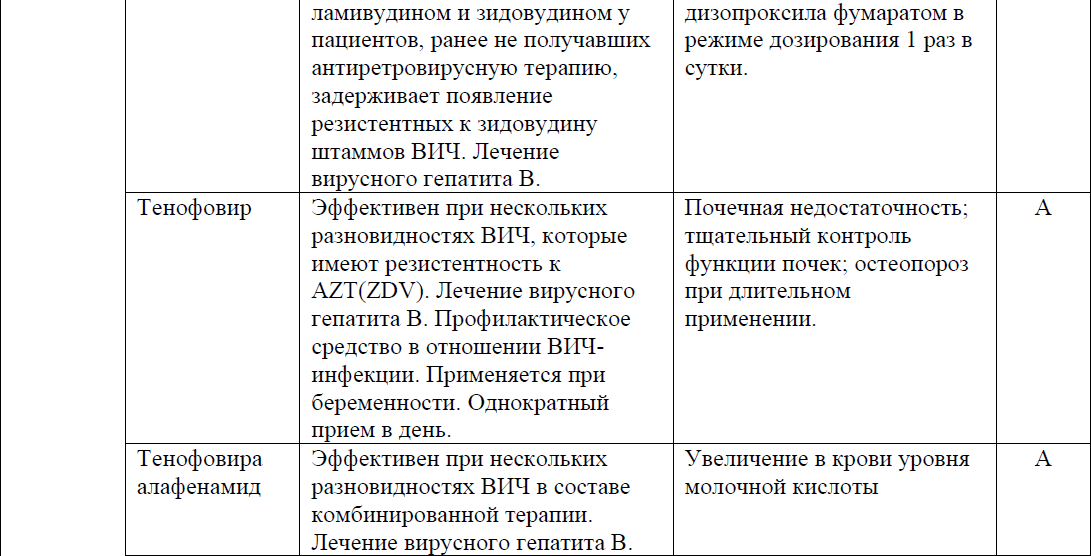
Существуют генерические формы TDF, в которых вместо фумаратной соли содержатся фосфатная, малеатная и сукцинатная соли. Они взаимозаменяемы. Там, где это возможно, комбинированные препараты, содержащие TDF, могут заменяться комбинированными препаратами, содержащими TAF. При совместном применении с препаратами, которые ингибируют Р-гликопротеин, TAF назначают в дозировке 10 мг; с препаратами, которые не ингибируют Р-гликопротеин, TAF назначают в дозировке 25 мг. Решение, использовать TDF или TAF, зависит от индивидуальных характеристик и доступности препарата. Если схема APT не включает бустер, TAF и TDF имеют сходный краткосрочный риск нежелательных явлений для почек, ведущих к прекращению лечения и переломам костей. Необходимо отдавать предпочтение TAF, а не TDF у пациентов с:
RAL можно принимать как 400 мг 2 р/сут или 1200 мг (две таблетки по 600 мг) 1 р/сут. RAL 1 р/сут не следует применять в присутствии индуктора (например, противотуберкулезных препаратов, противоэпилептических средств) или двухвалентных катионов (например, кальция, магния, железа); в таких случаях следует применять RAL 2 р/сут.
При использовании бустированных схем с RTV или COBI существует повышенный риск лекарственного взаимодействия,
Имеются ограниченные данные об использовании TAF с рСКФ <10 мл/мин.
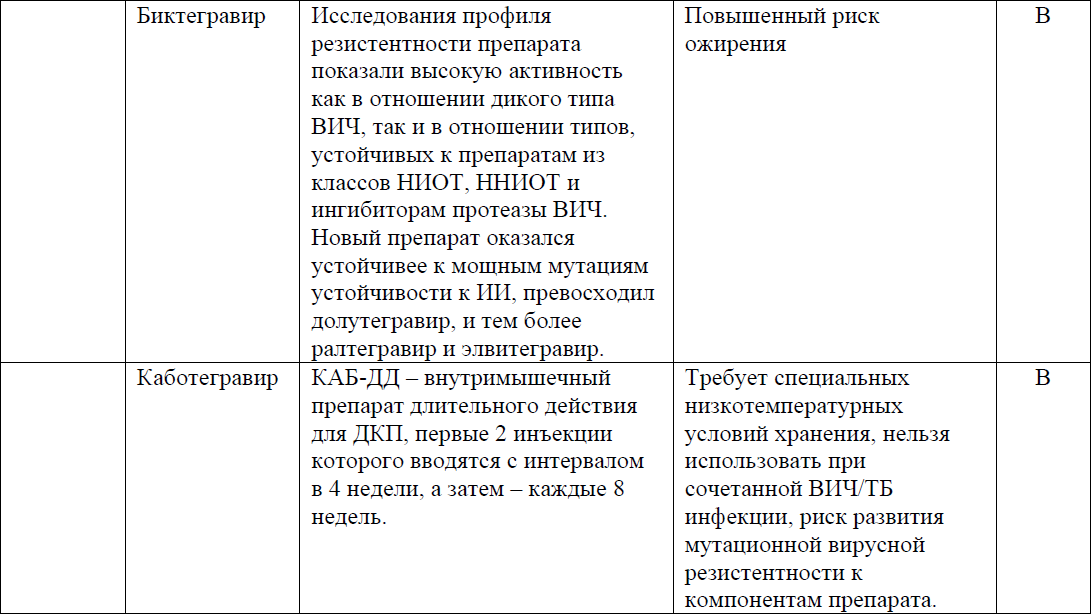
CAB+RPV применяются у пациентов с супрессией ВН ВИЧ <50 копий/мл за последние 6 месяцев при отсутствии резистентности в анамнезе, иммунитете к ВГВ или сопутствующей вакцинации против ВГВ при отсутствии иммунитета.
Отдельные группы пациентов:
1. Беременные женщины:
Альтернативные схемы АРТ:
Если женщина встала на учет по беременности в конце второго или третьего триместра, необходимо начать АРТ незамедлительно, и, в случае высокой ВН, рассмотреть возможность добавления в схему лечения ИИ (DTG, RAL) в качестве препарата предпочтительного выбора для быстрого снижения ВН и достижения неопределяемой ВН к моменту родов.
Снижение воздействия RPV во втором и третьем триместрах; рассмотреть возможность более частого мониторинга ВН. RPV не активен против ВИЧ-2.
Беременные женщины должны находиться под наблюдением один раз в месяц или один раз в два месяца (в зависимости от приверженности и длительности вирусологической супрессии) и как можно чаще ближе к предполагаемой дате родов. ВН ВИЧ необходимо проверять каждые два месяца беременности и включать 36 недель гестации.
Варианты применения схем АРВ препаратов у беременных женщин, впервые обратившихся за помощью к моменту родов (не получавшие АРВ терапию во время беременности):
Рассмотрите возможность введения нагрузочной дозы, затем переходите к родоразрешению, при возможности, сделайте кесарево сечение.
Метод родоразрешения
Женщины с ВН ВИЧ> 50 копий/мл на 34–36 неделе:
Женщины, у которых ВИЧ выявлен в родах:
Вскармливание новорожденного
Рекомендуемые схемы АРТ, включающие:
Для лечения пациентов с низким уровнем CD4-лимфоцитов рекомендуется применять схемы, включающие бустированные ИП.
В качестве нуклеозидной основы рекомендуется применять комбинацию ABC + 3TC или TDF + 3TC в стандартных дозах (или комбинированный препарат TDF/FTC).
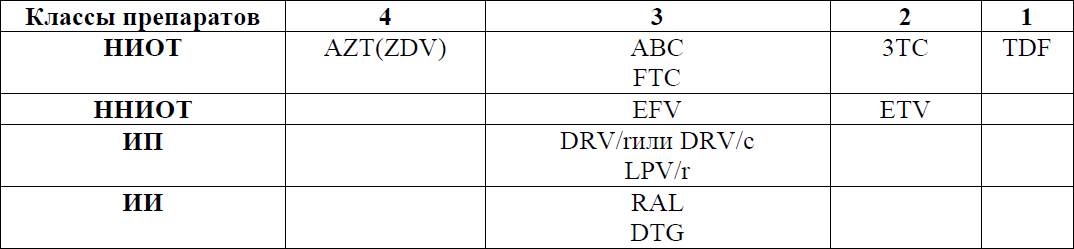
3. Пациенты с нейрокогнитивными расстройствами, поражением ЦНС:
Таблица 6. Способность проникать в ЦНС различных антиретровирусных препаратов в соответствии со шкалой СРЕ*
4. Пациенты, страдающие хроническими заболеваниями почек:
В качестве альтернативы третьим препаратом можно назначить DRV/c из-за минимального влияния на функцию почек.
ТDF не рекомендуется больным с почечной недостаточностью.
Пациентам, страдающим заболеваниями почек, находящимся на схемах с ТDF, рекомендуется проводить ежемесячный расчёт скорости клубочковой фильтрации и клиренса креатинина по формуле Кокрофта-Голта.
Для мужчин (норма 90–150 мл/мин) CКФ=1,23 х 140- возраст (годы)х масса тела (кг) креатинин крови (мкмоль\л)
Для женщин (норма 90–130 мл/мин) CКФ=1,05х 140- возраст (годы)х масса тела (кг) креатинин крови (мкмоль\л)
5. Пациенты, страдающие сердечно-сосудистыми заболеваниями или с высоким риском их развития:
Рекомендуемая схема АРТ:
Необходимо ежегодно проводить расчёт риска развития сердечно-сосудистых заболеваний по Фрамингемской шкале у мужчин старше 40 лет и женщин – старше 50 лет. Формула, специально разработанная для оценки рисков развития ССЗ у ВИЧ-инфицированных пациентов: см. http://www.chip.dk/Tools
6. Пациенты, страдающие хроническими гепатитами и/или имеющие повышенный уровень аминотрансфераз:
Больным с сочетанной инфекцией ВИЧ-инфекция и хроническим гепатитом В, B+D рекомендуется:
ВИЧ-инфекция и ХГС:
Стандартная схема АРТ для больных ВИЧ+ХГС, получающих лечение ХГС противовирусными препаратами прямого действия (ПППД) софосбувиром и даклатасвиром:
У больных при сочетании ВИЧ-инфекции и ХГС, не получающих лечения ХГС, в состав схемы АРТ может быть включено сочетаниеAZT(ZDV)+3TC.
Длительность лечения ПППД зависит от генотипа ВГС и степени фиброза.
Схемы лечения ВГС у пациентов с ко-инфекцией ВГС/ВИЧ


i У ЛЖВ с ГТ 1a с исходной РНК ВГС <3 и исходной РНК ВГС <6 млн МЕ/мл
iv RBV можно не применять у ЛЖВ, ранее не получавших или ранее получавших лечение, с компенсированным циррозом без исходных NS5A RAS. У пациентов с непереносимостью RBV лечение может быть продлено до 24 недель
ix У пациентов с непереносимостью RBV лечение может быть продлено до 24 недель
7. Пациенты, получающие противотуберкулезные препараты:
Первым начинают противотуберкулезное лечение, а затем как можно быстрее (в первые 8 недель лечения) назначают АРТ.
Больным ВИЧ/ТБ, имеющим выраженный иммунодефицит (число лимфоцитов CD4 менее 50 клеток/мкл), необходимо начать АРТ немедленно – в течение первых 2 недель после начала лечения ТБ.
При наличии туберкулезного менингита начало АРТ следует отложить до завершения фазы интенсивной терапии ТБ.
В начале АРТ у больных, получающих противотуберкулезное лечение, предпочтительным ННИОТ является EFV, который назначают вместе с двумя НИОТ.
В схемы АРТ первого ряда у больных ТБ включают 3TC или FTC и TDF в сочетании с EFV.
Таблица 7. Рекомендованные схемы АРТ первого ряда у больных ТБ

8. Пациенты, получающие опиоидную заместительную терапию:
Концентрация бупренорфина (B) и активного метаболита норбупренорфина (N) в плазме крови снижается, если он применяется вместе с ННИОТ и возрастает при его совместном применении с некоторыми ИП или ИИ.
9. Постконтактная профилактика:
Подкожное или внутримышечное проникновение иглой для внутривенных или внутримышечных инъекций, либо с помощью внутрисосудистого устройства. При этом статус пациента – источника – ВИЧ-инфицированный, или же человек, текущий серостатус которого неизвестен, но есть факторы риска инфицирования ВИЧ.
Анальный или вагинальный секс. Статус пациента, источника – ВИЧ-инфицированный с положительным результатом на виремию или же серостатус неизвестен, но есть факторы риска инфицирования ВИЧ. Если ВИЧ-инфицированный пациент-источник принимает АРТ, необходимо начать ПКП, повторить анализ на ВН ВИЧ и, если она неопределяемая, прием ПКП можно прекратить.
Рецептивный оральный секс с эякуляцией. Статус источника партнера, ВИЧ-инфицированный с положительным результатом на виремию.
Совместное использование расходных материалов при употреблении инъекционных наркотиков. Статус источника партнера - ВИЧ-инфицированный.
В медицинских организациях назначается ответственное лицо, осуществляющее координацию мероприятий, направленных на предупреждение инфицирования ВИЧ, в т.ч. назначение антиретровирусных препаратов для постконтактной профилактики медицинским работникам совместно со специалистами организации здравоохранения, осуществляющих деятельность в сфере профилактики ВИЧ-инфекции.
Организации здравоохранения, осуществляющие деятельность в сфере профилактики ВИЧ-инфекции, оказывают консультативную помощь медицинским организациям, населению, ключевым группам по вопросам ПКП.
При возникновении аварийной ситуации медицинские работники незамедлительно сообщают о данном случае руководителю с регистрацией в журнале (форма №049/у) и передачей отчета по установленной форме в организацию здравоохранения, осуществляющую деятельность в сфере профилактики ВИЧ-инфекции.
Прием АРВП при аварийной ситуации необходимо начать в течение первых 2-х часов, но не позднее 72-х часов после контакта с биологическим материалом. Решение о начале ПКП принимается с учетом риска заражения и ВИЧ-статуса участников аварийной ситуации. Для оперативного установления ВИЧ-статуса пострадавшего в аварийной ситуации и лица, от которого могло произойти заражение, а также своевременного начала ПКП, в МО должен быть запас экспресс-тестов с круглосуточной доступностью. ПКП предоставляется в организациях здравоохранения в сфере профилактики ВИЧ-инфекции.
Продолжительность приема антиретровирусных препаратов – 28 дней. Лицам, подвергшихся риску заражения ВИЧ, на период наблюдения (3 месяца) рекомендуется избегать незащищенных половых контактов, не становиться донором крови, ее компонентов и препаратов органов и тканей; прекратить кормление грудью ребенка.
Предпочтительные схемы АРТ:
Альтернативные схемы АРТ:
В случае полового контакта необходимо провести полный скрининг заболеваний, передающихся половым путем. Провести консультацию по экстренной контрацепции.
10. Доконтактная профилактика:
Может быть предложена ВИЧ-отрицательным гетеросексуальным мужчинам и женщинам, которые непоследовательны в использовании презервативов и имеют нескольких половых партнеров, среди которых с высокой вероятностью есть люди с ВИЧ-инфекцией, не принимающие терапию. Беременным женщинам, половым партнерам ЛЖВ, которые не принимают терапию или находятся на терапии без вирусологической супрессии. Запрос от клиента на получение ДКП.
Кратность тестирования на ВИЧ – каждые 3 месяца на фоне ДКП. ДКП может быть прекращена, если пациент перестает относиться к группе повышенного риска заражения, в случае ранних клинических признаков сероконверсии или положительного результата диагностического теста на ВИЧ.
Предпочтительные схемы ДКП:
Режим «2-1–1» (также называемый «по требованию») — это не ежедневный режим ДКП, дозы пероральных препаратов увеличиваются в зависимости от событий полового контакта.
Схемы 2-1-1 при назначении для МСМ:
В зависимости от времени последующих сексуальных контактов МСМ следует проинструктировать о приеме следующих дополнительных доз:
Дозировка 2-1-1 подходит для МСМ, которые нечасто занимаются сексом (не чаще одного раза в неделю) и, следовательно, для которых ежедневный пероральный ДКП не требуется.
Если врач выбрал схему 2-1-1, то должно быть выписано не более 30 таблеток, чтобы не оставлять пациента без последующего наблюдения и тестирования на ВИЧ. Пациентам, занимающихся сексом реже одного раза в неделю, 30 таблеток будет достаточно для 7 периодических сексуальных контактов.
Режим 2-1-1 не следует назначать:
Инъекции CAB могут быть особенно подходящими для пациентов с серьезным заболеванием почек, для тех, кто испытывает трудности с приверженностью к пероральной ДКП, и для тех, кто предпочитает инъекции каждые два месяца. CAB не следует назначать лицам с реакцией гиперчувствительности на CAB в анамнезе.
После начала ДКП пациенты должны наблюдаться у врача каждые 3 месяца. Через 1 месяц после начала ДКП врач может назначить консультацию, чтобы оценить и подтвердить отрицательный статус теста на ВИЧ, оценить ранние побочные эффекты, обсудить трудности с приемом лекарств, приверженность и ответить на вопросы, также быть на связи по телефону. Все пациенты, получающие пероральную ДКП, должны находиться под наблюдением.
Не реже одного раза в 3 месяца, для:
Не реже одного раза в 6 месяцев, для:
Не реже одного раза в 12 месяцев, для:
Денситометрия или другие оценки минеральной плотности костной ткани (здоровья костей) не рекомендуются до начала или во время приема ДКП. Тем не менее, любого человека, которому назначена ДКП, у которого в анамнезе есть патологические переломы из-за хрупкости костей, или у кого есть существенные факторы риска остеопороза, следует направить на консультацию и лечение.
При назначении CAB, пациенты наблюдаются у врача после первой инъекции через 1 месяц, а затем каждые 2 месяца.
При посещении через 1 месяц после первой инъекции (1 месяц, вторая инъекция) необходимо:
При каждом посещении раз в два месяца (начиная с третьей инъекции - 3 месяц) необходимо:
Не реже одного раза в 4 месяца (при каждом втором посещении для инъекции, начиная с третьей инъекции - 3 месяц) необходимо:
Не реже одного раза в 6 месяцев (начиная с пятой инъекции - 7 месяц) необходимо:
Не реже одного раза в 12 месяцев (после первой инъекции) необходимо:
Прием ДКП может быть прекращен по нескольким причинам, включая выбор пациента, изменение жизненных ситуаций, приводящее к снижению риска заражения ВИЧ, непереносимая токсичность, хроническое несоблюдение предписанного режима дозирования или запланированных посещений для последующего наблюдения или заражение ВИЧ. Как безопасно прекратить и возобновить ежедневное использование ДКП, следует обсудить с пациентами как перед началом ДКП, так и после остановки ДКП. Защита от ВИЧ-инфекции будет снижаться через 7–10 дней после прекращения ежедневного использования ДКП. Поскольку некоторые пациенты заразились ВИЧ-инфекцией вскоре после прекращения использования ДКП, следует обсудить альтернативные методы снижения риска заражения ВИЧ, включая показания для ПКП и способы для быстрого доступа при необходимости.
После прекращения приема ДКП по любой причине в медицинской карте должно быть указано следующее:
Пациенты с инфекцией ВГВ, которые прекращают прием препаратов ДКП, должны находиться под тщательным наблюдением на предмет обострений гепатита.
Любому клиенту, который желает возобновить прием ДКП после остановки, требуется повторный скрининг, включая тест на ВИЧ.
Пациентов, которые хотят прекратить инъекции CAB, или тех, кто пропустил на месяц или более инъекции САВ, следует проконсультировать о том:
Если при повторном посещении, тест на ВИЧ сомнительный:
Пока подтверждается ВИЧ-статус, у врача есть 3 варианта антиретровирусной терапии для пациента:
Для пациентов, получающих CAB инъекции для ДКП, пока подтверждается ВИЧ-статус, врачи не должны вводить новую CAB-инъекцию. В течение 1–2 недель, необходимых для дополнительного тестирования на ВИЧ для определения ВИЧ-статуса, CAB, вероятно, останется на защитном уровне.
Если окончательно установлено, что пациент заразился ВИЧ, следует немедленно начать АРТ.
Если установлено, что он не инфицирован ВИЧ, следует возобновить инъекции CAB каждые два месяца.
Управление побочными эффектами:
В случае возникновения этих временных побочных эффектов рекомендуется использование безрецептурных лекарств.
Снижение функции почек является потенциальной проблемой безопасности при использовании TDF, FTC/TDF или FTC/TAF в качестве ДКП.
Коррекция дозы у пациентов с измененным клиренсом креатинина:
Изменение схемы АРТ при развитии непереносимости АРВ-препаратов
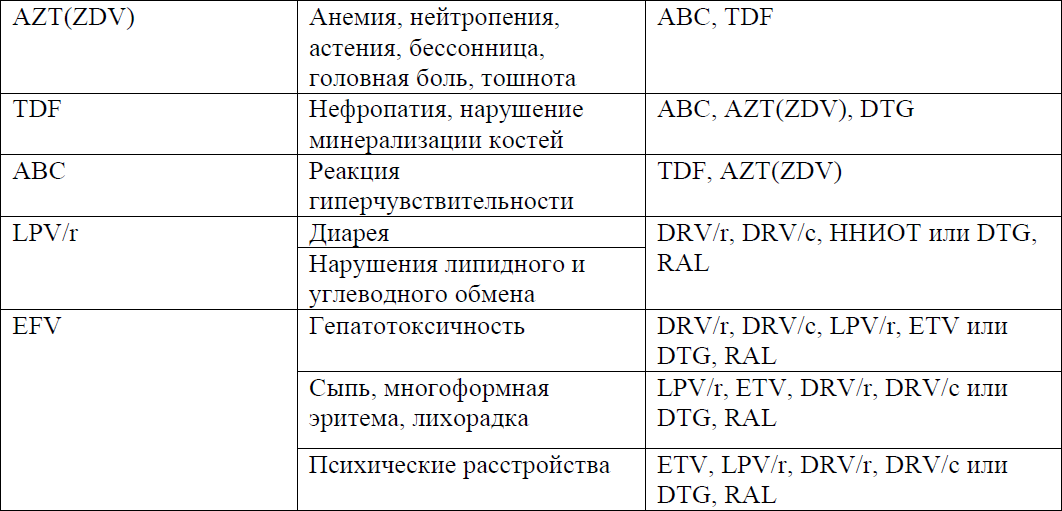
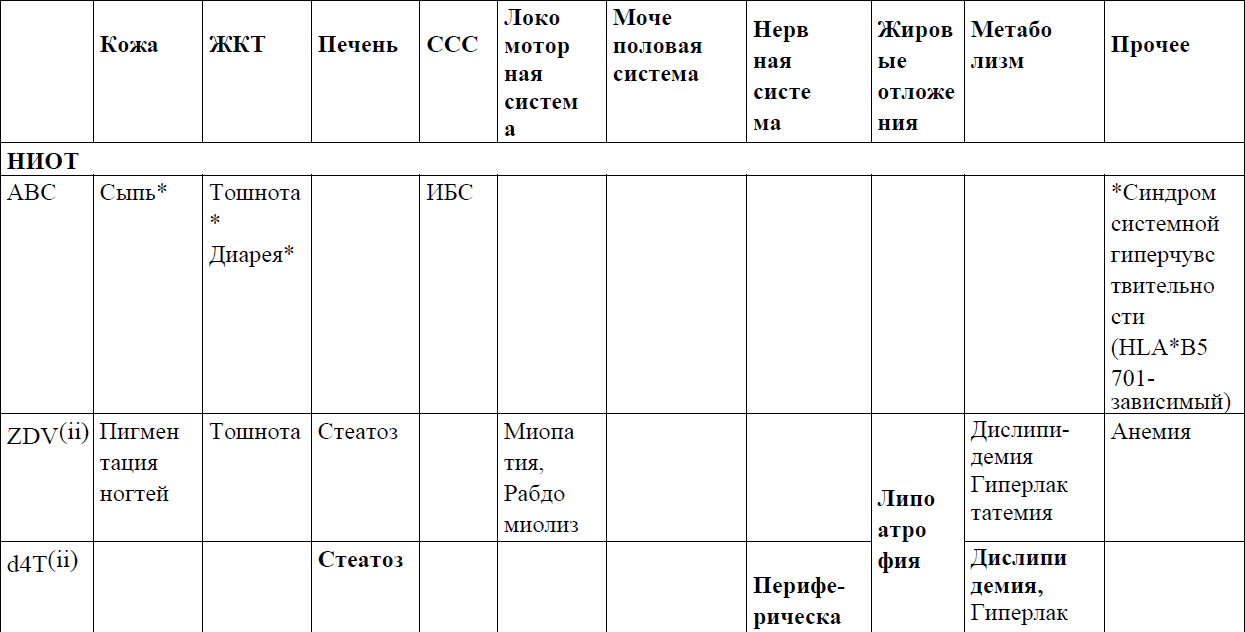
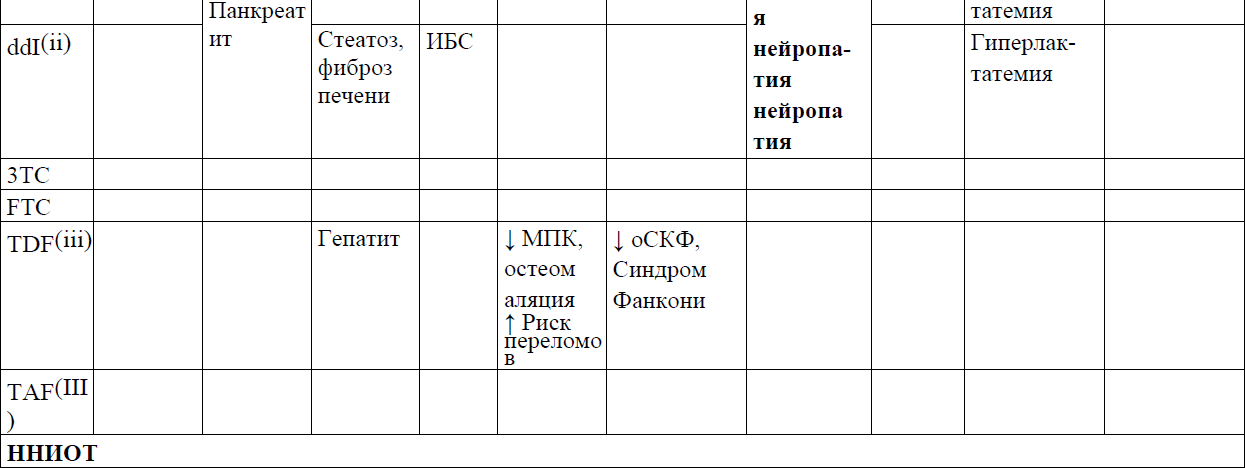
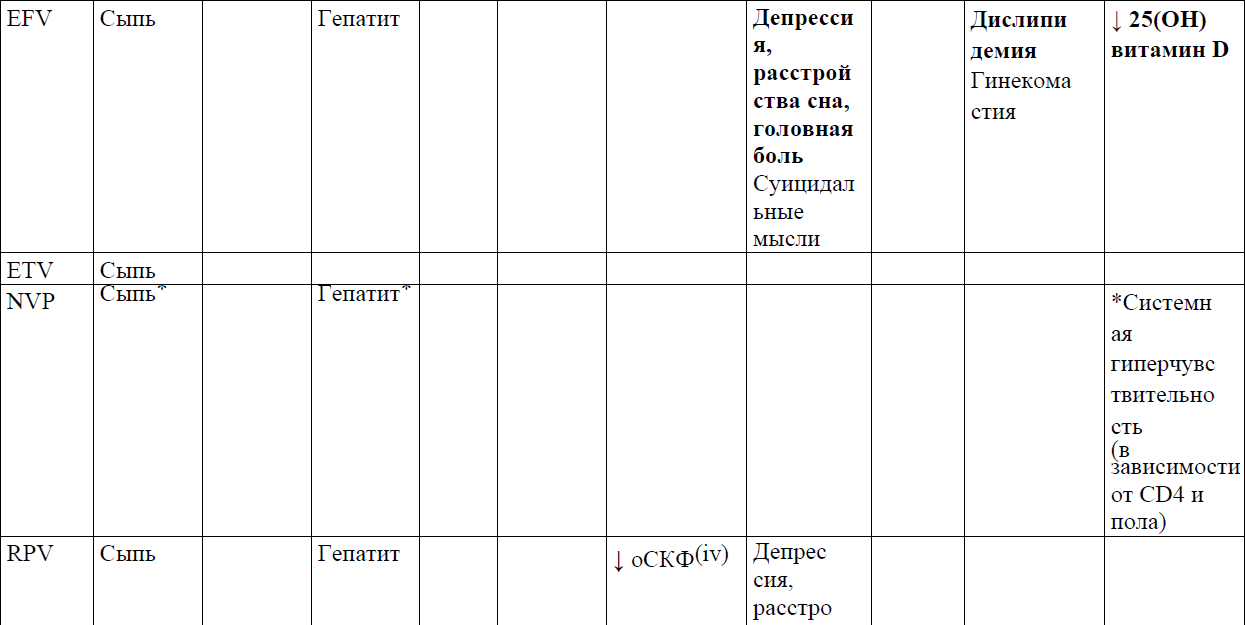
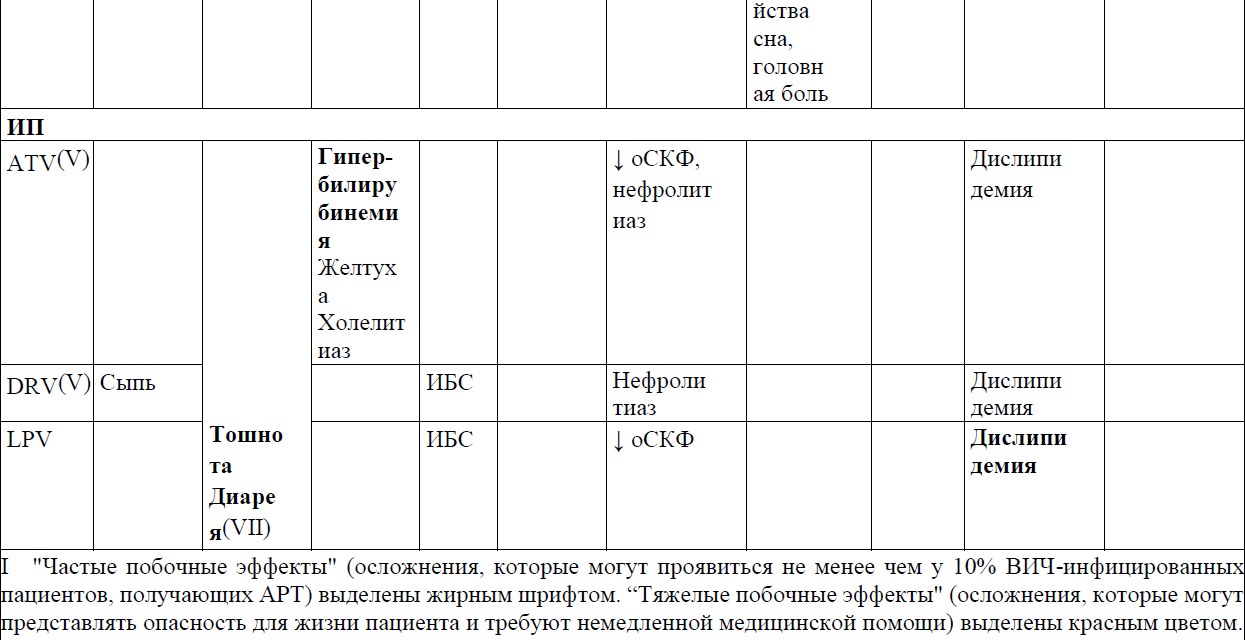
В таблице 8 представлены варианты замены антиретровирусных препаратов при развитии нежелательных эффектов.
Стратегия смены схем для пациентов с вирусологической супрессией представлены в приложении 5 к Протоколу.
Побочные эффекты АРВП представлены в приложении 6 к Протоколу.
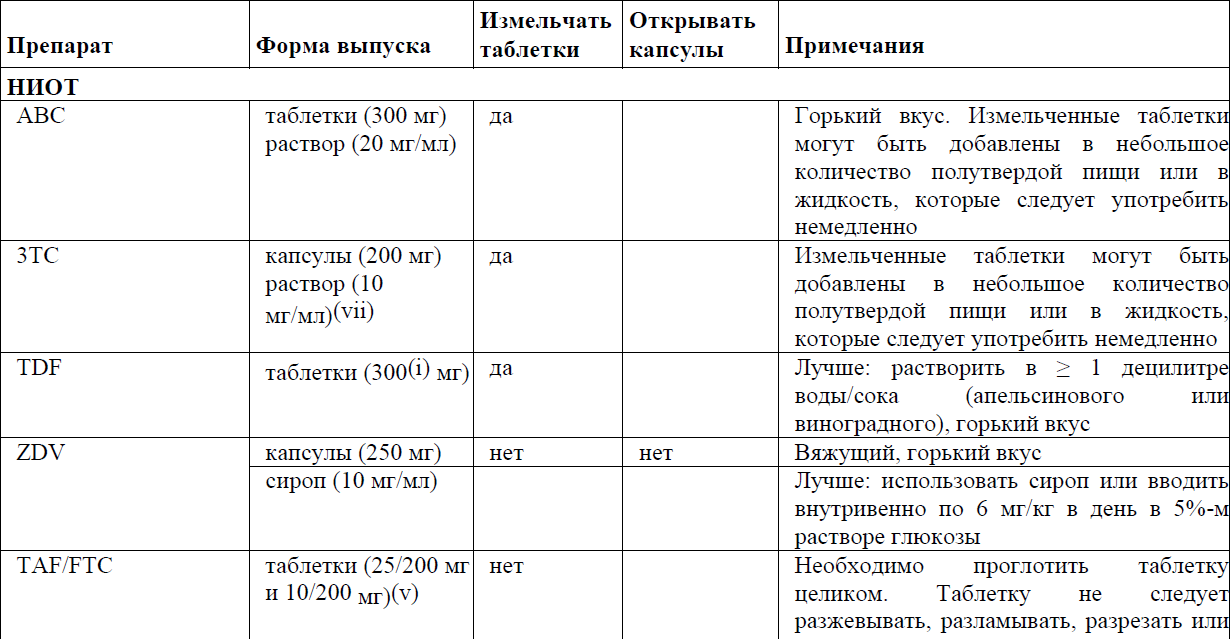
Назначение АРВ препаратов пациентам с затрудненным глотанием представлены в приложении 7 к Протоколу.
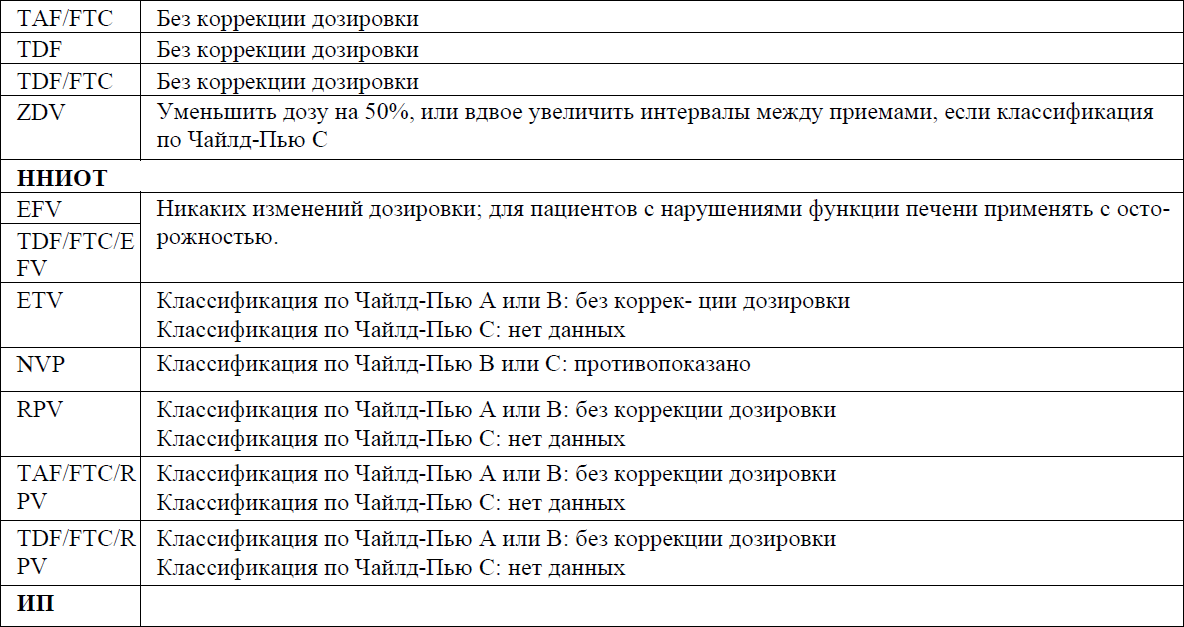
Модификация дозировок АРВП при нарушении функции печени представлены в приложении 8 к Протоколу.
Таблица 8. Смена АРВ-препаратов при развитии лекарственной непереносимости


Оптимизация схемы с использованием генотипического профиля.
Стратегия смены схем для пациентов с вирусологической неудачей представлены в приложении 9 к Протоколу.
Перечень дополнительных лекарственных средств:
*после регистрации на территории РК.
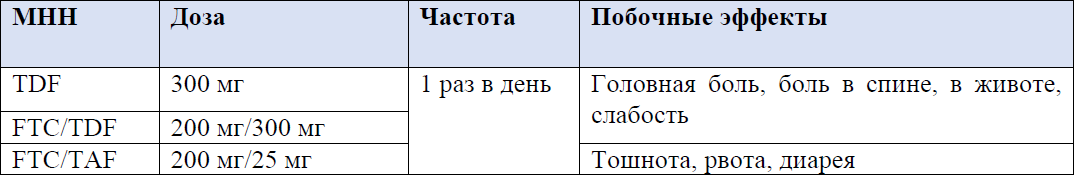
Таблица 10: Сравнение антиретровирусных препаратов:
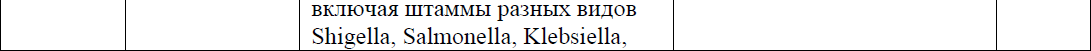








3.4 Дальнейшее ведение:
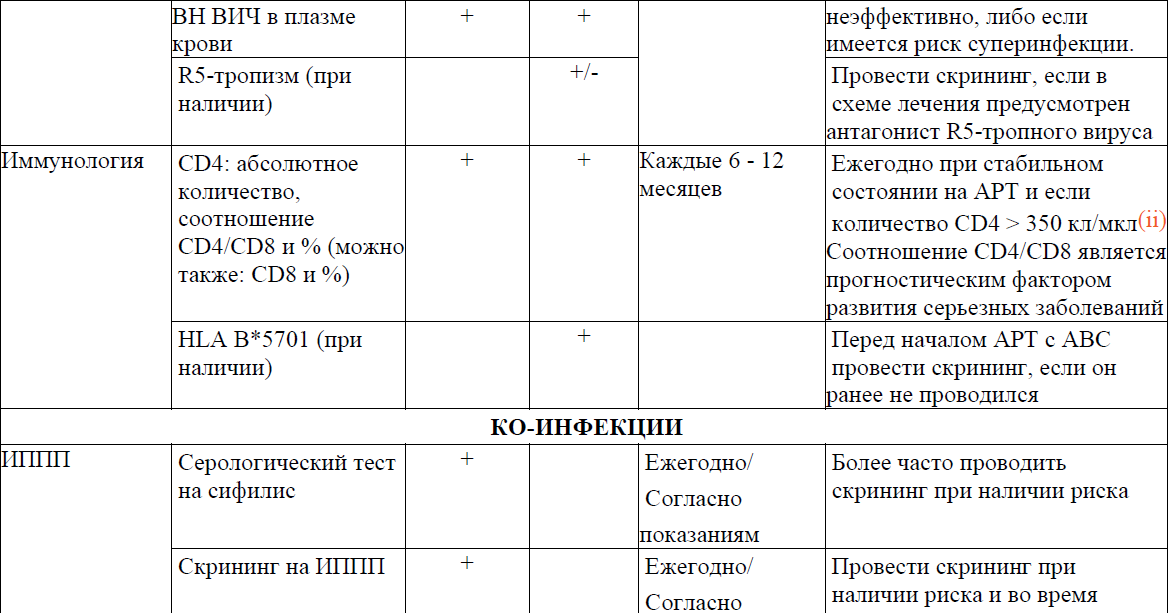
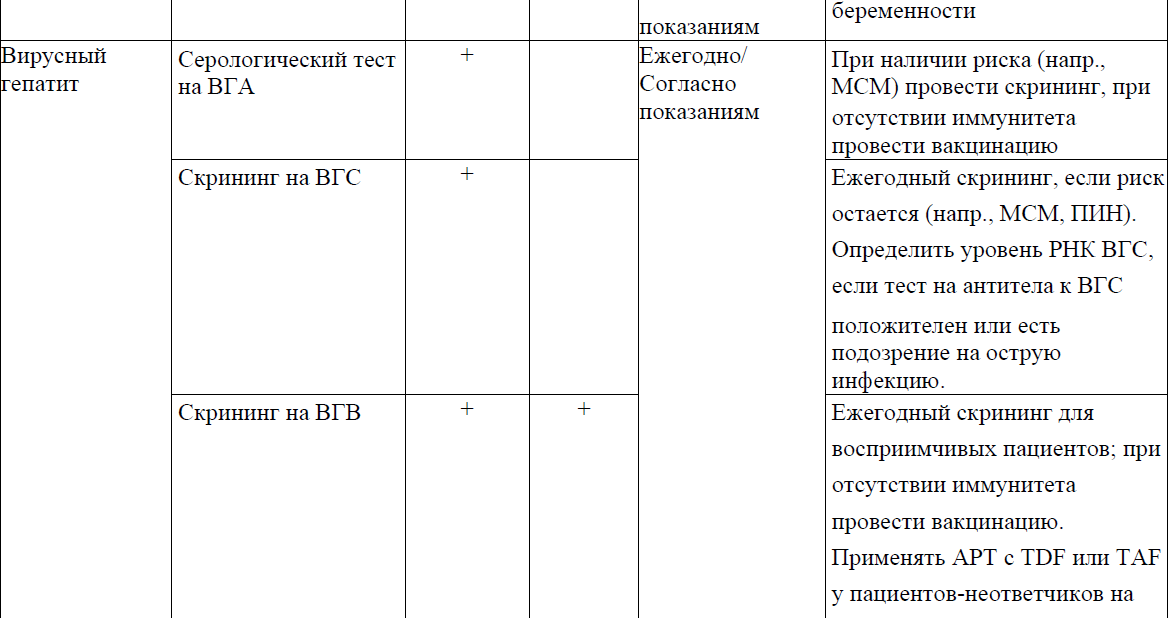
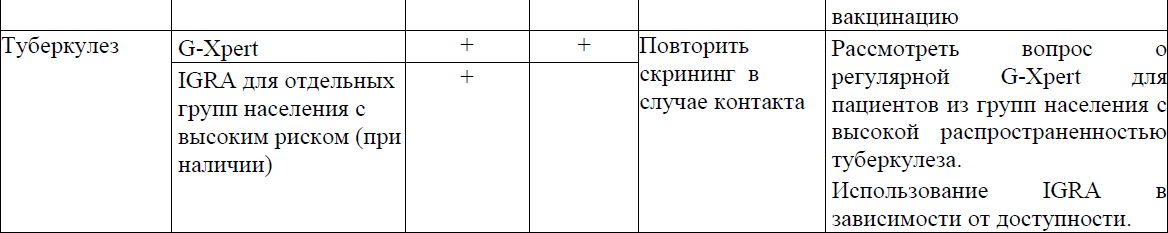
Таблица 11. Сроки проведения лабораторных исследований при начале АРТ
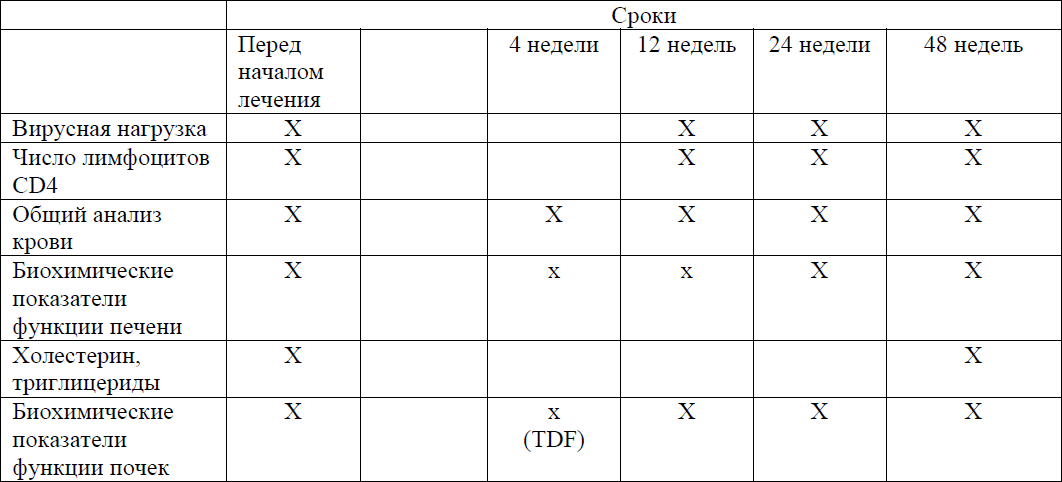
Пациентам с хроническими гепатитами биохимические показатели определяют согласно клиническому протоколу диагностики и лечения хронического вирусного гепатита В и С у взрослых в РК.
Оценка приверженности:
*Расчёт приверженности проводится отдельно по каждому препарату перед каждой выдачей АРВП.
Мероприятия по повышению приверженности:
Вторичная профилактика рецидивов и осложнений:
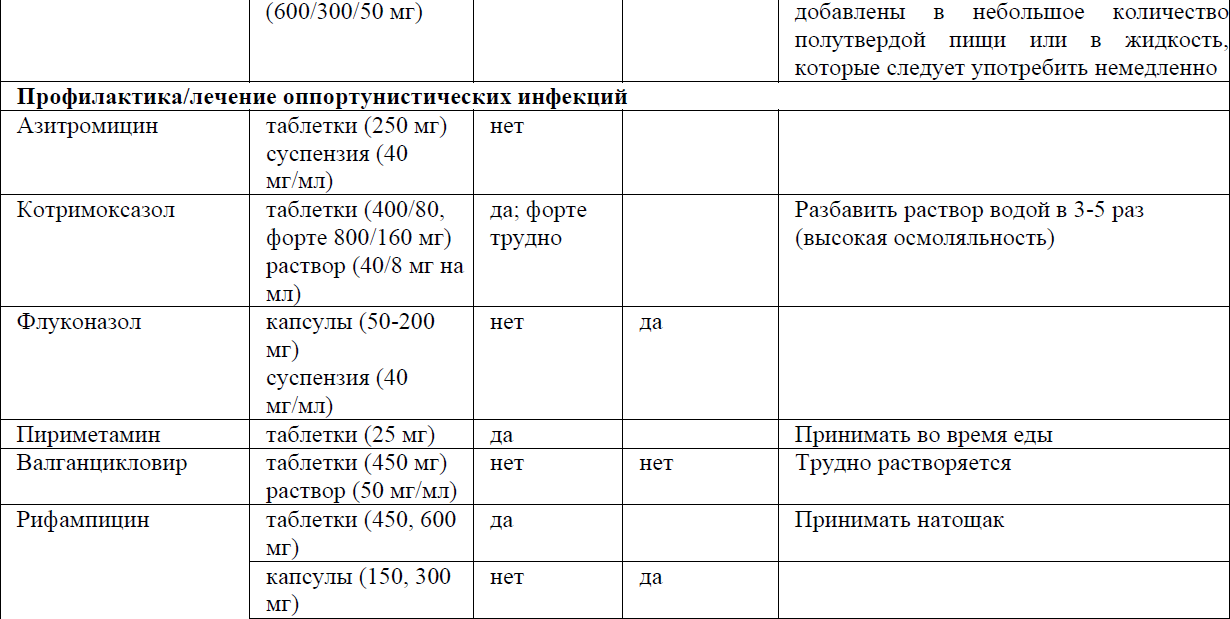
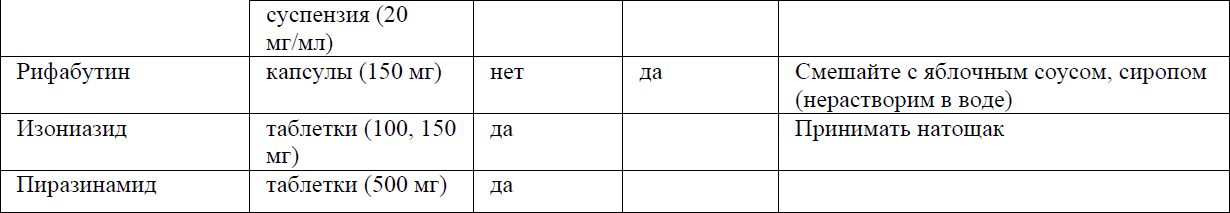
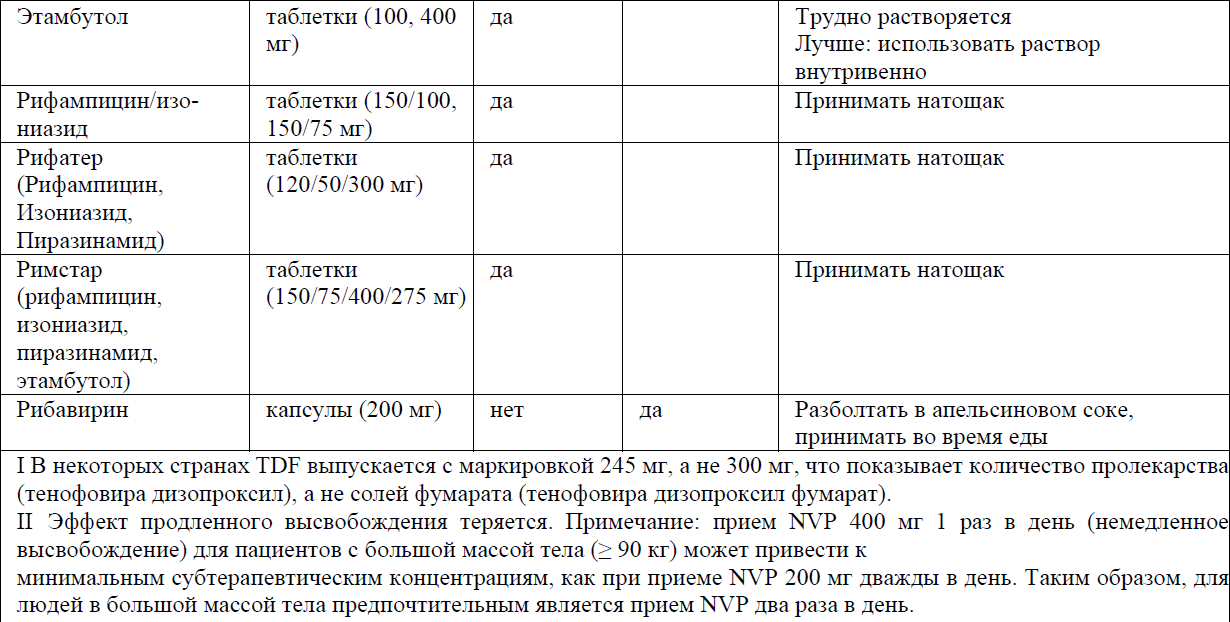
Профилактика оппортунистических инфекций представлены в приложении 10 к Протоколу.
Профилактика, лечение и вторичная профилактика/поддерживающая терапия отдельных оппортунистических инфекции представлены в приложении 11 к Протоколу.
3.5 Индикаторы эффективности лечения:
Таблица 12. Критерии эффективности лечения
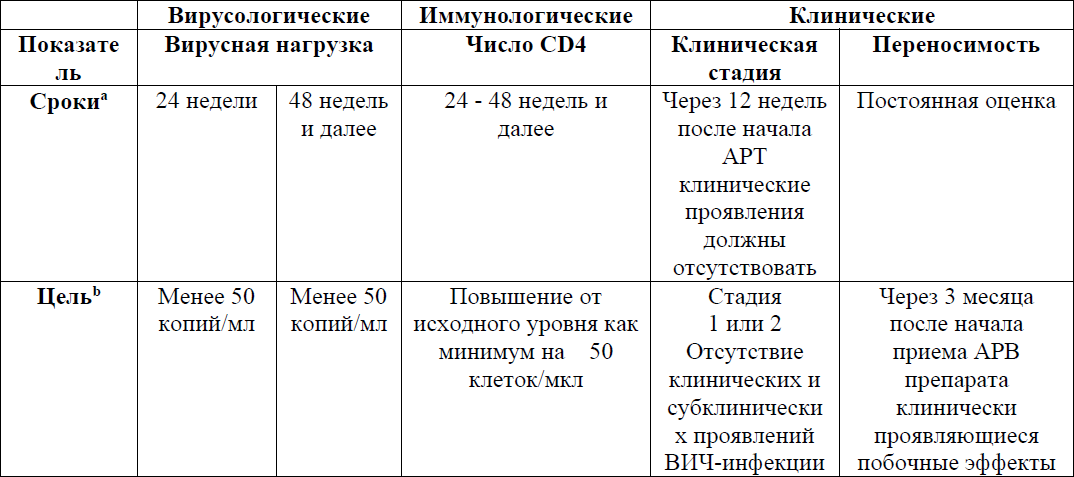
Расхождение между вирусологическим и иммунологическим ответом:
Лабораторный мониторинг:
Контрацепция женщин фертильного возраста:
Женщинам фертильного возраста, живущим с ВИЧ, следует предлагать консультации по контрацепции.

Женщины с бессимптомным или умеренным клиническим течением заболевания ВИЧ (стадия 1 или 2), как правило, могут использовать ЛНГ-ВМС (МКП, категория 2).
Поскольку возможны взаимодействия между определенными методами гормональной контрацепции и некоторыми АРВ, обратитесь к рекомендациям по проведению АРТ с учетом лекарственного взаимодействия.
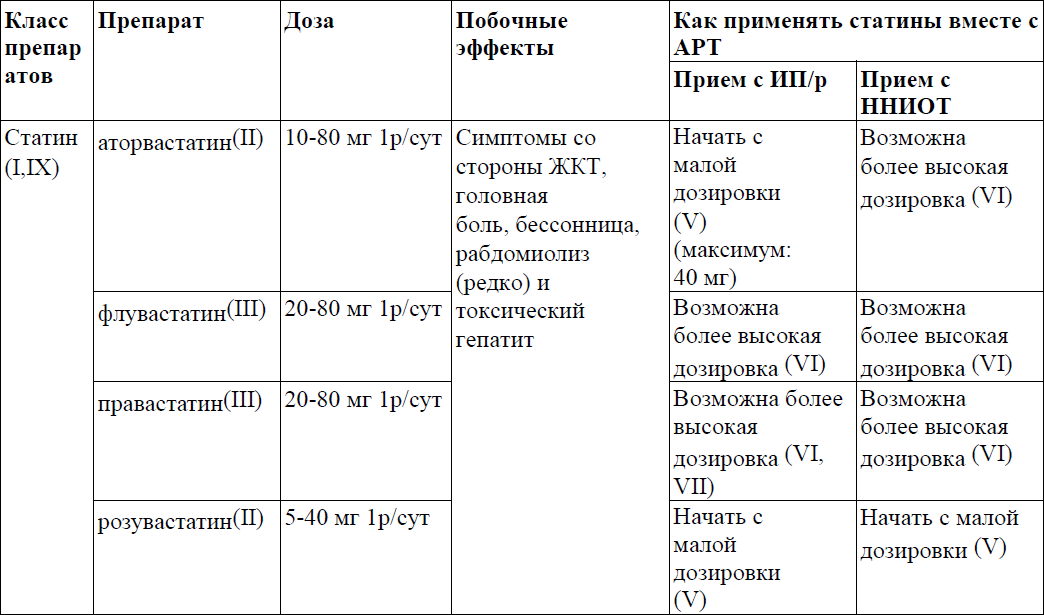
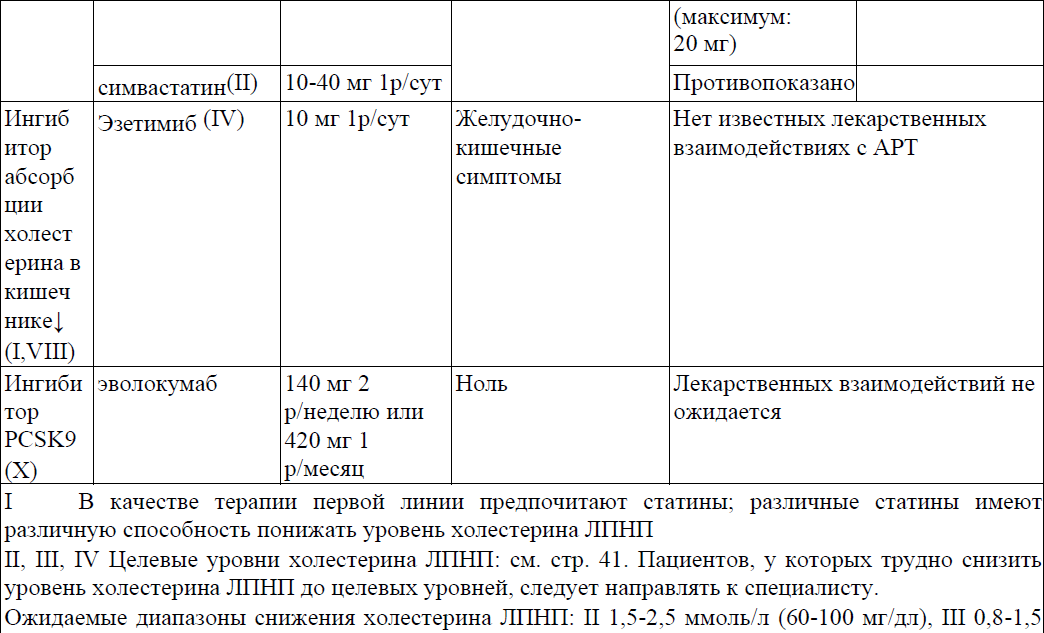
Ведение пациентов с дислиепидемией представлены в приложении 12 к Протоколу.
Диагностика и выявление заболевания костей в приложении 13 к Протоколу.
Диагностика и лечение ВИЧ-ассоциированных заболеваний почек в приложении 14 к Протоколу.
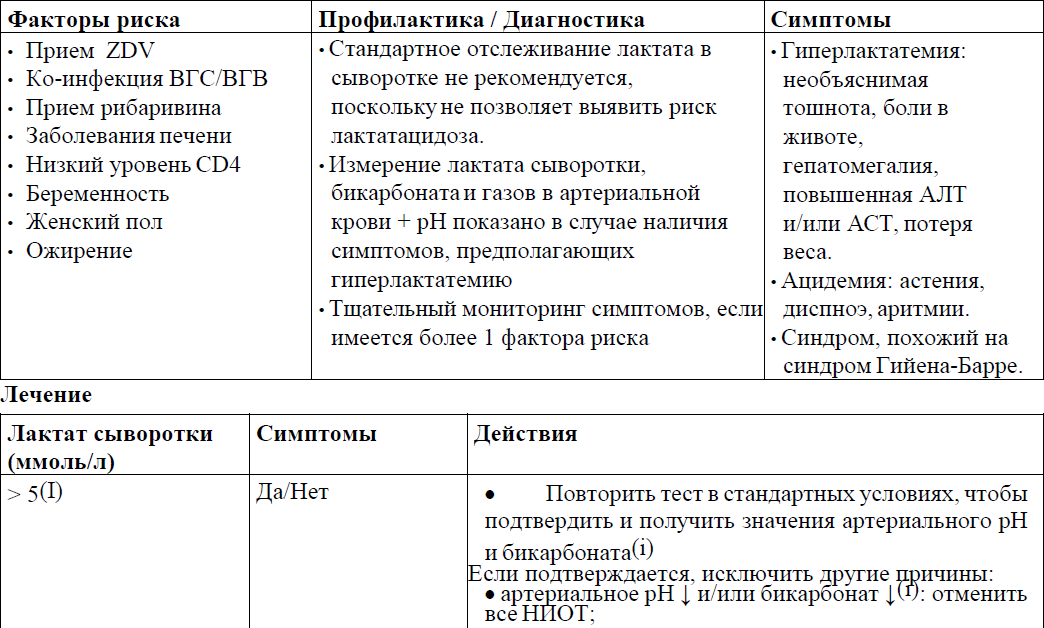
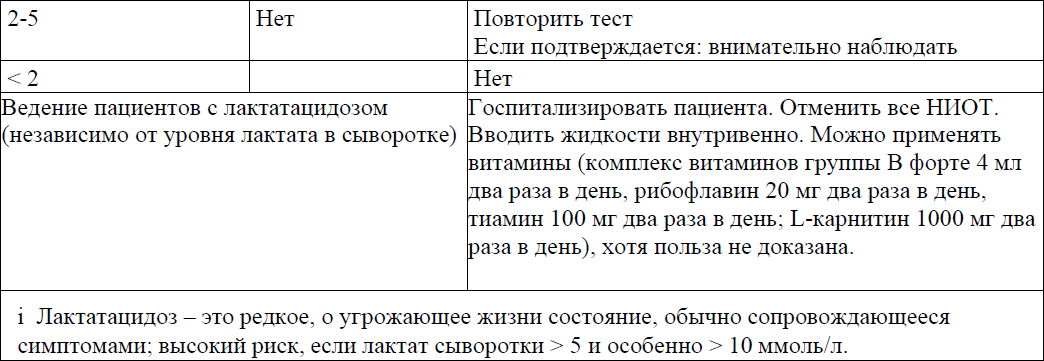
Диагностика, профилактика и лечение гиперлактатемии и лактатацидоза в приложении 15 к Протоколу.
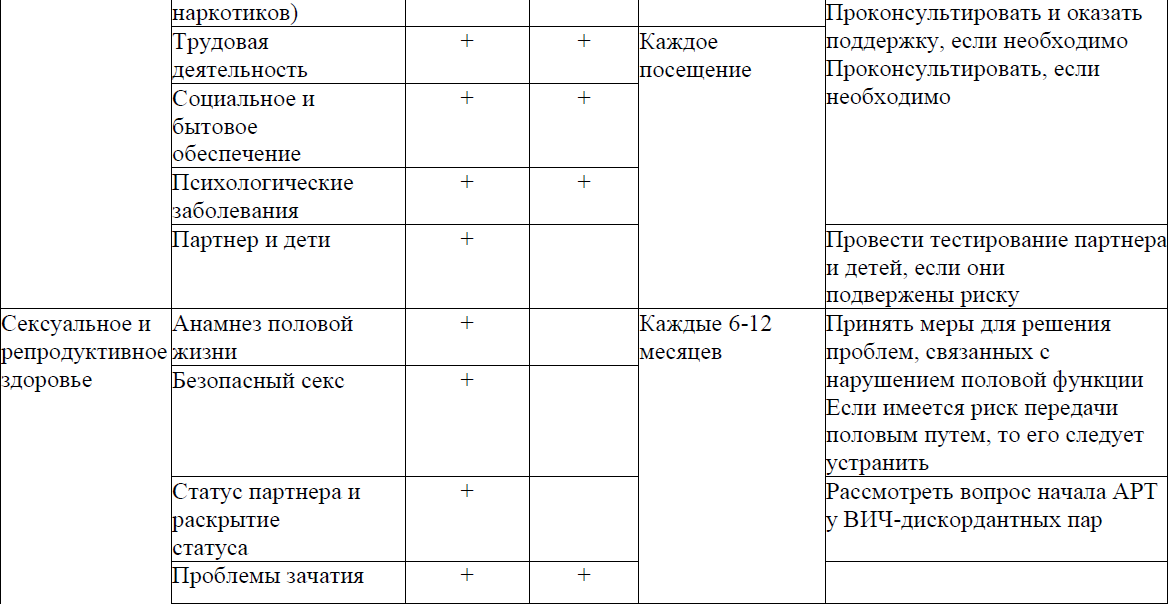
Сексуальное и репродуктивное здоровье женщин и мужчин с ВИЧ-инфекцией в приложении 16 к Протоколу.
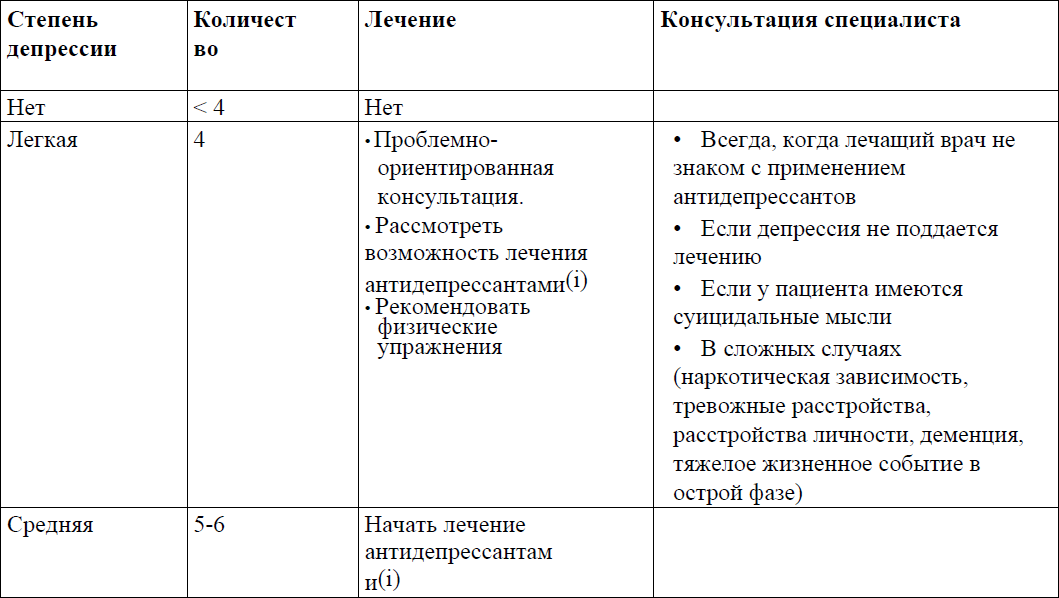
Выявление, диагностика и лечение депрессии в приложении 17 к Протоколу.
Профилактика сердечно-сосудистых заболеваний в приложении 18 к Протоколу.
Лечение (стационар)
Тактика лечения:
Карта наблюдения пациента, маршрутизация пациента: по профилю нозологии.
Немедикаментозное лечение:
Медикаментозное лечение: смотрите Амбулаторный уровень.
Хирургические вмешательства: в зависимости от нозологии, связанной с госпитализацией.
Дальнейшее ведение: смотреть Амбулаторный уровень.
Индикаторы эффективности лечения: смотреть Амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе:
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА:
СПИСОК РАЗРАБОТЧИКОВ ПРОТОКОЛА:
Конфликт интересов: отсутствует.
Рецензенты:
Приложение 1
Диагностика нарушений познавательной деятельности (нейрокогнитивных расстройств)
Оценку нарушений познавательной деятельности (когнитивных функций) целесообразно проводить у всех ВИЧ-инфицированных пациентов без отягощающих факторов (тяжелые психиатрические заболевания, злоупотребление психоактивными веществами, в том числе алкоголем, текущие оппортунистические инфекции центральной нервной системы, другие неврологические заболевания) в течение 6 месяцев со времени постановки диагноза. Данный подход позволяет точно определить исходные показатели и, соответственно, более точно оценить дальнейшие изменения. Для раннего скрининга когнитивных функций необходимо задать пациенту 3 вопроса (S.Simionietal, AIDS 2009, EACS 2012): 1. Часто ли у Вас бывают случаи потери памяти (например, Вы забываете значительные события, даже самые недавние, назначенные встречи и т.д.)? 2. Чувствуете ли Вы, что стали медленнее думать, строить планы, решать проблемы? 3. Бывает ли Вам трудно сосредоточить внимание (например, на разговоре, на книге, на фильме)? На каждый вопрос пациент может дать один из следующих ответов: a) никогда, b) редко, c) определенно да. Считается, что у пациента имеется патология, если он ответил «определенно да» хотя бы на один вопрос. В случае выявления патологии по возможности необходимо провести нейропсихологическое обследование пациента. Нейропсихологическое обследование должно включать в себя тесты для изучения следующих характеристик познавательной деятельности: слухоречевая и зрительная память, счет, скорость восприятия информации, внимание, двигательные навыки. (Antinorietal, Neurology, 2007).
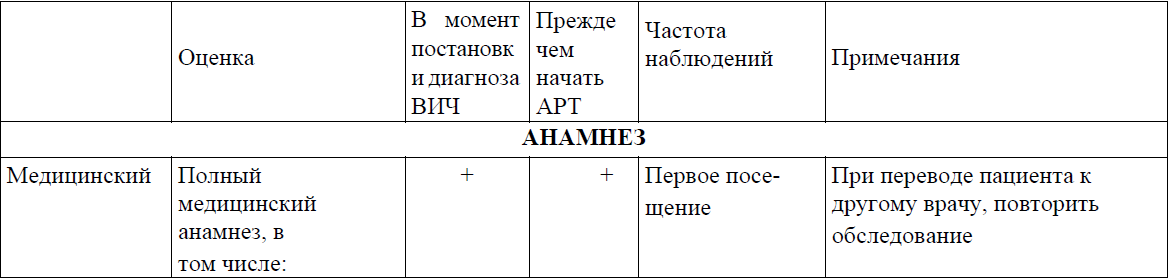
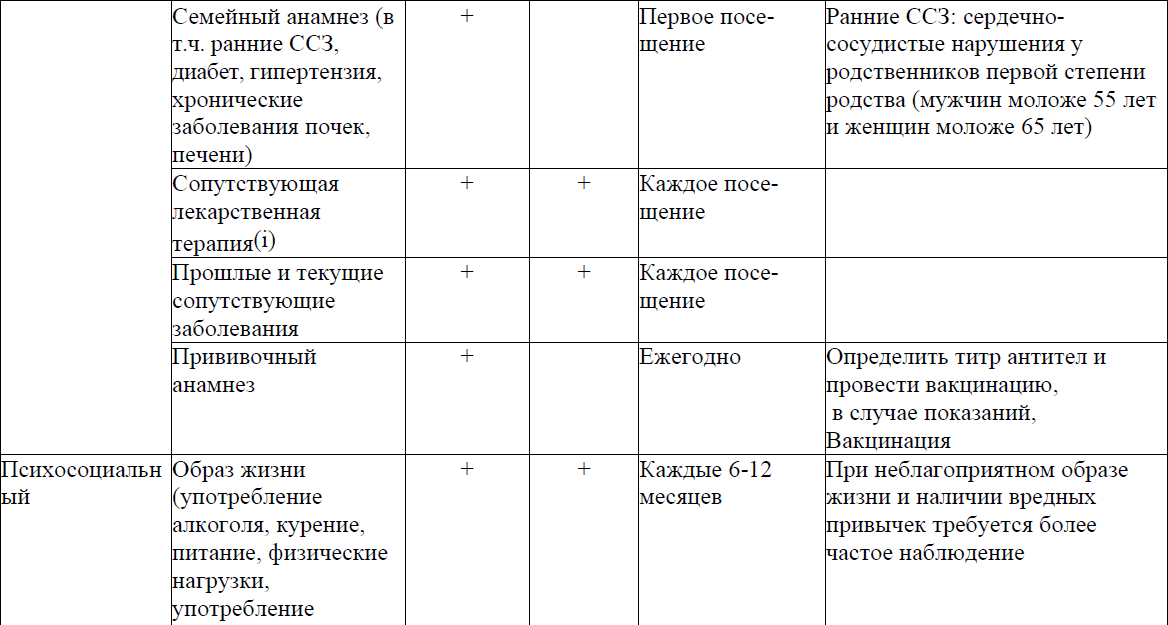

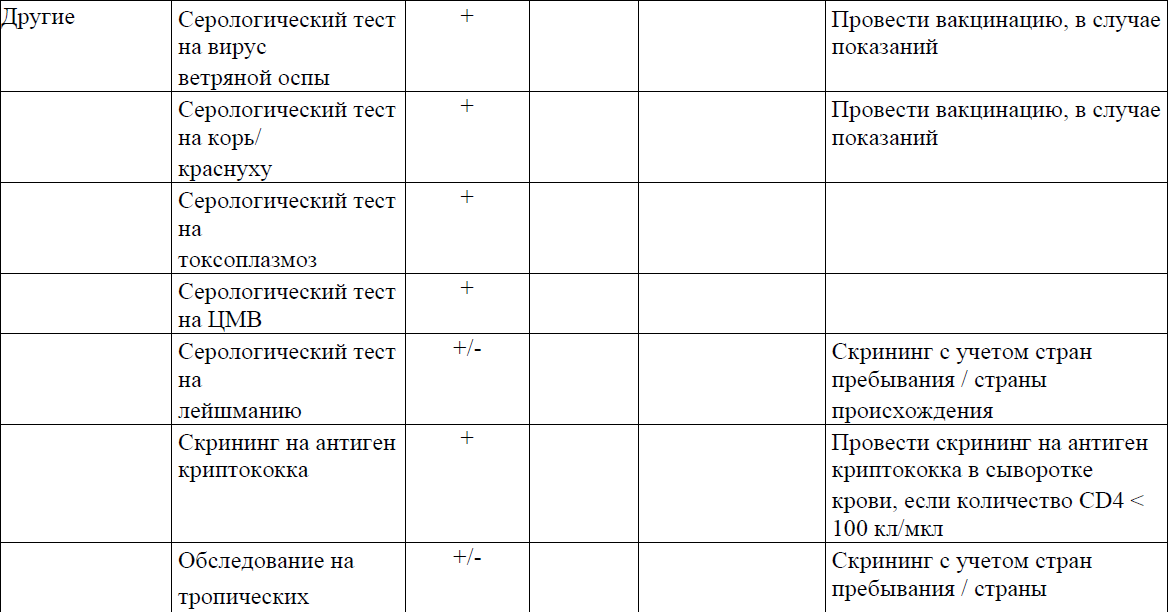
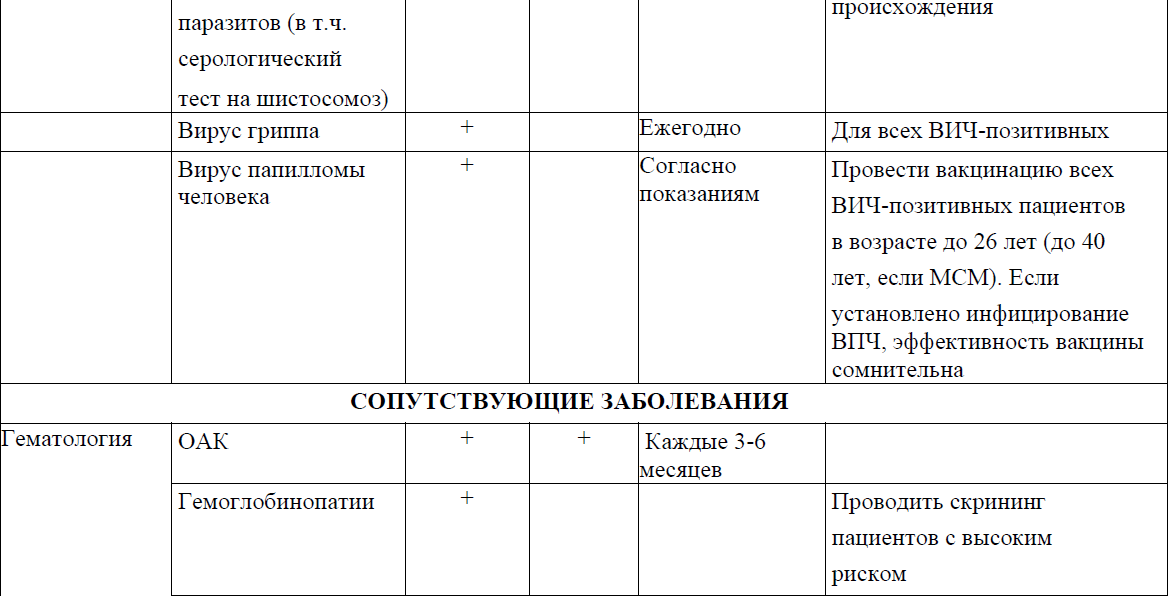
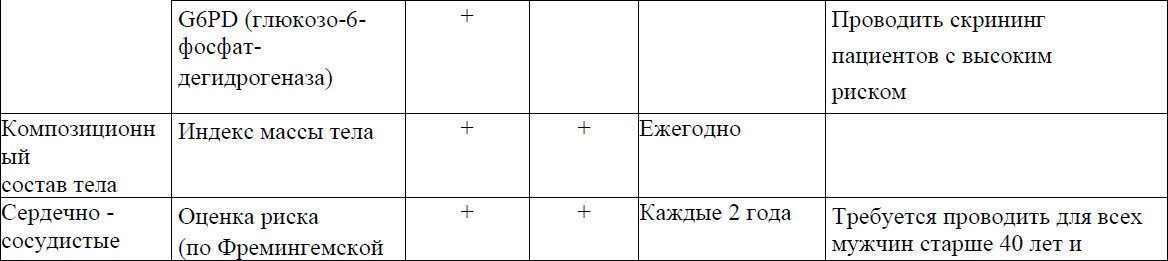
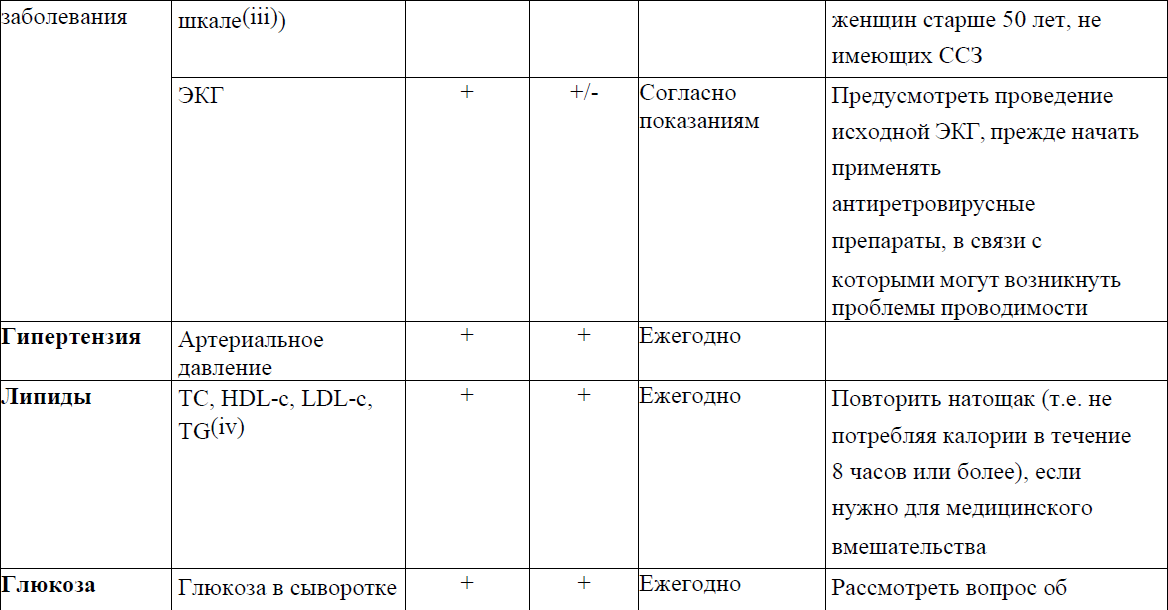
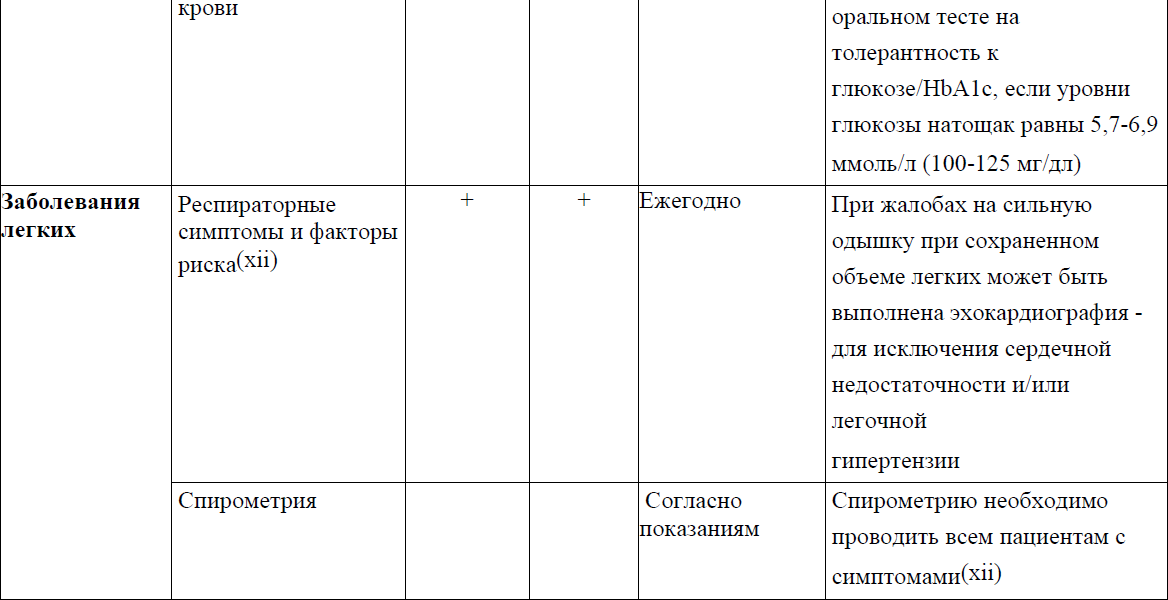
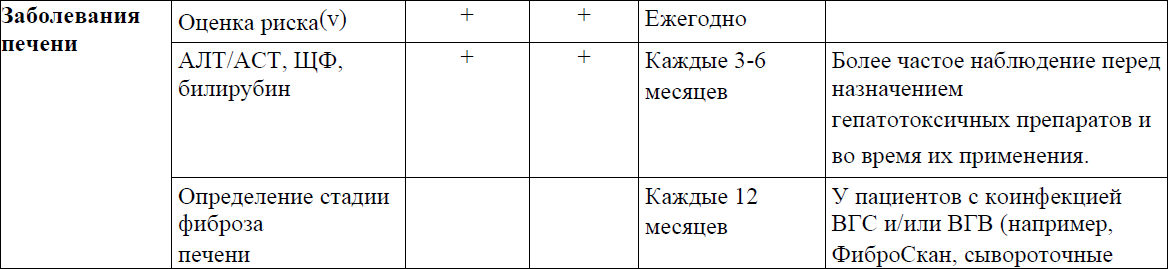
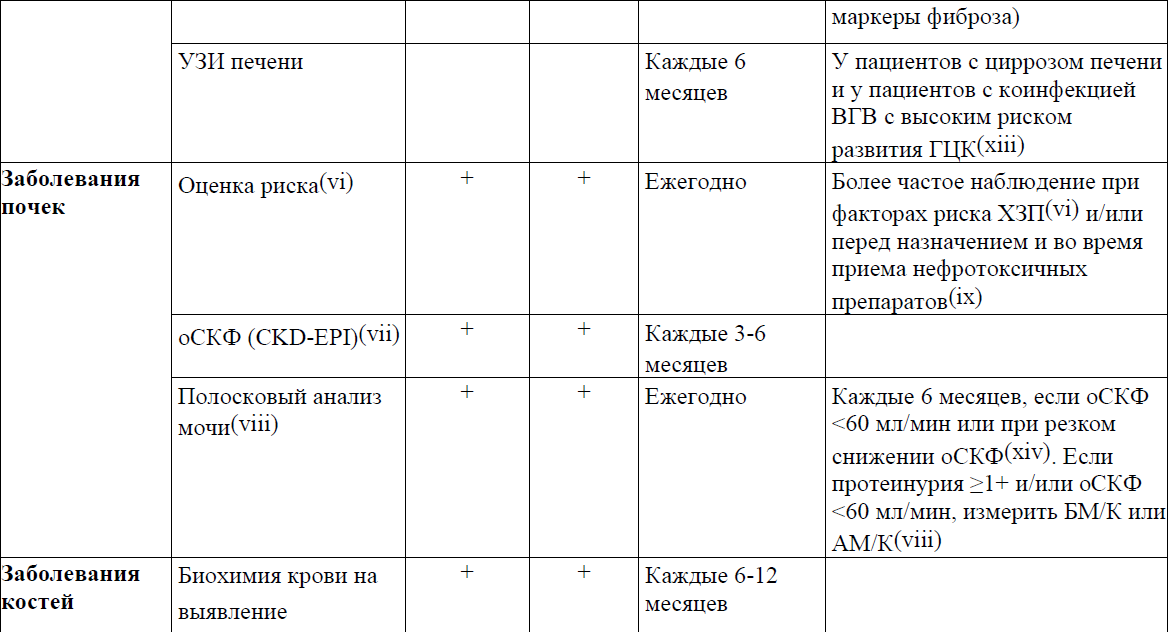
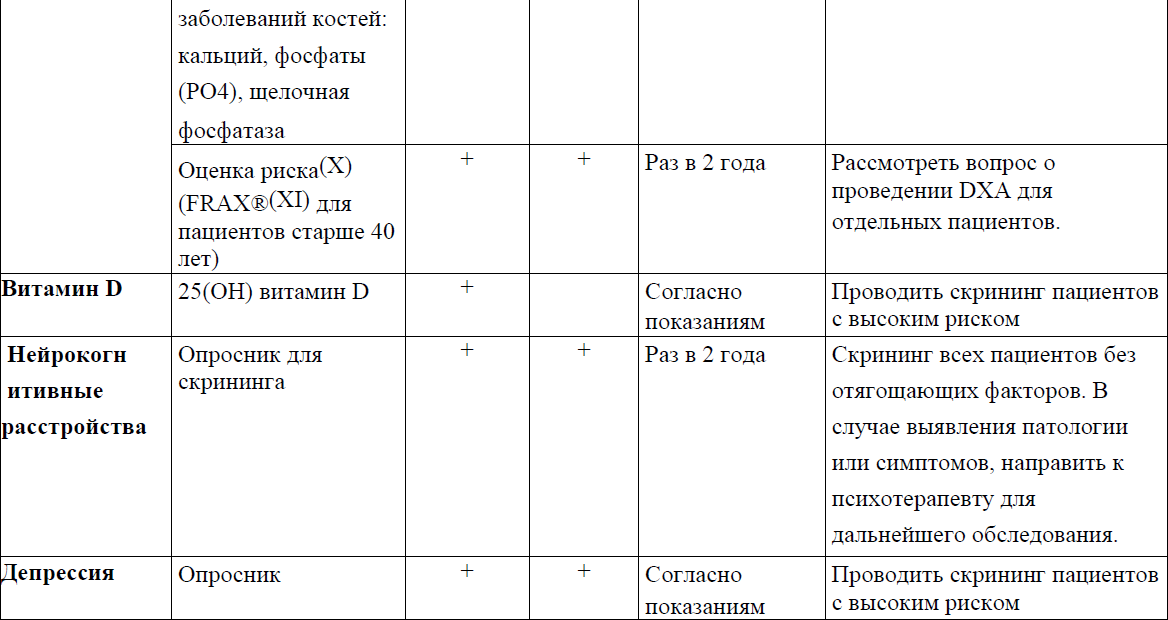
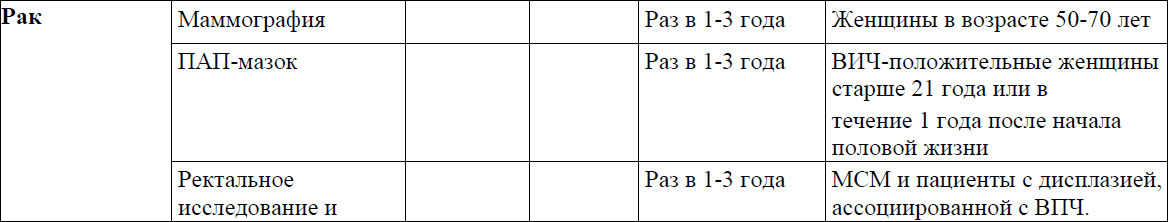
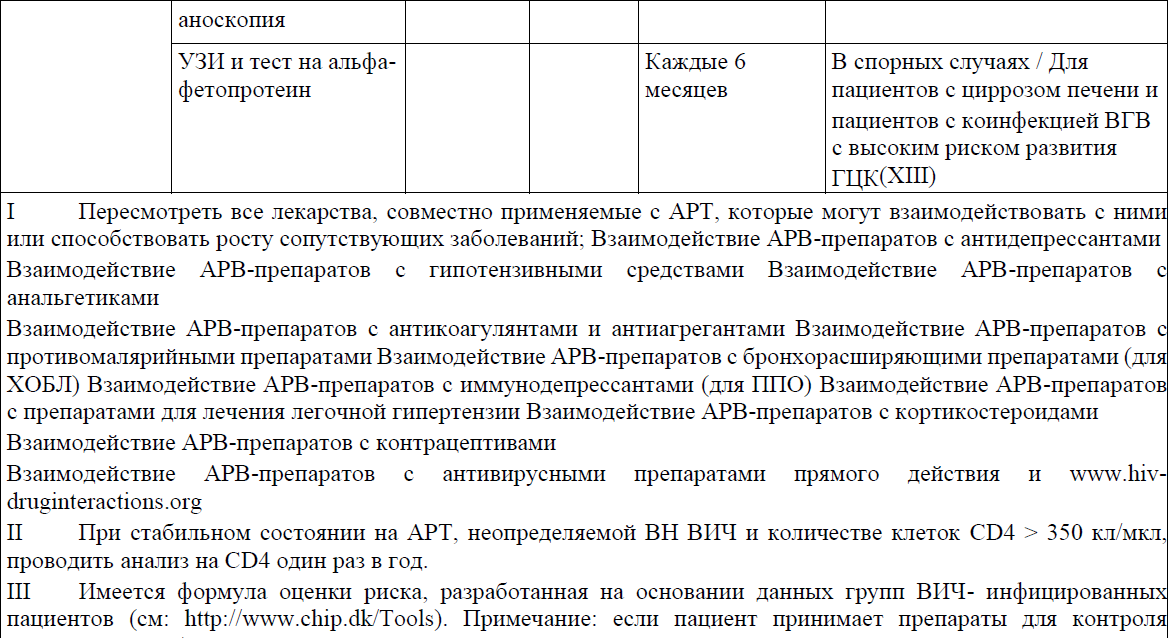



Приложение 3
Оценка готовности ВИЧ-инфицированных пациентов начинать и продолжать АРТ

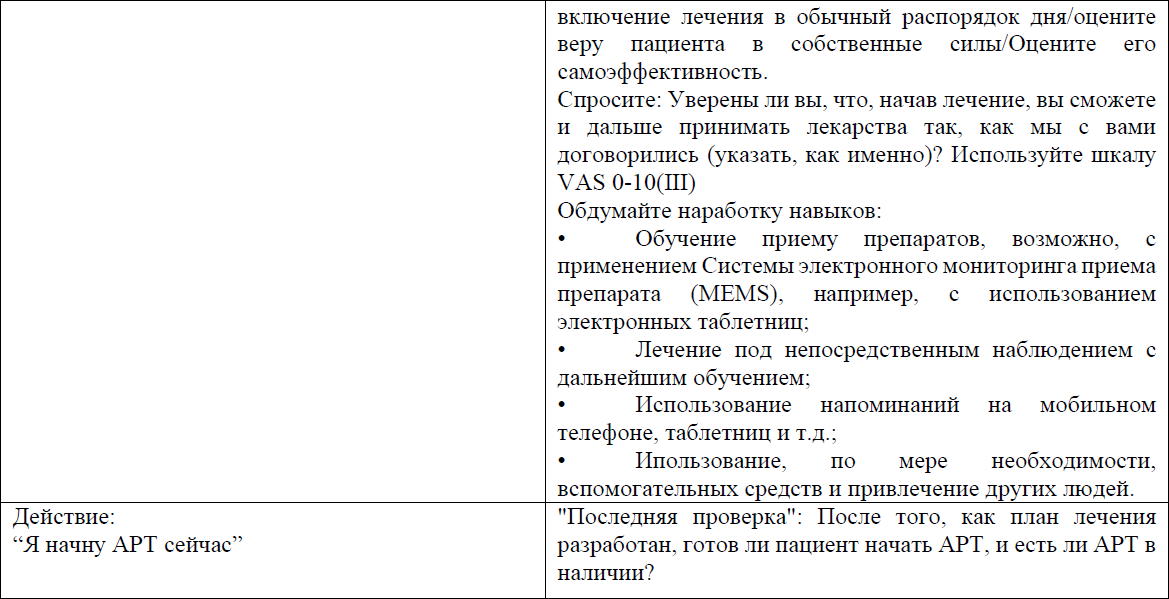




Стартовые схемы для взрослых ВИЧ-инфицированных пациентов, впервые начинающих АРТ
A) Рекомендуемые схемы лечения (необходимо выбрать одну из представленных схем)*,**
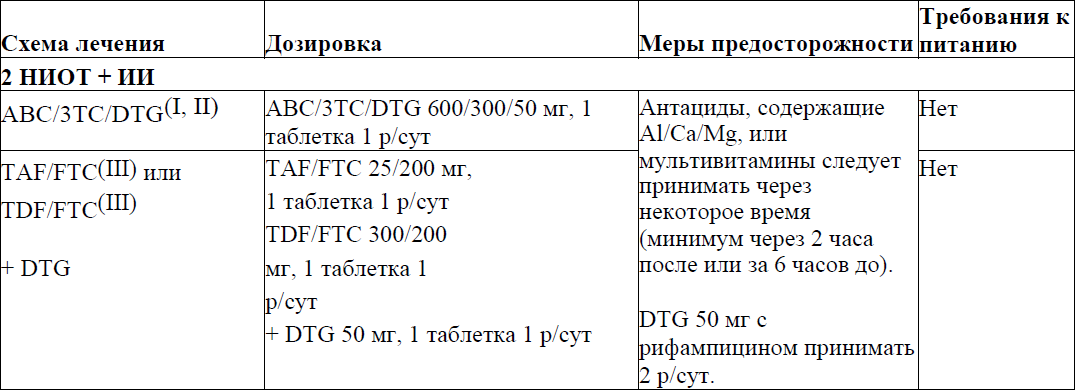


B) Альтернативные схемы лечения (использовать, если ни одна из предпочитаемых схем недоступна или неосуществима по какой-либо причине)

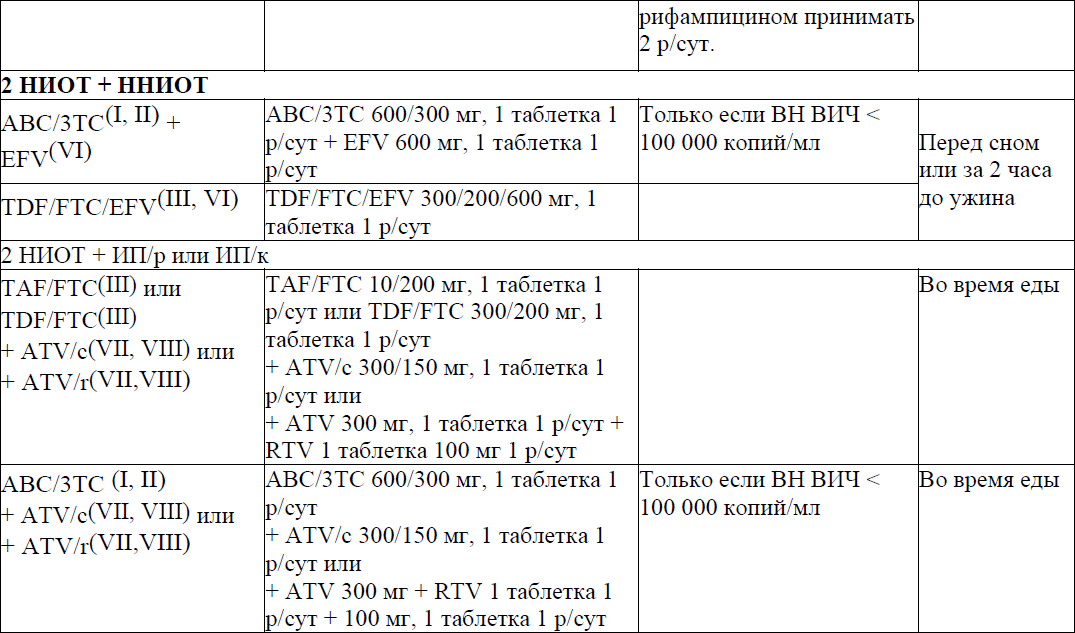
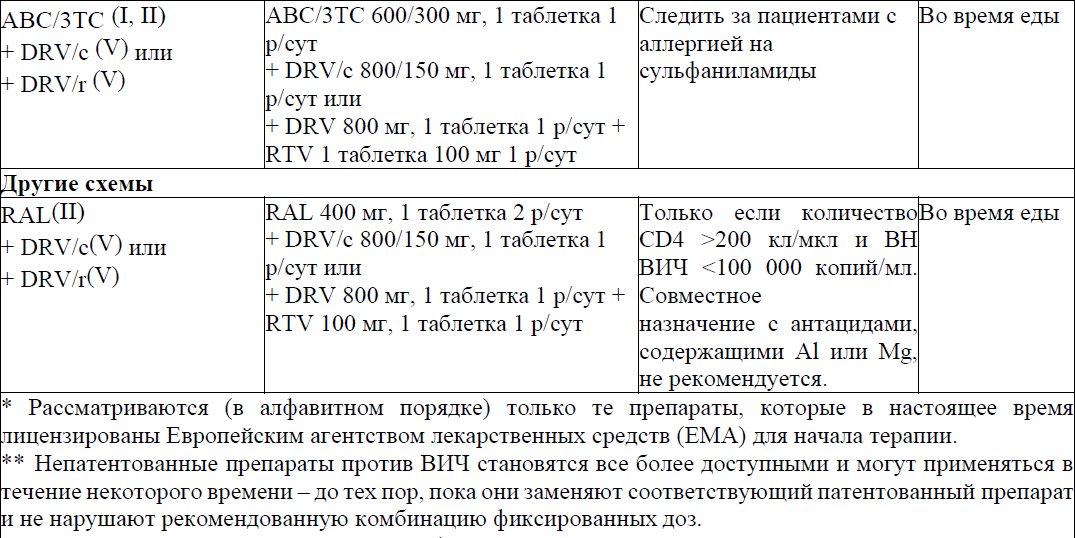


Определение вирусологической супрессии:
Принципы:
1. Целями изменения схемы лечения должны являться устранение или улучшение нежелательных явлений, содействие адекватному лечению сопутствующих заболеваний и повышение качества жизни.
2. Особо важно при смене схемы не подвергать риску вирусологическую супрессию. У пациентов с отсутствием вирусологических неудач и резистентности в анамнезе, смена схемы лечения влечет низкий риск последующей неудачи, если клиницисты выберут одну из рекомендованных комбинаций терапии первой линии. Большинство клинических испытаний, показывающих не меньшую эффективность нового режима после смены, активно исключали пациентов с выявленными ранее вирусологическими неудачами.
3. Перед любой сменой схемы лечения необходимо проанализировать полную историю приема АРВ-препаратов пациентом с его показателями ВН ВИЧ, вопросами переносимости и накопительного генотипического исследования резистентности к препаратам.
4. ИП/р или ИП/к может быть заменен на небустированный ATV, ННИОТ или ИИ только если может быть гарантирована полная активность двух НИОТ, оставшихся в схеме лечения. Смену схемы следует планировать особенно тщательно, если это может привести к снижению генетического барьера схемы в случае предшествующих вирусологических неудач. До того, как менять схему, следует пересмотреть полную историю АРТ и доступные результаты тестов на резистентность и ВН ВИЧ и убедиться, что нет лекарственного взаимодействия, которое может привести к субоптимальной концентрации препаратов в крови (например, небустированный ATV и TDF).
5. До смены препаратов необходимо учесть варианты других схем лечения в случае потенциальной вирусологической неудачи при применении новой схемы. Например, развитие мутации M184V RT у пациентов с ВИЧ-инфекцией, которые потерпели вирусологическую неудачу при приеме схемы, содержащей 3TC, может исключать применение всех доступных на сегодня комбинированных препаратов "вся схема в одной таблетке".
6. Смена одного препарата на другой с одинаковым генетическим барьером (например, EFV на RAL) обычно считается безопасной в вирусологическом плане при отсутствии резистентности к новому компоненту схемы.
7. Следует внимательно рассматривать возможность лекарственных взаимодействий с новой схемой.
8. Если смена схемы предполагает прекращение приема TDF и исключение начала приема TAF, следует проверить у пациента статус ВГВ (избегайте прекращение приема TDF у пациентов с хроническим ВГВ, определите статус вакцинации от ВГВ).
9. Следует провести осмотр пациентов с ВИЧ-инфекцией вскоре после смены схемы лечения (например, через 4 недели), чтобы убедиться, что поддерживается уровень супрессии, и проверить схему на возможную токсичность.
10. Если пациент с ВИЧ-инфекцией принимает терапию и хорошо переносит схему, которая больше не является предпочтительным вариантом, в изменении схемы нет необходимости. Например: пациент хорошо переносит схему, содержащую EFV.
11. Доступны видео-лекции он-лайн - Изменение схем АРТ веб-курса EACS по лечению ВИЧ.
Щадящие стратегии
Двойная терапия:
Клинические исследования не показали, что эти стратегии связаны с более частыми случаями возвратной виремии по сравнению с тройной терапией.
Монотерапия с DRV/r:
Двойная терапия с 3TC + ИП/р или монотерапия с DRV/r могут быть назначены только лицам
Нерекомендуемые стратегии
Приложение 6



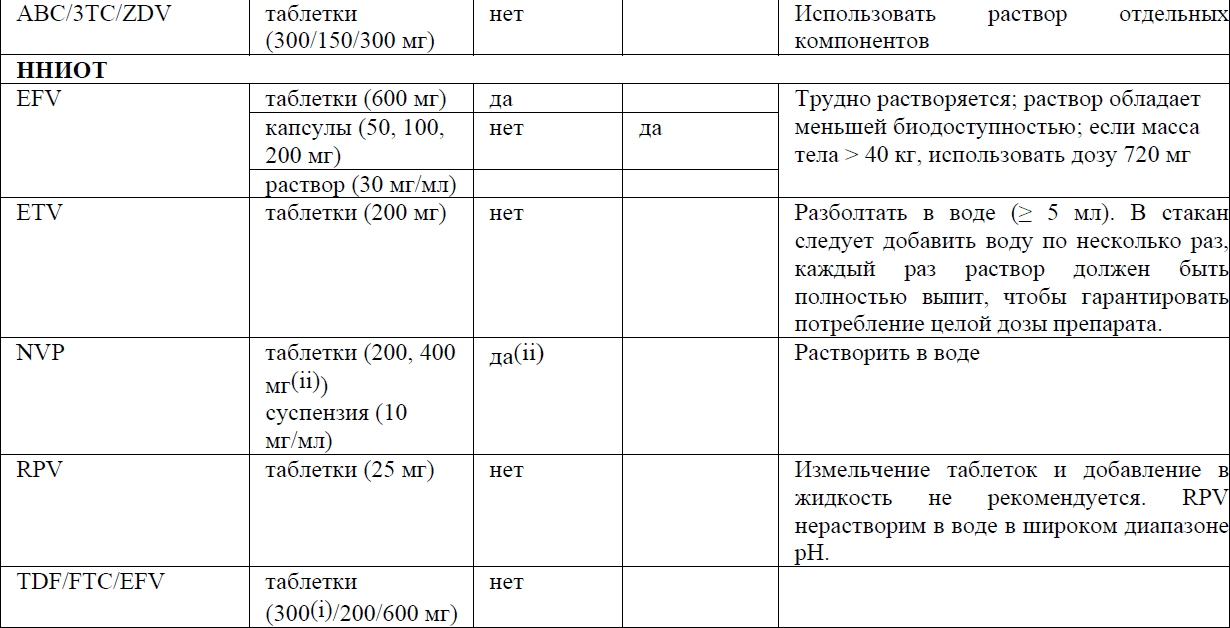
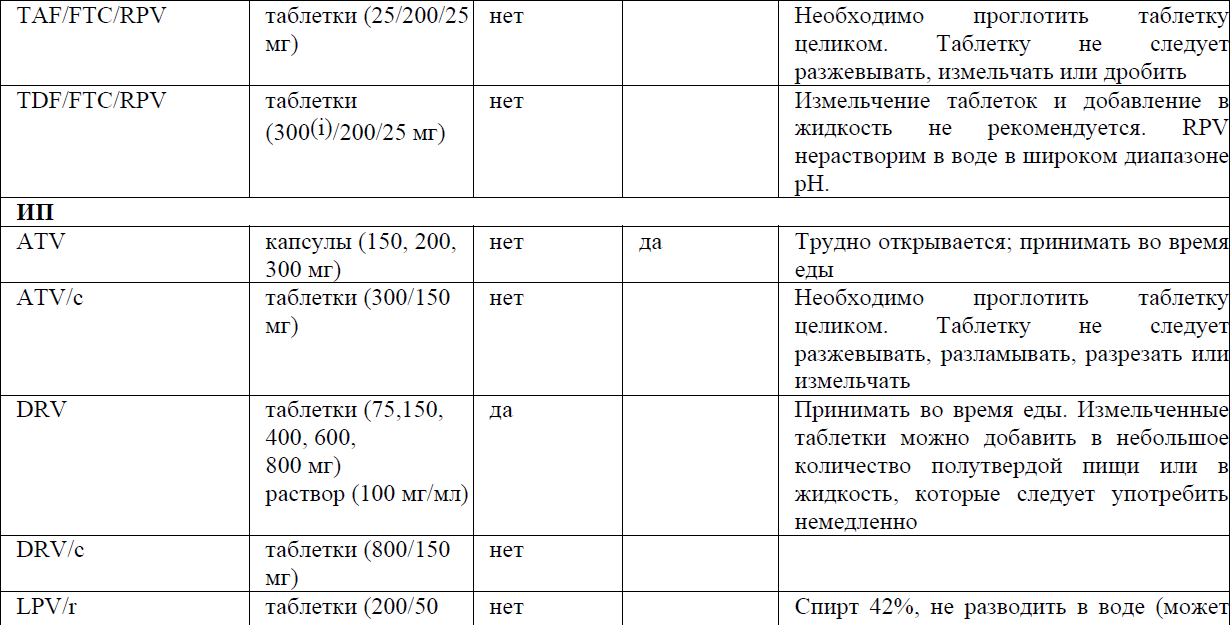
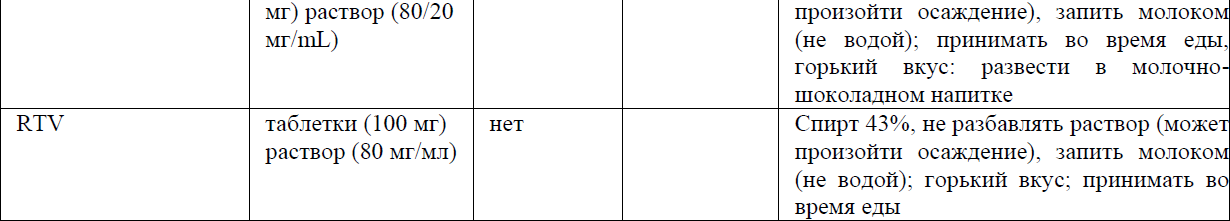
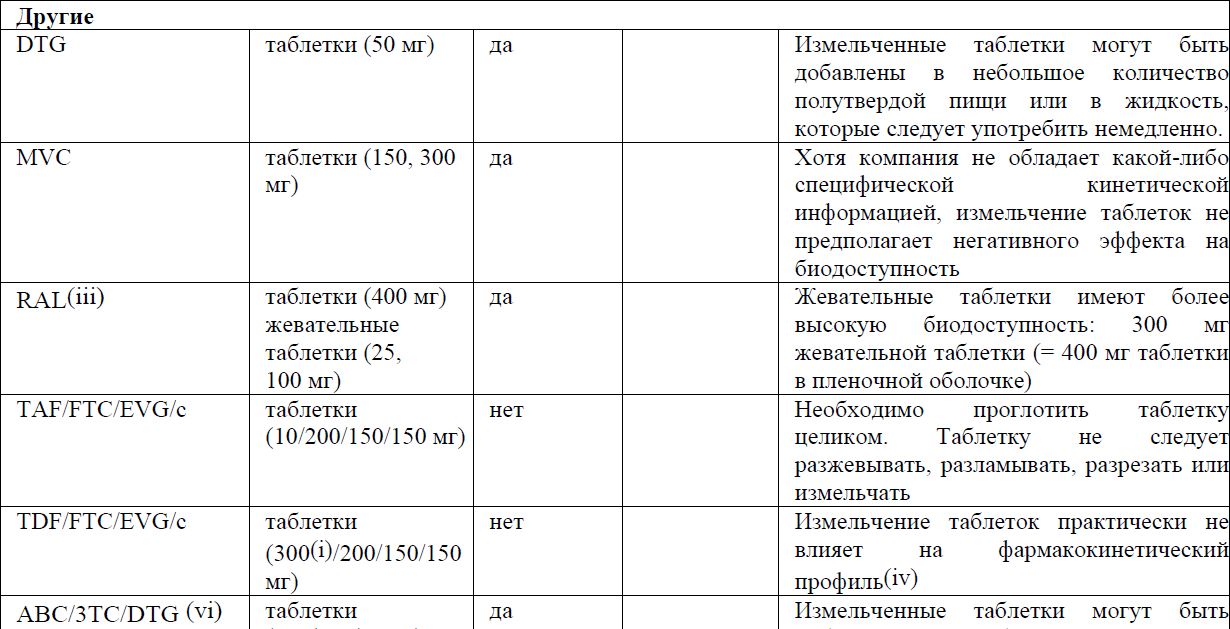

Приложение 8
Модификация дозировок АРВ-препаратов при нарушении функции печени




Приложение 9
Вирусологическая неудача




Приложение 10
Профилактика и лечение оппортунистических инфекций (ОИ) у пациентов с ВИЧ-инфекцией
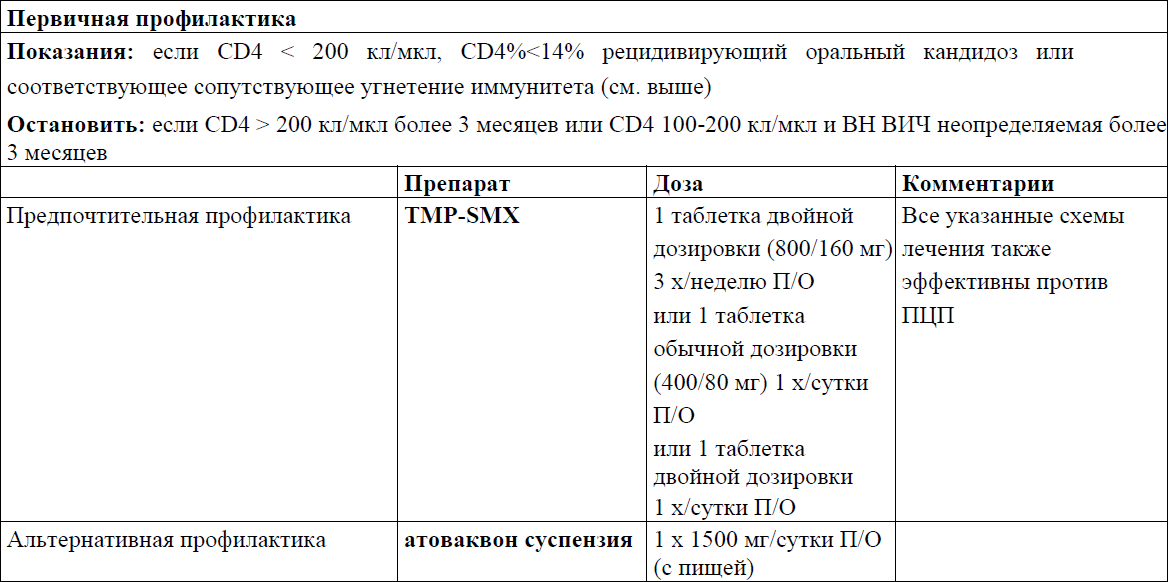
Первичная профилактика ОИ согласно стадии иммунодефицита


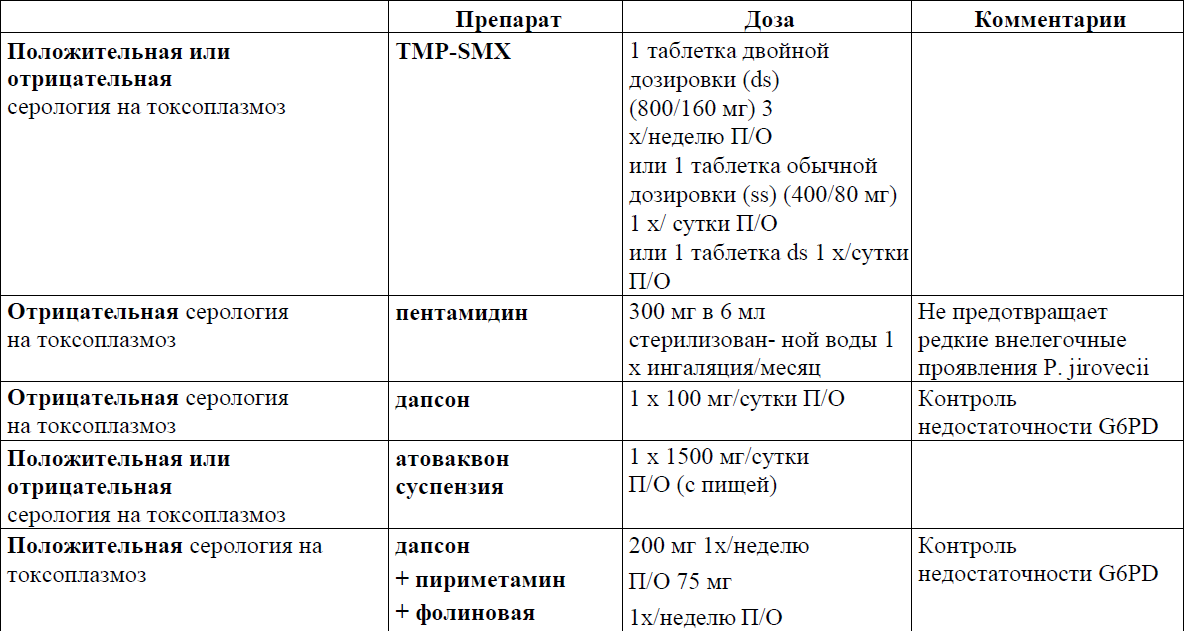
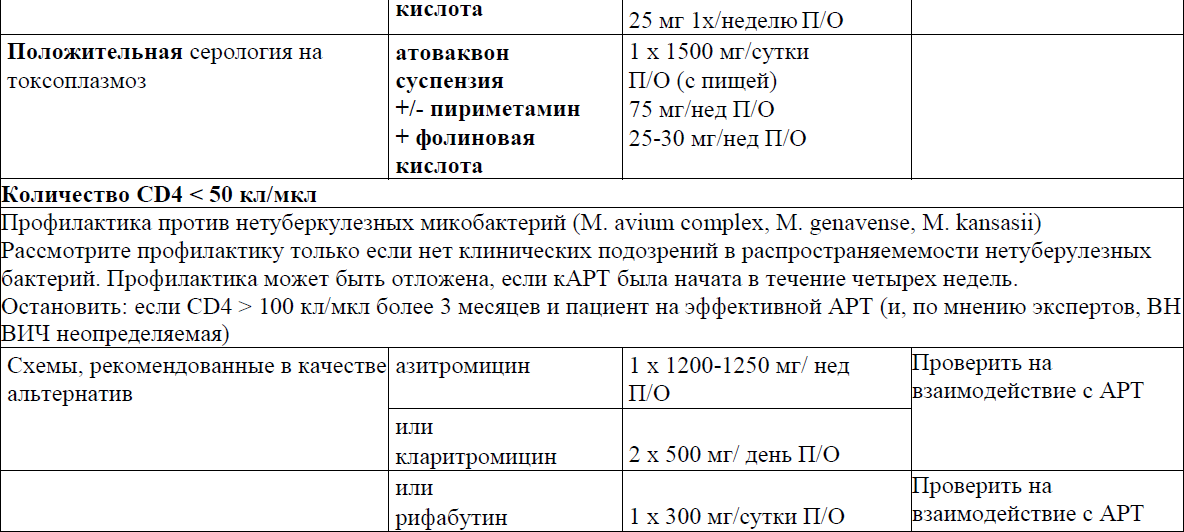
Приложение 11
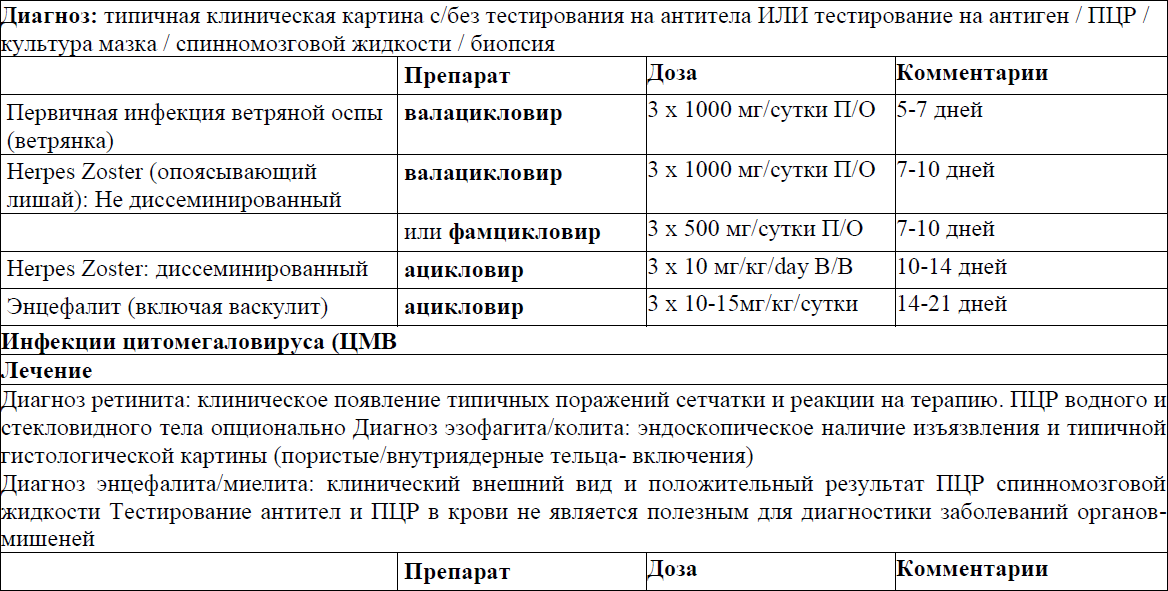
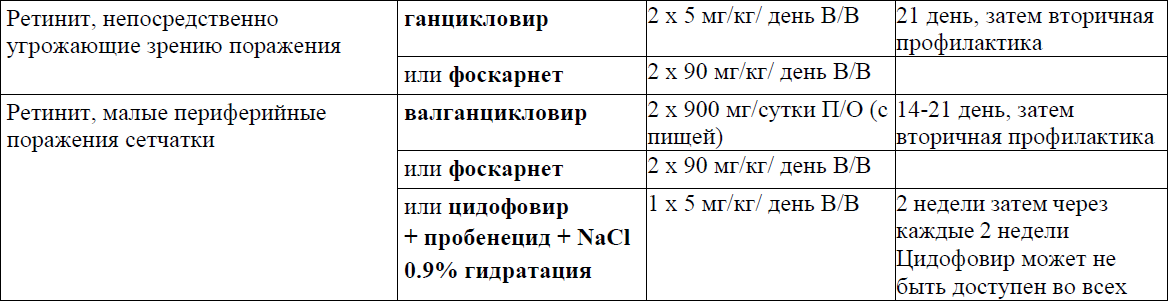
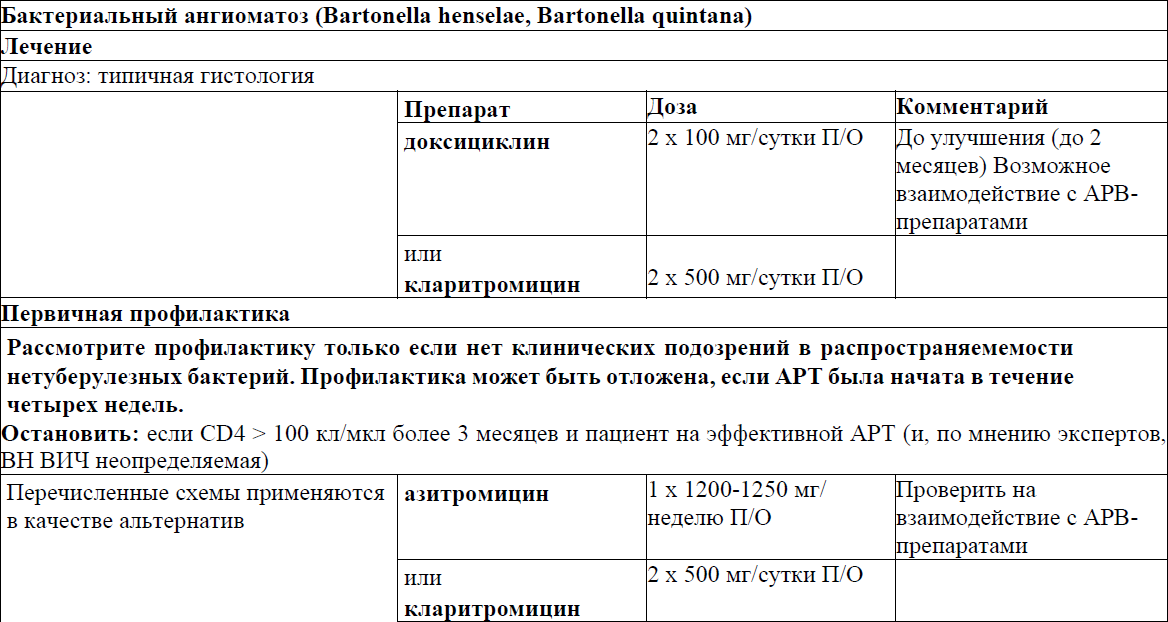
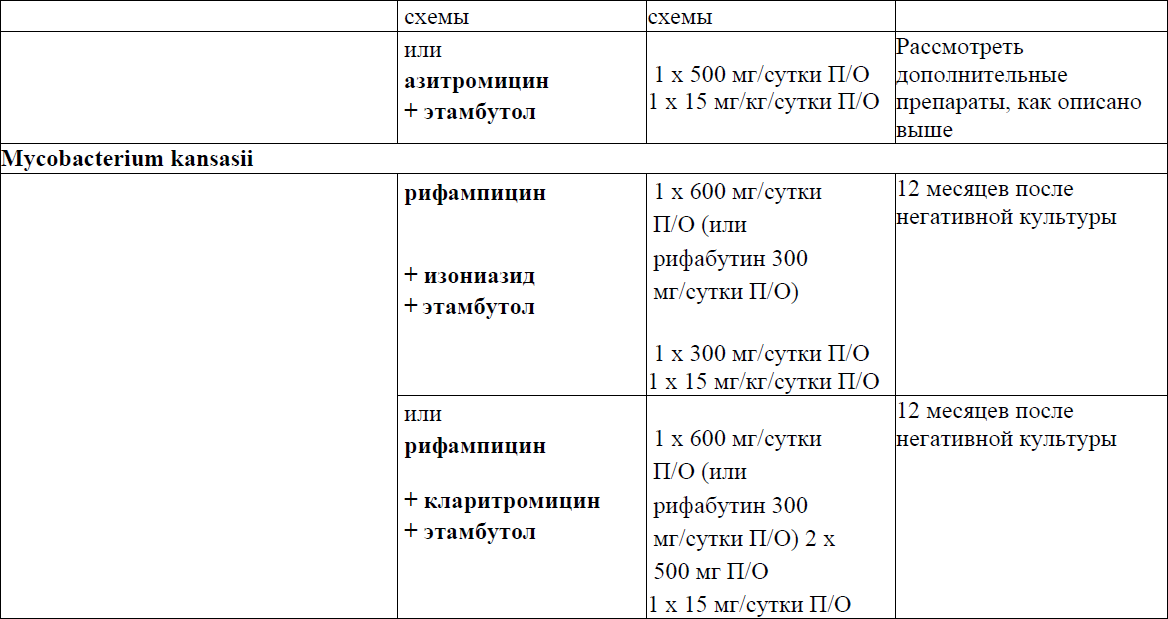
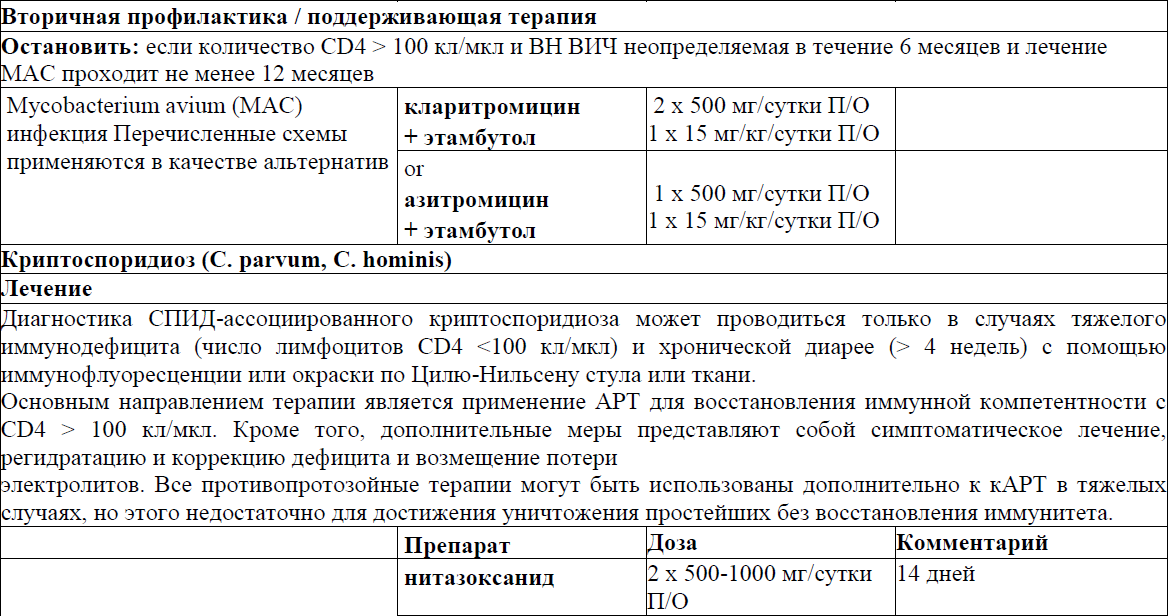
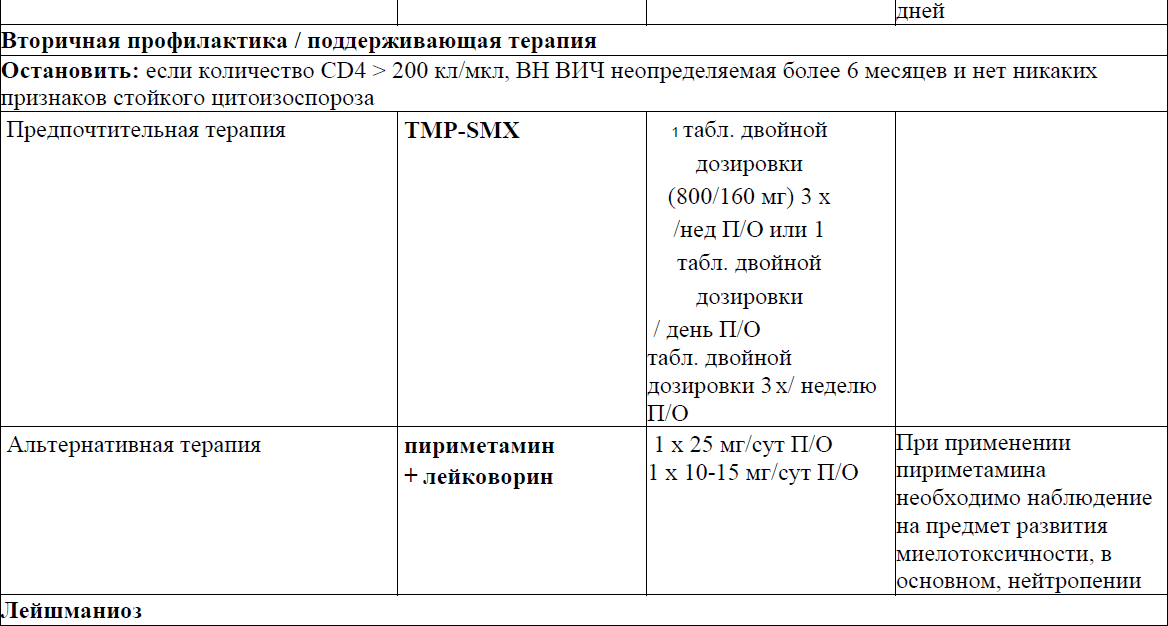
Первичная профилактика, лечение и вторичная профилактика/ поддерживающая терапия отдельных ОИ
Пневмоцистная пневмония (ПЦП)
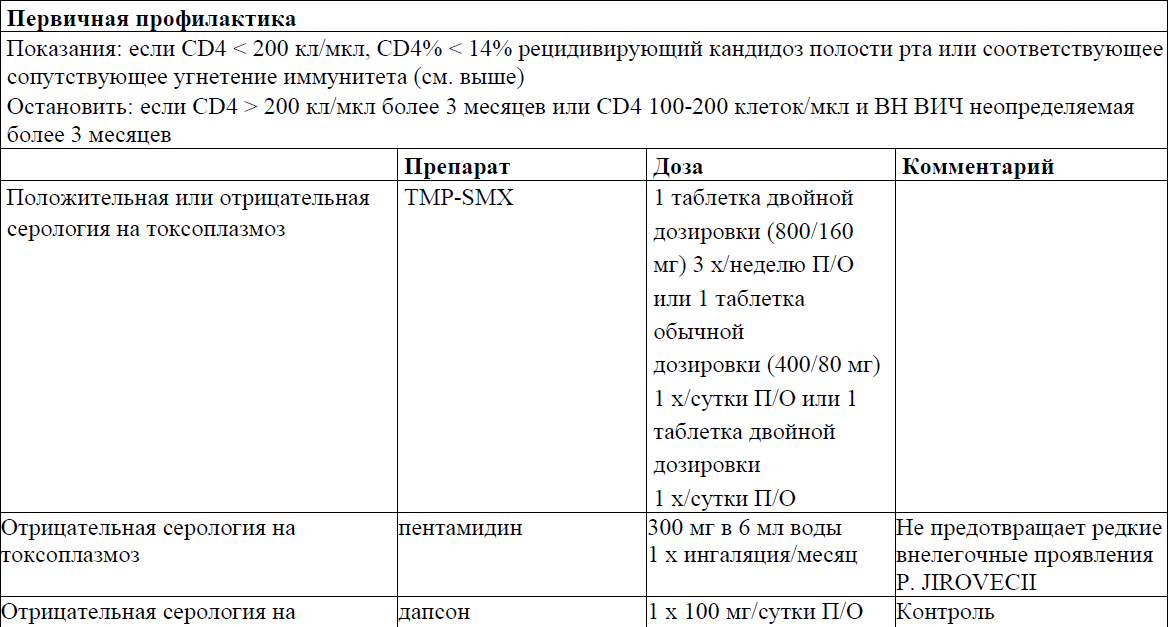
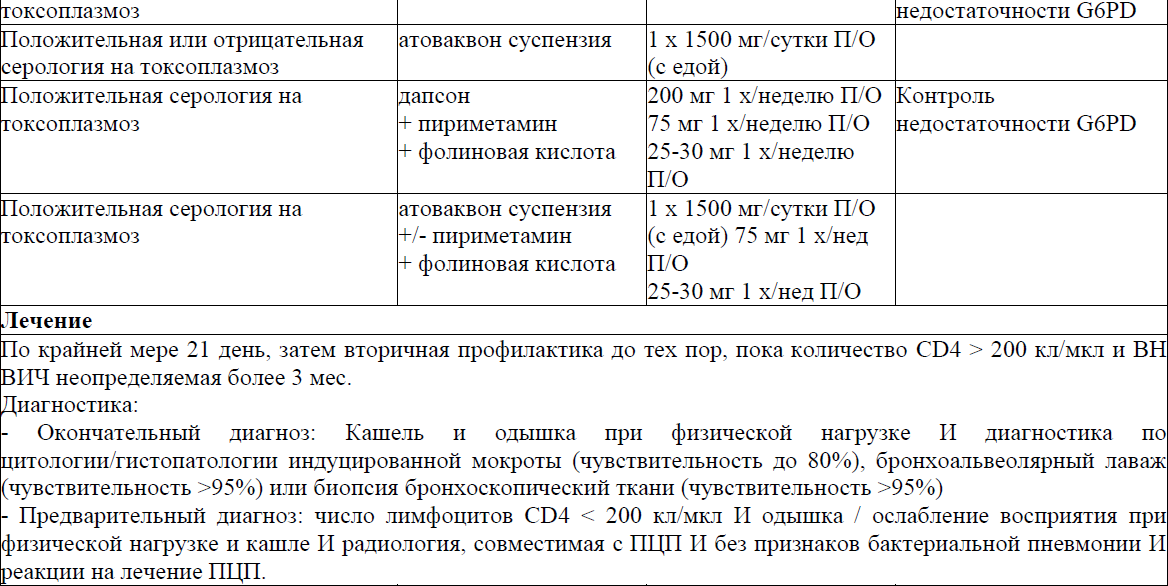




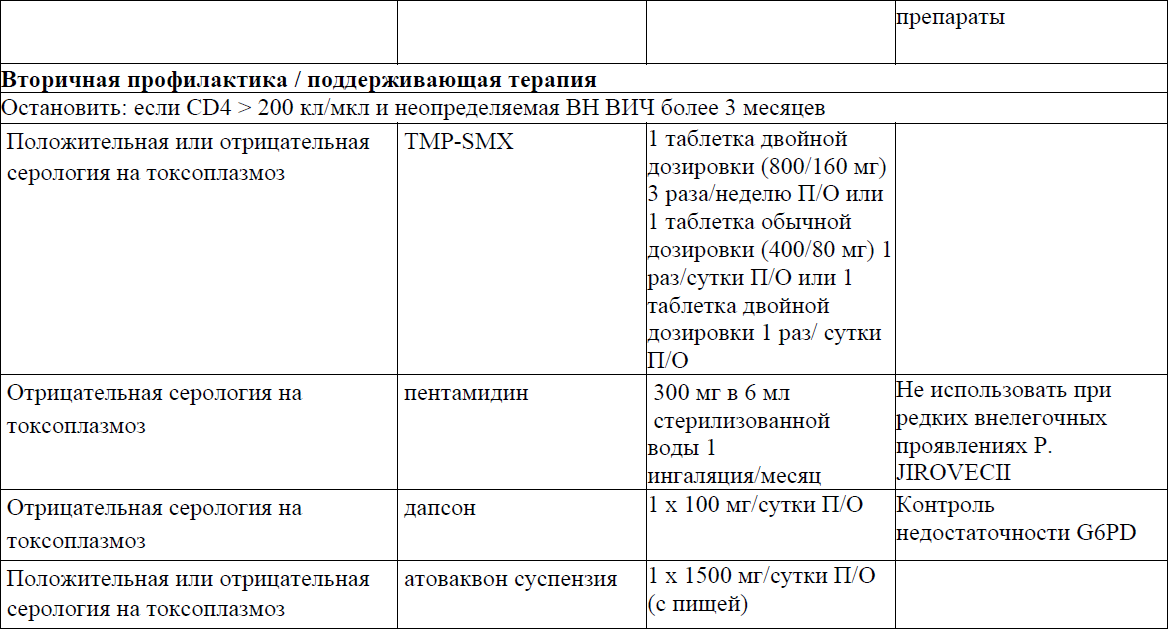

Токсоплазменный энцефалит




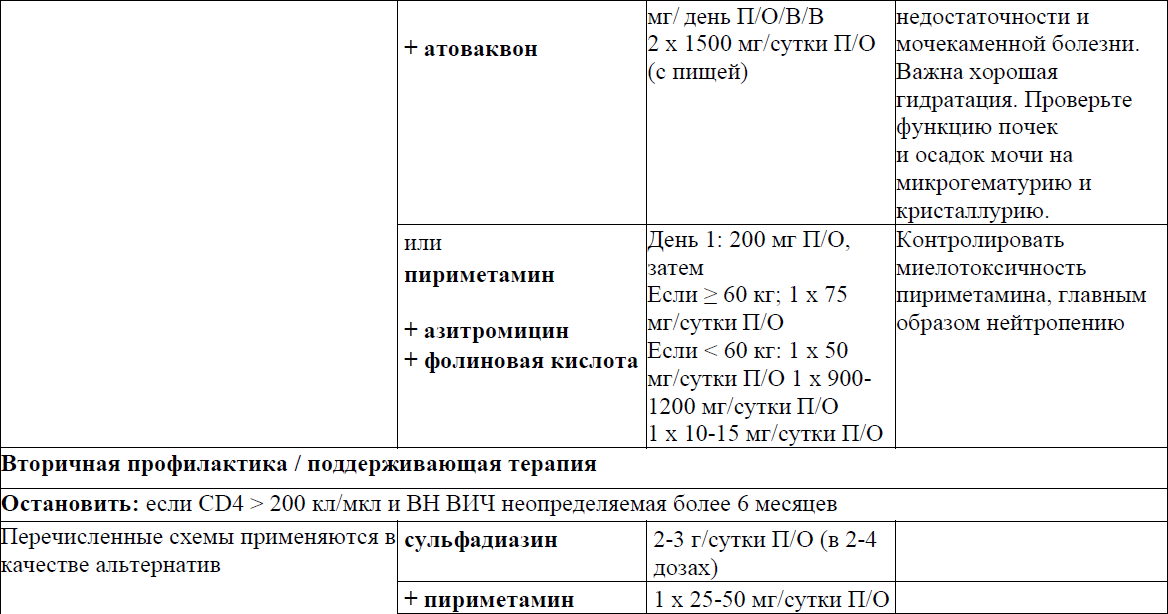

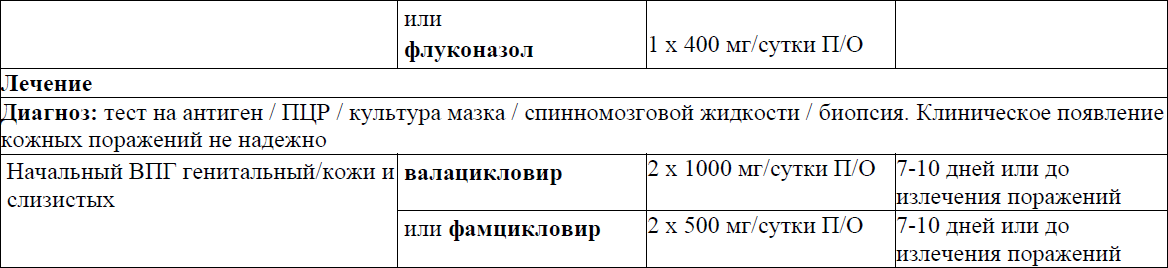
Криптококковый менингит







Гистоплазмоз (Histoplasma capsulatum)













Приложение 12








Приложение 14
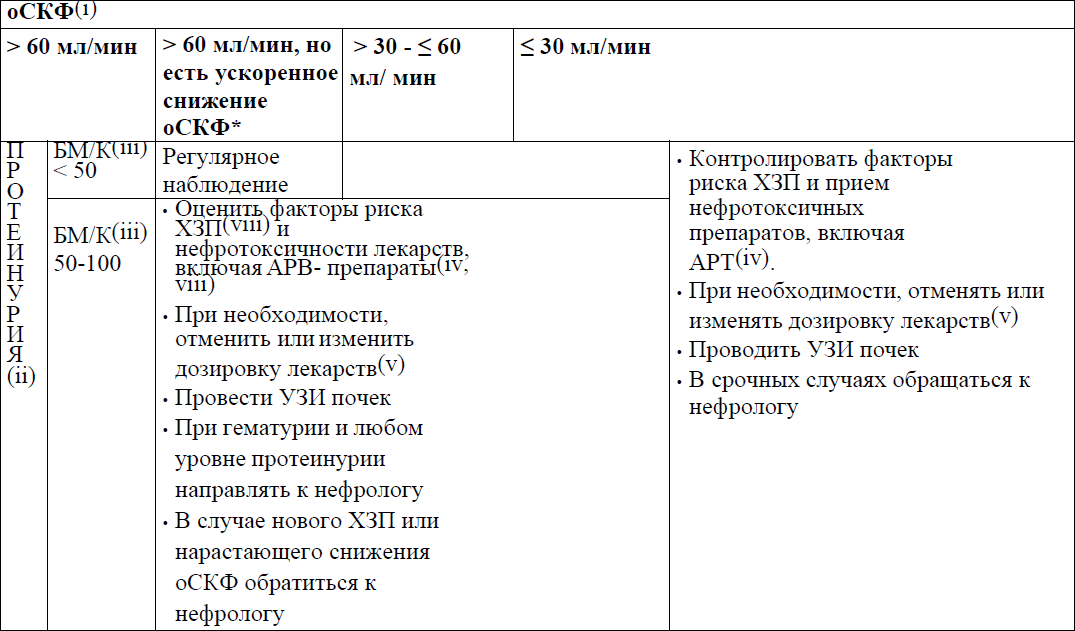
Лечение ВИЧ-ассоциированных заболеваний почек (VI)




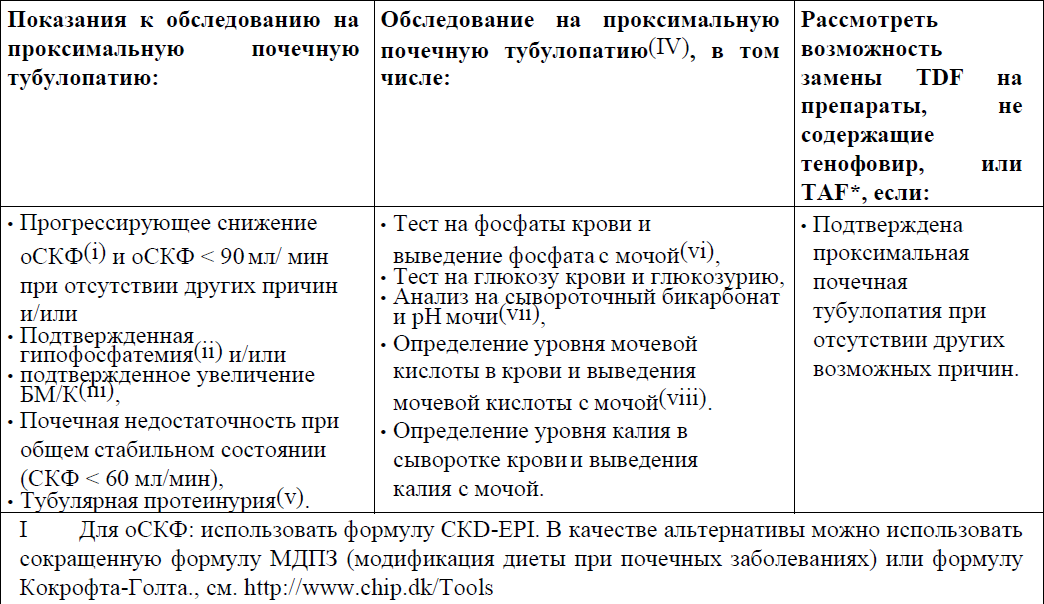
Показания и тесты на проксимальную почечную тубулопатию (ППТ)


Гиперлактатемия и лактатацидоз: диагностика, профилактика и лечение

Сексуальное и репродуктивное здоровье женщин и мужчин с ВИЧ - инфекцией
Скрининговые вопросы о сексуальном и репродуктивном здоровье, а также о состоянии половой функции должны задаваться каждый раз, когда ВИЧ- инфицированный пациент приходит на прием к врачу.
Передача ВИЧ половым путем

Репродуктивное здоровье
Советы для ВИЧ-дискордантных пар, желающих иметь детей.
Скрининг обоих партнеров на ИППП (и лечение, если потребуется) является обязательным.
Не существует единого способа, который бы полностью гарантировал предотвращение передачи ВИЧ; ниже приводится перечень избранных мер, по мере возрастания степени обеспечиваемой безопасности для ВИЧ-дискордантных пар, при условии отсутствия ИППП:
Нарушения половой функции
Обращаться к специалисту, по мере необходимости.






Депрессия: лечение


Приложение 18
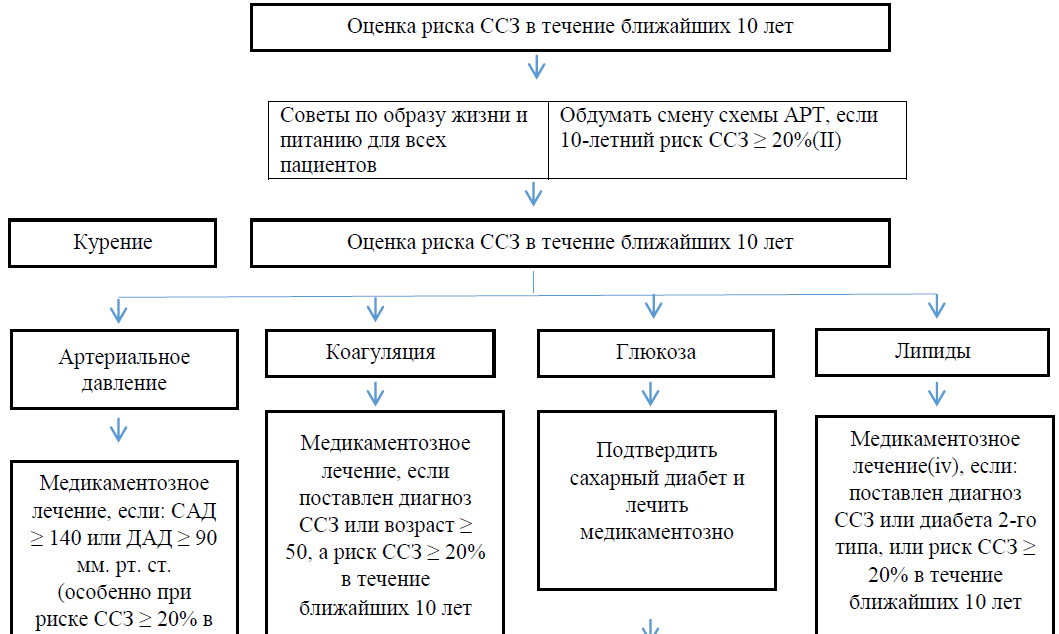
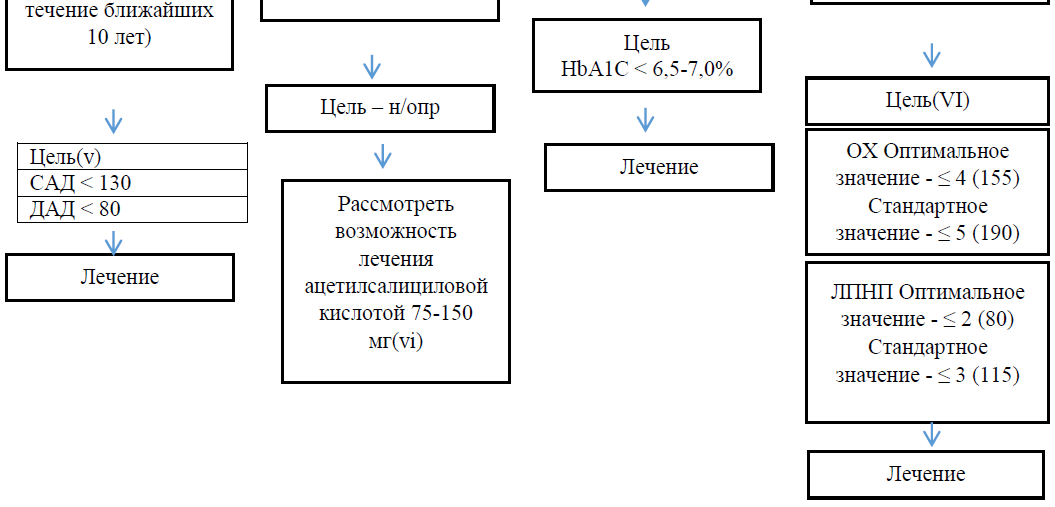
II. В число вариантов смены схемы АРТ входят следующие:
III. Для всех вышеприведенных изменяемых факторов риска, медикаментозное лечение показано только определенным подгруппам пациентов, для которых польза от лечения превышает возможный вред. Следует обратить внимание на то, что в выделенных целевых группах имеет место кумулятивный эффект от различных мероприятий. Снижение систолического давления крови на каждые 10 мм рт. ст., снижение общего холестерина на каждый 1 ммоль/л (39 мг/дл), применение ацетилсалициловой кислоты – каждый из этих факторов дает снижение риска ИБС на 20-25%; эффект имеет кумулятивный характер. Обсервационные исследования показывают, что отказ от курения дает снижение риска ИБС примерно на 50%, и это снижение складывается со снижениями, которые вызваны другими мероприятиями.
IV См. обсуждение медикаментозного лечения пациентов с более низким риском ССЗ на www.nhlbi.nih.gov/guidelines/cholesterol/atp3_rpt. htm
V Для пациентов с более высоким риском (например, с диабетом), в случаях, где это возможно, целью являются САД < 130 и ДАД < 80 мм рт.ст.
VI Целевые уровни предлагаются в качестве ориентира и не являются определяющими. Они выражены в ммоль/л, и при этом значение в мг/дл приводится в скобках. В случае, когда показатель ЛПНП не может быть рассчитан из-за высокого уровня триглицеридов, следует использовать целевой уровень холестерина не-ЛПВП (ОХ минус холестерин ЛПВП), который на 0,8 ммоль/л (30мг/ дл) выше, чем соответствующий целевой уровень холестерина ЛПНП. Целевые значения для триглицеридов не указаны, так как неизвестно, каково независимое влияние их уровня на риск ССЗ, и поэтому, чтобы решить, следует ли лечить это заболевание;
VII Данные, свидетельствующие об эффективности лечения пациентов без ССЗ в анамнезе (в т.ч. диабетиков), менее убедительны. В таких случаях, прежде чем назначить аспирин, следует надлежащим образом проверить артериальное давление.
Прикреплённые файлы
Внимание!
