Аудиологический скрининг новорожденных и детей раннего возраста
Аудиологический скрининг новорожденных и детей раннего возраста
 Версия: Клинические протоколы КР 2024 (Кыргызстан)
Версия: Клинические протоколы КР 2024 (Кыргызстан)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
АУДИОЛОГИЧЕСКИЙ СКРИНИНГ НОВОРОЖДЕННЫХ И ДЕТЕЙ РАННЕГО ВОЗРАСТА
для всех уровней системы здравоохранения КР.
Целевые пользователи
Клинический протокол по проведению аудиологического скрининга новорожденных и детей раннего возраста предназначено для семейных врачей, оториноларингологов, неонатологов, педиатров, организаторов здравоохранения, экспертов ФОМС Кыргызской Республики.
При поддержке проекта “Неонатальный аудиологический скрининг” тренерами НЦОМиД проведено обучение врачей и медсестер.
В дальнейшем к проведению аудиологического скрининга будут допущены медработники ОЗ, обученные на специализированных курсах КГМИПиПК, имеющие сертификат.
Целевые группы пациентов:
новорожденные и дети раннего возраста
Дата создания:
Клинический протокол разработан в 2024 г.
Планируемая дата обновления:
Проведение следующего пересмотра планируется в 2028 году или по мере появления новых ключевых доказательств.
Цель разработки клинического протокола:
улучшить раннее выявление и диагностику нарушения слуха у новорожденных и детей младшего возраста.
Задачи:
2. Выявить новорожденных с возможными нарушениями слуха на 3-4 сутки после рождения и направить этих детей в сурдологические кабинеты (центры, отделения) для дальнейшего углубленного обследования;
3. Внедрить учет обследованных пациентов, внесение данных в медицинскую документацию;
1 этап (скрининговый) – делится на 2 подэтапа:
1(а) этап - первичное обследование слуха проводится:
● в роддоме у всех новорожденных в возрасте 3-4 дней с помощью регистрации ВОАЭ и/или ОABR;
● или в организациях здравоохранения ПМСП (ЦСМ/ЦОВП), в где имеется аудиоскринер (приложение 1), если новорожденный выписан из роддома в возрасте до 3-х дней;
● если новорожденный находился в отделении интенсивной терапии, то проводится перед выпиской из стационара с помощью OABR, и вне зависимости от результата исследования должен быть направлен в сурдологический центр.
1(б)этап - повторное обследование слуха проводится младенцам/детям в возрасте до 1-1,5 месяца, в организациях здравоохранения ПМСП. Проведение аудиологического скрининга показано для:
● детям, которых не исследовали с помощью аудиологического скрининга в роддомах;
● детям, родившимся вне организаций здравоохранении родовспоможения.
Детям, прошедшим первый этап скрининга (отрицательные результаты скрининга), не имеющим факторов риска и не нуждающимся в наблюдении невропатолога и других специалистов, дальнейшее исследовании слуха в течение первого года жизни не проводится.
2 этап (диагностический) проводится в сурдологическом центре, у детей в возрасте до 3 месяцев, с помощью регистрации ВОАЭ+OABR, коротколатентных слуховых вызванных потенциалов (КСВП) и других методов. Данное исследование проводят специалисты сурдологи- оториноларингологи. Проведение 2-го этапа показано:
● детям, у которых отоакустическая эмиссия не была зарегистрирована на 1-ом этапе;
● детям, имеющим факторы риска по тугоухости.
Повторная автоматическая регистрация ОАЭ+OABR проводится ПМСП (отделениях, кабинетах), оснащенных соответствующей аппаратурой, на 4–6-й неделях жизни детям, у которых получен положительный результат в ходе регистрации ОАЭ в организации родовспоможения; детям, которые по состоянию здоровья или другим причинам не были обследованы в родовспоможения, а также детям, родившимся вне родовспоможения организации здравоохранения. Регистрацию осуществляют врачи-педиатры, оториноларингологи, неврологи или медицинские сестры, прошедшие специальное обучение (тематическое усовершенствование). Проведение повторного тестирования рекомендуется в условиях, аналогичных первичному тестированию.
Классификация
Виды нарушения слуха
Сенсоневральная тугоухость – нарушение слуха, вызванное преимущественно поражением рецепторов улитки (наружных и внутренних волосковых клеток), а у части пациентов также частичным поражением волокон слухового нерва. Наиболее частые причины сенсоневральной тугоухости у детей – наследственные нарушения слуха, гипоксия, высокий уровень билирубина, вирусные инфекции матери во время беременности, менингоэнцефалит, прием ототоксических препаратов и др. При этом расстройстве нарушается преобразование звуковых колебаний в электрические импульсы. Снижение слуха при сенсоневральной тугоухости может быть от I степени до глухоты.
Если в ухе имеются одновременно патология среднего (кондуктивная тугоухость) и внутреннего (сенсоневральная тугоухость) уха, то в этом случае говорят о смешенной тугоухости.
Слуховая нейропатия – в отличие от сенсоневральной тугоухости оно характеризуется сохранностью наружных волосковых клеток. Основная причина этого нарушения – нарушение синхронизации возбуждения в волокнах слухового нерва. При этом также могут быть повреждены внутренние волосковые клетки. Для этих пациентов характерны трудности восприятия речи, хотя снижение слуха, как правило, незначительное. Это нарушение чаще встречается у недоношенных детей. Кондуктивная и сенсоневральная тугоухость, слуховая нейропатия относятся к периферическим нарушениям слуха.
Центральные расстройства слуха. Эти расстройства обусловлены повреждением подкорковых, начиная с кохлеарных ядер, и корковых центров слуховой системы. При этом нарушаются процессы анализа акустических, в том числе и речевых сигналов – обнаружение, различение, узнавание, распознавание, запоминание звуковых сигналов. Дети с центральными расстройствами слуха ведут себя как слабослышащие, хотя имеют нормальные или незначительно повышенные пороги слуха. Эти нарушения особенно характерны для детей с патологией нервной системы, вызванной гипоксией и гипербилирубинемией.
Таблица 1. Слуховое восприятие в норме и при разной степени потери слуха (узнавание знакомых слов на слух на расстоянии).
Эпидемиология
Актуальность и обоснование
Развитие у ребенка способности понимать речь и говорить основано на его возможности слышать речь окружающих людей. Небольшое снижение слуха у ребенка может приводить к трудностям восприятия речи, нарушению формирования слуховых и речевых центров мозга. Поздняя диагностика нарушений слуха у детей приводит к речевым дефектам, к развитию глухонемоты, и, как следствие, к их, инвалидизации (Таварткиладзе Г.А. и соавт. 2006). Поэтому особую актуальность приобретает выработка четких программ обследования слухового анализатора у новорожденных детей и дальнейшая их реализация. Доказано, что при нарушениях слуха у детей наиболее эффективными являются программы помощи, начатые не позднее 6 месяцев жизни.
Аудиологический скрининг имеет важное значение для ребенка и его семьи: играет большую роль в речевом, интеллектуальном и нервно-психическом развитии, а также в финансовом и социальном аспектах; дает перспективы ранней реабилитации детей с нарушением слуха. Мировая практика показала, что выявление нарушений слуха у детей в возрасте до трех месяцев возможно только при проведении аудиологического скрининга у всех новорожденных.
По статистике ВОЗ известно, что на 1000 физиологических родов приходится 2-3 ребенок с выраженной степенью тугоухости. В Кыргызстане за последние 5 лет увеличилось количество детей с нарушениями слуха. По статическим данным с 2021-2023 гг. в 4 х родильных домах проведены аудио скрининг 29315 новорожденным из них 411 детей выявлено с разной степени нарушения слуха.
Факторы и группы риска
Факторы риска у новорожденных и детей раннего возраста по тугоухости и глухоте:
● Отягощенная наследственность по слуху,
● Наследственная синдромальная патология,
● Инфекционные и вирусные заболевания матери во время беременности,
● Токсикозы беременности,
● Тяжелая анте- и интранатальная гипоксия плода,
● Глубокая степень недоношенности,
● Переношенная беременность,
● Очень низкая и экстремально низкая масса тела при рождении,
● Врожденная патология челюстно-лицевого скелета,
● Внутричерепная родовая травма,
● Тяжелое гипоксически-ишемическое поражение ЦНС,
● Тяжелое гипоксически-геморрагическое поражение ЦНС,
● Гемолитическая болезнь новорожденного.
● Стойкая и/или выраженная гипербилирубинемия,
● Использование для лечения новорожденного ребенка лекарственных препаратов с потенциальным ототоксическим эффектом.
Диагностика
Методика обследования новорожденных и детей раннего возраста с использованием отоакустической эмиссии
Рисунок 1
Алгоритм проведения аудиологического скрининга новорожденных и детей раннего возраста
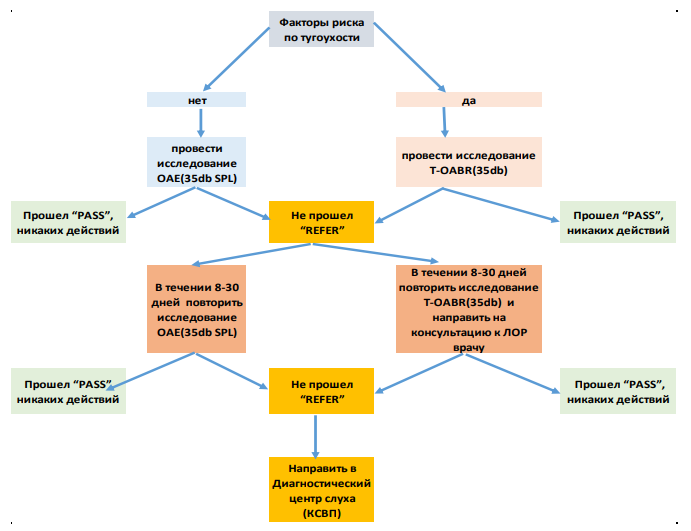
Описание проведения аудиологического тестирования
Проводится ведение учетно-отчетной документации или фиксирование данных в медицинской документации1 – регистрация факторов риска по тугоухости и глухоте: данные анамнеза матери, течения беременности и родов, показатели при рождении и в неонатальном периоде, проводимая терапия ребенку и т.д., результат регистрации ОАЭ. Результаты передаются в центр реабилитации слуха и сохраняются на электронных носителях. В случае, если OAE-тест даст несколько «REFER», в клинике должен последовать автоматический тест AABR. Регистрацию ОАЭ +ABR в организациях здравоохранения ПМСП проводят на 4–6-й неделях жизни:
Регистрацию ABR-тест проводят на 3–4-м месяцах жизни ребёнка в центрах реабилитации слуха городского (республиканского, областного) значения, сурдологических кабинетах, оснащенных соответствующей аппаратурой:
1 Приказ МЗ КР по утверждению истории новорожденных от 22.10.2020 г. №868
В клинической практике используют два типа ВОАЭ:
Протокол исследования должен также включать и проведение импедансометрии для уточнения функционального состояния среднего уха. В случае выявления выраженной сенсоневральной тугоухости (на основании проведения регистрации КСВП), для получения частотно- специфической характеристики порогов слышимости, возможно проведение регистрации стационарных слуховых потенциалов (ASSR-теста), обеспечивающих дополнительную информацию для раннего слухопротезирования.
Подготовка пациента к аудиологическому тестированию
● Очистите кожу в местах, где будут размещены электроды.
● Разместите электроды.
Размещение электродов для аудиологического тестирования: красный: сосцевидный отросток (мастоид), черный (●): щека (скула), белый (●): лоб. После установки электродов должны быть установлены электроакустические преобразователи (наушники или вставные телефоны). Важно: убедитесь, что наушники одеты правильно – красный цвет соответствует правой стороне, синий – левой и выберите “ABR”. Нажав на кнопку “Right” или “Left”, выберите ухо для тестирования. При этом автоматически начнется тестирование.
● Чтобы начать регистрацию ЗВОАЭ включите прибор, нажав кнопку «ОК». На экране появится информация о данном приборе и указание о состоянии аккумулятора. Если заряда аккумулятора достаточно, то затем автоматически появится следующий экран с основным меню (рис.1. Экран 1).
● Введите данные нового пациента (порядковый номер пациента или номер его истории болезни, фамилию, имя, дату рождения) (рис.1. Экран 2).
● Подберите подходящий по размеру вкладыш, наденьте его на зонд и плотно вставьте зонд с вкладышем в наружный слуховой проход. Обычно для новорожденных подходит наименьший из имеющихся вкладышей.
● Выберите тестируемое ухо при помощи кнопок «вверх-вниз» и нажмите «ОК» (рис.1. Экран 3).
После выбора тестируемого уха появится Экран 4 – проверка качества постановки зонда и калибровка подаваемого сигнала. Верхняя горизонтальная полоса показывает время калибровки, при превышении заданного времени калибровка прекращается с сообщением «Неудача». Возможно, зонд неплотно стоит в наружном слуховом проходе или ребенок беспокоится. Переставьте зонд (попробуйте использовать вкладыш большего размера), устраните источники шума, успокойте ребенка и затем начните калибровку заново. При хорошей постановке зонда автоматически начинается регистрация ЗВОАЭ.

Во время регистрации (рис.1. Экран 5) на экране показывается, сколько длится тестирование, уровень значимости, регистрируемой ЗВОАЭ, уровень шума. При высоком уровне шума или нестабильности расположения зонда во время тестирования загорается красная лампочка, расположенная ниже экрана. Удовлетворительные условия тестирования отмечаются мигающей зеленой лампочкой. Регистрация продолжается фиксированное время или заканчивается при достижении критерия соответствия ЗВОАЭ норме. • После окончания регистрации появляется сообщение о результате тестирования. При соответствии ЗВОАЭ критерию нормы появляются Экран 6 и Экран 7, с сообщением «PASS – прошел» и результатами тестирования. При отсутствии ЗВОАЭ или несоответствии ее норме появляется Экран 8, с сообщением «REFER - направлять» и результатами тестирования (рис.1). Результаты обследования могут быть распечатаны при условии наличия принтера или переданы и сохранены в компьютере. Для этого необходимо выйти в основное меню и выбрать соответствующую команду.
2. Зонд подсоединен к прибору для регистрации ОАЭ. Новорожденный должен быть неподвижным и спокойным; желательно, чтобы он спал; для успокоения ребенка может быть использована пустышка, однако в момент исследования необходимо вынуть пустышку изо рта ребенка, поскольку сосание вносит дополнительный шум и снижает вероятность прохождения теста. Грибовидный или конусовидный вкладыш соответствующего для полной обтурации слухового прохода размера, вводится по ходу наружного слухового прохода при лёгком оттягивании мочки уха ребёнка книзу и кзади.
3. Исследование проводится в тишине. Тестирование при использовании грибовидного вкладыша более эффективно; вкладыш должен быть введен в слуховой проход, а не расположен у его входа, оставляя проход открытым.
4. Согревание вкладышей также предотвращает беспокойство ребенка во время тестирования. Исследование проводится согласно инструкции от производителя предоставленного оборудования.
Обычно ABR является ответом на стимуляцию (щелчок, тональный сигнал, трель). ABR представляют собой сумму синхронизированной нейронной активности восходящего пути слухового нерва. Волны I и II – отклик слухового нерва, III-я волна – от кохлеарного ядра, волны IV и V – от латеральной петли и нижних бугров четверохолмия (ствол мозга), волны VI и VII из подкорковых областей. В связи с тем, что скорость бегущей волны в улитке является самой высокой в базальной области, вызванные щелчком ответы ABR отражают, главным образом, активность базальных (высокочастотных) областей улитки.
Волна V обладает самой высокой, а волна I – самой низкой амплитудой. С уменьшением уровня стимулов амплитуда волны уменьшается, а задержка (латентность) волны увеличивается. Кроме того, КСВП используются для неонатального скрининга слуха, когда задается определенный уровень скринингового стимула (например, 35 дБ). Кондуктивные и нейросенсорные потери слуха имеют разную амплитуду волны и латентный период.
Особенно информативны уровень порога возникновения и латентность V волны. Межпиковая задержка (IPL) между I и V волной представляет собой время передачи нейронов между улиткой и стволом мозга. Поэтому IPL используется для оценки ретрокохлеарной патологии (восьмого нерва и поражений низких отделов ствола мозга). Чувствительность ABR на частотах ниже 1000 Гц является довольно низкой из-за плохой синхронности активности нейронов в апикальной области улитки. Низкочастотная стимуляция при высоких уровнях стимулов будет стимулировать 41 базальную область улитки. Таким образом, оценка функциональности низкочастотных областей возможна только при низких уровнях стимула. При использовании низкочастотной стимуляции и высоком уровне стимулов также стимулируются базальные области улитки.
Факторы, влияющие на результаты скрининга по ОАЭ и OABR
1. количество накопленных ответов;
2. адекватность стимула;
3. повторяемость результатов;
5. стабильность зонда, плохого контакта зонда со стенкой наружного слухового прохода;
6. состояние ребенка;
7. наличие послеродовых масс в наружном слуховом проходе, отрицательного давления в барабанной полости, наличия околоплодных вод в ней;
8. сроки, в которые проводится тестирование (исследования раньше 3 суток жизни ребёнка);
9. программное обеспечение для анализа ОАЭ+OABR;
10. наличия внешнего шума во время исследования;
Аудиологический скрининг в отделениях патологии новорожденных
При отсутствии необходимого оборудования для проведения КСВП или стационарных КСВП аудиологический скрининг новорожденных проводится с использованием регистрации ВОАЭ.
Возможные осложнения при использовании медицинской технологии и способы их устранения.
Осложнений при использовании медицинской технологии не отмечено.
Если у ребенка не зарегистрирована ОАЭ+OABR. Необходимо вынуть зонд, проверить чистоту вкладыша, отсутствие загрязнения отверстий зонда – микрофона и телефона. Если вкладыш или зонд загрязнился, надо их аккуратно почистить. Желательно осмотреть ухо ребенка (врач в поликлинике делает это с помощью отоскопа) и аккуратно почистить ухо ребенка. Перед повторным тестированием ребенка вы должны выполнить «автотест» датчика / устройства, вставив наконечник датчика и датчик в тестовую полость и запустив самотестирование. Затем следует повторить регистрацию, убедившись, что ребенок находится в спокойном состоянии (лучшее время после кормления), нет окружающих шумов и правильно установлен зонд.
Для обработки прибора нельзя использовать следующие средства:
• изопропил, 70%;
• формальдегид;
• дихлорометаксиленол, 5–10%.
Для обработки прибора можно использовать средства, содержащие:
• перекись водорода, 3%, 30%;
• перуксусная кислота, 0,5–5%;
• гипохлорит натрия, 1–10%;
• глютаральдегид, 2–5%;
• ортофталальдегид (OPA), 0,5–2%;
• хлоргексидинглюконат, 2–4%.
Питание и калибровка прибора. Прибор для регистрации ОАЭ+OABR должен ежегодно проходить проверку и калибровку у специально обученного техника НЦОМиД.
Исследование могут проводить: врач-неонатолог, врач-педиатр, врач-оториноларинголог, аудиолог, медицинская сестра.
Второй этап скрининга проводят в центрах реабилитации слуха (сурдологических центрах, кабинетах) детям, не прошедшим первый этап (в т.ч. повторное тестированные), а также детям из группы риска. Исследование проводит врач сурдолог-оториноларинголог.
- 1 этап скрининг новорожденных проводится в организациях родовспоможения и/или в ЦСМ/ЦОВП для всех новорожденных в сроки до 1 месяца после рождения;
- 2 этап скрининга (если результат был отрицательный на 1 этапе) скрининг проводится в центрах реабилитации слуха (сурдологических центрах или ЦОВП, кабинетах);
- 3 этап диагностика (если результат отрицательный на 2 этапе) – врач-сурдолог (сурдологический кабинет/центр), показано углубленное аудиологическое обследование, постановка на учет, слухопротезирование (в специализированных центрах) или кохлеарная имплантация (НЦОМиД).
Информация
Источники и литература
Информация
Адреса для переписки с рабочей группой:
Кыргызстан, г. Бишкек, ул. Ахунбаева, 190
Национальный центр охраны материнства и детства при МЗ КР,
Отделение оториноларингологии
Тел: +996 (312) 49-10-54;
Бейшенова М.У. тел: +996(554)001021
e-mail: chishiko2@gmail.com
Врач-сурдолог Жумабаева Ш.А.
Список сокращений
НЦОМиД Национальный Центр Охраны Материнства и Детства
ТЕ-ОАЭ регистрации отоакустической эмиссии
O-ABR Отоакустика биопотенциала ствола головного мозга
КСВП Коротколатентные слуховые вызванные потенциалы
ВВК внутренние волосковые клетки
дБ децибел
ASSR-тест регистрации стационарных слуховых потенциалов
ВОЗ Всемирная организация здравоохранения
ABR-тест Auditory Brainstem Response
ОАЭ Отоакустическая эмиссия
ВОАЭ Вызванная отоакустическая эмиссия
ПМСП Первичная медико-санитарная помощь
ЦСМ Центр семейной медицины
ЦОВП Центр общей врачебной практики
ОЗ Организация здравоохранения5
Термины и определения
Тугоухость – стойкое ослабление слуха, при котором нарушается восприятие звуков окружающего мира, и речевая коммуникация
Аудиоскрининг – процедура, направленная на обследование слуха у новорожденных и детей до 3 месяцев с целью выявления нарушений слуха, и направление таких детей на дальнейшее диагностическое обследование для определения степени тугоухости и уровня поражения слуха.
В приборах для аудиологического скрининга автоматически при прохождении ребенком теста на экране высвечивается ответ, а именно, появляется слово «PASS» («прошел») либо «REFER» («не прошел», сомнительный результат).
PASS (перевод с английского «пройти») – значение “Прошел скрининг”. Если ребенок «Прошел» исследование, то аудиологический скрининг для него завершен.
Таблица 2. Размещение по ОЗ аппаратов для проведения аудиологического скрининга
Первый этап
1. Стол пеленальный –– 1 шт.
2. Аспиратор для отсоса слизи у новорожденных (по необходимости) –– 1 шт.
3. Прибор для скринингового исследования ОАЭ+AABR –– 1 шт.
4. Расходные материалы (одноразовые внутриушные вкладыши, электроды, салфетки, абразивная паста, электродный гель).
5. Ноутбук / ПК для отслеживания базы данных
Для регистрации, задержанной вызванной отоакустической эмиссии (ЗВОАЭ) возможно использование скрининговых портативных приборов.
1. Стол пеленальный (детская кушетка) –– 1 шт.
2. Аспиратор для отсоса слизи у новорожденных –– 1 шт.
3. Отоскоп (или лобный рефлектор с набором ушных воронок) –– 1 комплект
4. Прибор для регистрации слуховых потенциалов мозга и ОАЭ (диагностический ABR) –– 1 комплект.
5. Импедансотметр –– 1 комплект.
6. Расходные материалы (одноразовые внутриушные вкладыши, электроды, абразивная паста, электродный гель).
7. Ноутбук / ПК для отслеживания базы данных
Регистрацию слуховых вызванных потенциалов можно проводить на типовой аппаратуре. Для проведения акустической импедансометрии используют акустические импедансометры.
Прикреплённые файлы
Внимание!
