Анестезиологическое пособие и инфузионно-трансфузионная терапия при акушерских кровотечениях
Недавние исследования показали, что 0,9% раствор натрия хлорида может увеличить ацидоз и повреждение почек у критических пациентов. Сбалансированные растворы кристаллоидов содержат физиологические или почти физиологические концентрации электролитов.
Проводится по общим принципам послеоперационной реабилитации или реабилитации после критических состояний в зависимости от нозологии и вида оперативного вмешательства.
все случаи послеродовых кровотечений ведутся в условиях стационара.
* Коагулопатии могут развиваться быстро, и повторное тестирование (например, каж-дые 30 минут) во время продолжающегося кровотечения и наблюдение за тенденциями более полезны, чем одиночные измерения.
Анестезиологическое пособие и инфузионно-трансфузионная терапия при акушерских кровотечениях
 Версия: Клинические протоколы 2020-2023 (Узбекистан)
Версия: Клинические протоколы 2020-2023 (Узбекистан)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
«АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ И ИНФУЗИОННО-ТРАНСФУЗИОННАЯ ТЕРАПИЯ ПРИ АКУШЕРСКИХ КРОВОТЕЧЕНИЯХ»
Клиническая проблема Послеродовые кровотечения
Название документа Национальный клинический протокол «Анестезиологическое пособие и инфузионно-трансфузионная терапия при акушерских кровотечениях».
Этапы оказания помощи Учреждения системы родовспоможения республики Узбекистан (стационары).
Дата создания 1.03.2021
Планируемая дата обновления 2024 г. или по мере появления новых ключевых доказательств. Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах
Введение
Если в практической деятельности принимается решение отойти от рекомендаций данного протокола, то врачи-клиницисты должны задокументировать в истории болезни пациента следующие данные:
Рекомендации не охватывают все элементы клинической практики, это означает, что врачи должны обсуждать с пациентами индивидуальную тактику ведения, принимая во внимание потребности пациента, придерживаясь принципа уважительного конфиденциального общения. Это включает:
Цель протокола:
Категории пациентов: беременные, роженицы и родильницы с акушерскими кровотечениями.
Целевая группа протокола:

ДВС-синдром – приобретённая, вторичная острая патология гемостаза, сопутствует только критическим состояниям и относится к коагулопатиям потребления (coagulopathy consumрtive), при которых потребляются компоненты свертывающей и, что самое важное с точки зрения исхода заболевания – противосвертывающей системы крови. Клинически ДВС-синдром может сопровождаться как кровотечением, так и тромбозами в зоне микроциркуляции с формированием полиорганной недостаточности. Исходя из современного понимания этиологии и патогенеза ДВС-синдром не может быть «хроническим» и этот термин не должен использоваться (отсутствует в МКБ-10).
Классификация
Оценка объема и степени тяжести кровопотери.

Визуальное определение кровопотери недооценивает реальную кровопотерю в среднем на 30%, ошибка увеличивается с возрастанием объема кровопотери, поэтому следует ориентироваться на клинические симптомы и состояние пациентки.


При физиологической беременности, ОЦК в 3-м триместре увеличиваетсяна45% и составляет от 85 до 100 мл/кг. При проведении лечебных мероприятий необходима суммарная оценка объема кровопотери с учетом массы тела пациентки на всех этапах оказания медицинской помощи (табл. 8). В тоже время необходимо помнить о том, что во время беременности пульс и АД обычно поддерживаются в пределах нормы до тех пор, пока кровопотеря не превысит 1000 мл. Падение систолического АД до 80 мм.рт.ст. и ниже в сочетании с тахикардией, тахипное и изменением психического состояния, обычно указывает на ПРК более 1500 мл.
Таблица 1. Оценка степени тяжести кровопотери по шкале Advanced Trauma Life Support (ATLS) Американского колледжа хирургов (American College of Surgeons).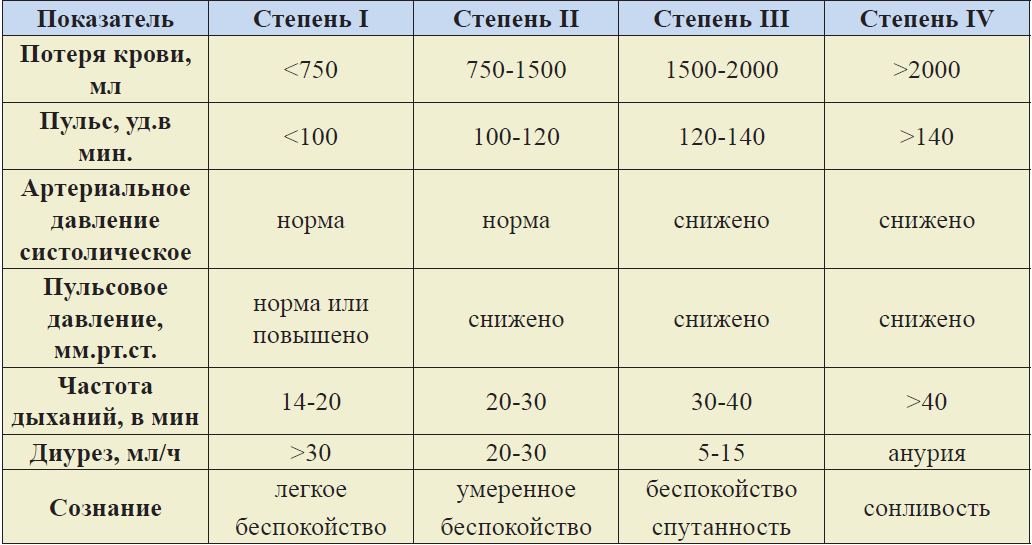
Таблица 2. Предполагаемый объем кровопотери в зависимости от массы тела*.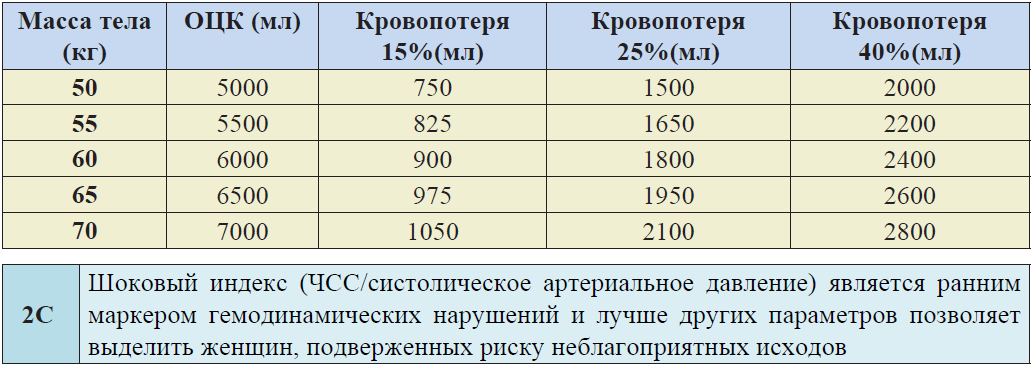
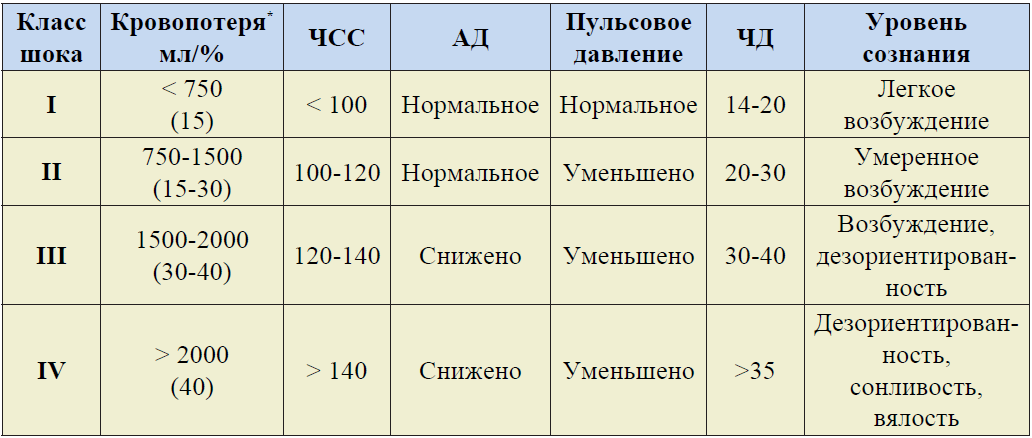
Таблица 3. Классификация геморрагического шока.
В диагностике синдрома ДВС необходимо примененять простые и практичные гемостазиологические тесты, доступные круглосуточно большинству больничных лабораторий.
Согласно рекомендациям Международного общества по тромбозам и гемостазу выделяют две стадии ДВС-синдрома:
1. Явный ДВС-синдром (клинический) – острое и критическое состояние, возникающее чаще на фоне массивного кровотечения, эмболии околоплодных вод. Характерно наличие генерализованного или локального тромбогеморрагического синдрома с развитием полиорганной недостаточности.
2. Неявный ДВС-синдром (лабораторный) – развивается и существует длительное время. Основные причины неявного ДВС-синдрома – септические состояния, преэклампсия, мёртвый плод, соматические заболевания.
Различают 2 клинико-лабораторных варианта неявного ДВС-синдрома:
1. Фибринолиз-доминирующий ДВС – характерно формирование патологически рыхлого сгустка и преобладание активации фибринолиза над активацией коагуляции, что соответствует геморрагическому варианту дисфункции системы гемостаза. При этом, клинических проявлений нет, полиорганная недостаточность может отсутствовать;
2. Коагуляция-доминирующий ДВС – характерно формирование плотного, длительное время существующего сгустка и преобладание активации коагуляции над активацией фибринолиза, что соответствует тромботическому варианту дисфункции системы гемостаза. При этом, клинических проявлений может нет, полиорганная недостаточность может отсутствовать.
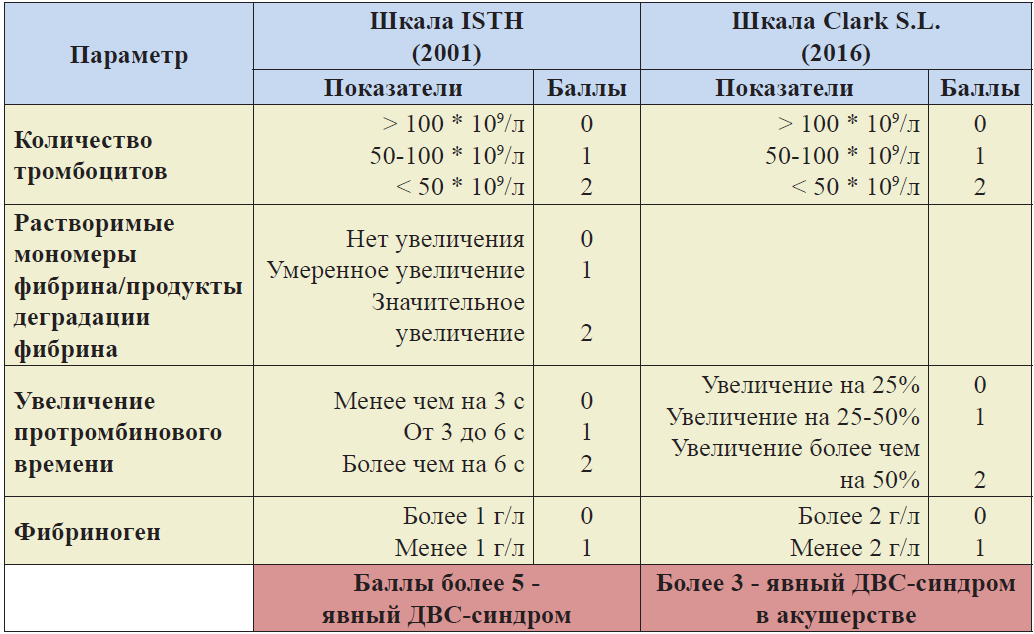
Рисунок 1. Интегральная классификация ДВС-синдрома.
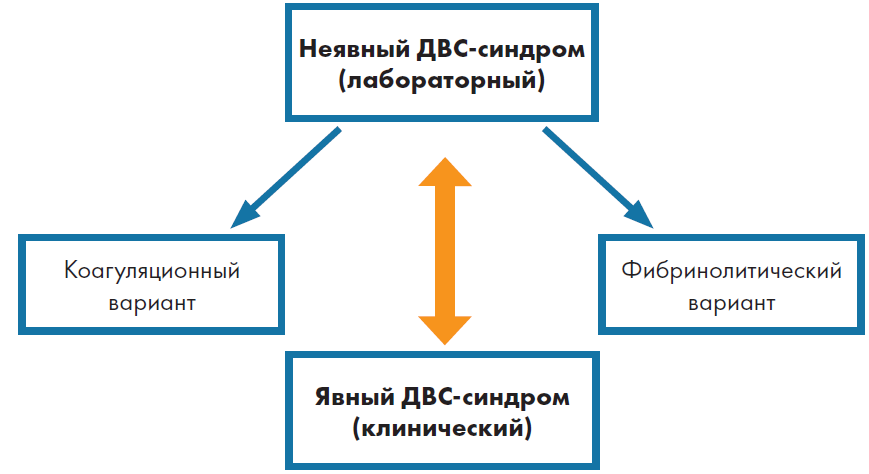
Диагностика
Диагностика массивной кровопотери.

Количество лактата, произведенного в ходе анаэробного гликолиза клетками, является косвенным маркером недостатка кислорода, гипоперфузии тканей и тяжести шока. Точно так же показатели дефицита оснований, полученные на основании анализа газов артериальной крови, дают косвенную оценку глобального ацидоза тканей из-за ухудшения перфузии. Доказана польза повторных измерений уровня лактата для прогнозирования выживания пациентов при шоке. Пациенты, у которых уровень лактата возвращается к нормальному диапазону (≤2 ммоль/л) в пределах 24 часов, имеют высокую вероятность выживания. Выживаемость снижается до 77%, если нормализация происходит в пределах 48 часов, и до 13% — у пациентов, у которых уровень лактата сохраняется выше 2 ммоль/л более 48 часов. Продолжительность периода нормализации уровня лактата связано с развитием посттравматической ПОН.

Лечение
Действия при массивной акушерской кровопотере.

Высокие дозы транексамовой кислоты при кровопотере > 1000 мл:


Таблица 5. Тактика в зависимости от величины кровопотери в акушерстве.
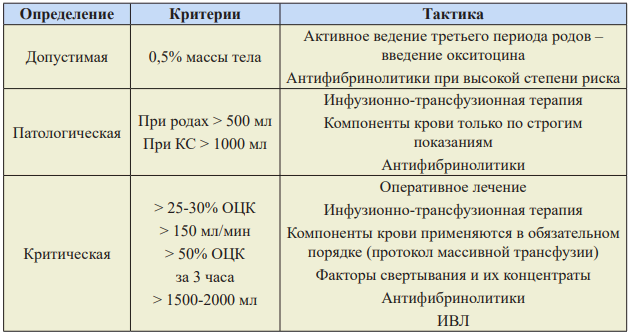

Инфузионная терапия плазмозаменителями с максимальной скоростью проводится для устранения гиповолемии на пике шока в объеме 30-40 мл/кг. Дальнейшая инфузия плазмозаменителей в прежнем темпе, при отсутствии компонентов крови, должна проводиться только при мониторинге параметров гемодинамики, поскольку может привести к дилюционной коагулопатии и перегрузке жидкостью.


Таблица 6. Характеристика некоторых кристаллоидных растворов для инфузионной терапии.
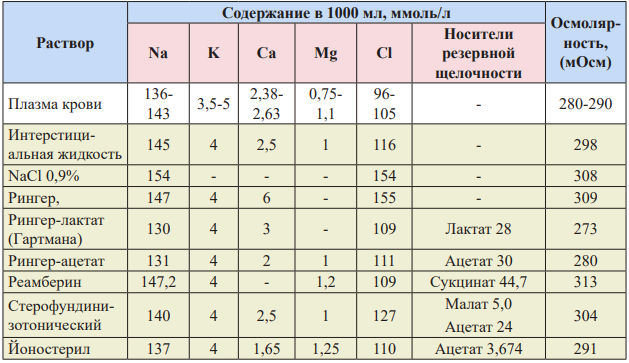
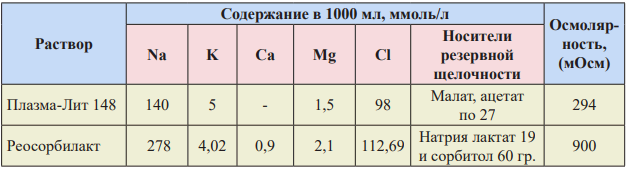
Таблица 7. Характеристика синтетических коллоидов.
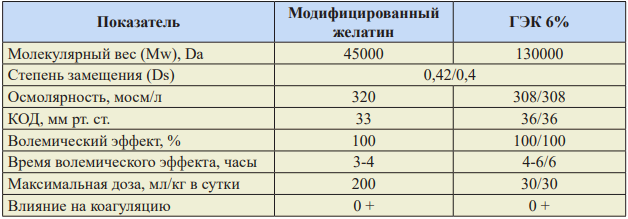

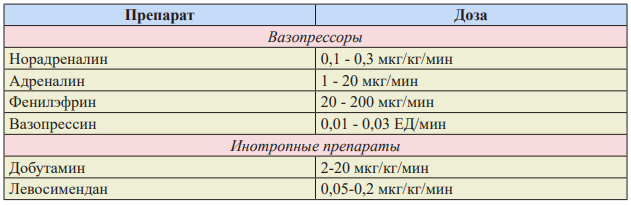
При отсутствии эффекта стабилизации гемодинамики (систолическое АД более 90 мм рт.ст., САД более 65 мм рт. ст.) от введения 30 мл/кг плазмозаменителей в течение 1 часа начать введение вазопрессоров (табл. 8) и инотропных препаратов при низком СИ. Вазопрессоры должны быть применены немедленно при декомпенсированном геморрагическом шоке и необходимости экстренной операции в условиях общей анестезии и ИВЛ. Норадреналин в настоящее время рекомендуется в качестве препарата выбора из вазопрессоров.
Талица 8. Дозы вазопрессоров и инотропных препаратов.

Введение донорских эритроцитов производится не позднее чем через 40 минут, при наличии показаний и после проведения проб на индивидуальную совместимость.


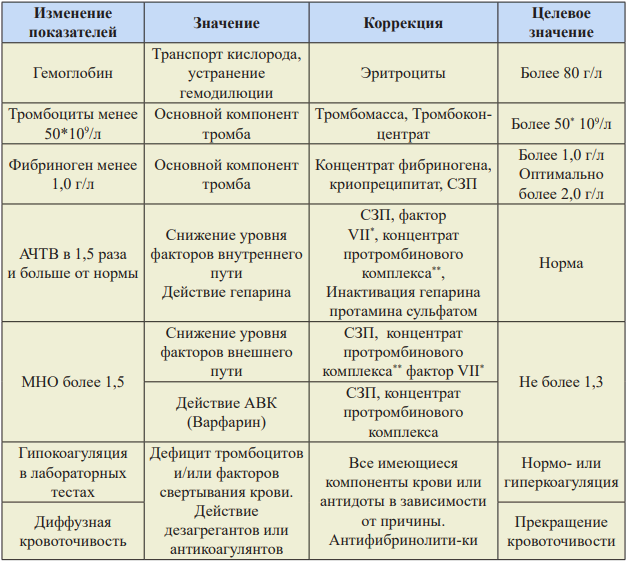
Таблица 9. Тактика лечения коагулопатии и ДВС-синдрома.
Мероприятия в постгеморрагическом периоде.
1. Малообъемная инфузионная терапия с применением сбалансированных полиэлектролитных гиперосмолярных растворов;

Медицинская реабилитация
Медицинская реабилитация:
Информация
Источники и литература
Информация
Адрес для переписки г. Ташкент, ул. Мирзо-Улугбекский район, ул. Мирзо-Улугбека, 132 а. Тел.: 71 263 78 30, 71 263 84 83 E-mail: obs-gyn@mail.ru
Руководители рабочей группы
Ответственные исполнители
Султанов С.Н., д.м.н., профессор РПЦ
Джаббарова Ю.К., д.м.н., профессор РПЦ
Алиева Д.А., д.м.н., профессор РСНПМЦАГ
Ким Ё.Д., д.м.н., профессор РСНПМЦАГ, анестезиолог-реаниматолог
Ядгарова К.Т., к.м.н., начальник отдела разработки медицинских стандартов и протоколов Национальная палата инновационного здравоохранения Республики Узбекистан.
Техническая поддержка
Внешняя экспертная оценка (при поддержке представительства ВОЗ в Узбекистане):
Клинический протокол рассмотрен и утвержден Ученым Советом Республиканского Специализированного Научно-Практического Медицинского Центра Акушерства и Гинекологии» «_25 _»___февраля___2021 г., протокол №__2__
Критерии оценки качества медицинской помощи при массивных акушерских кровотечениях.
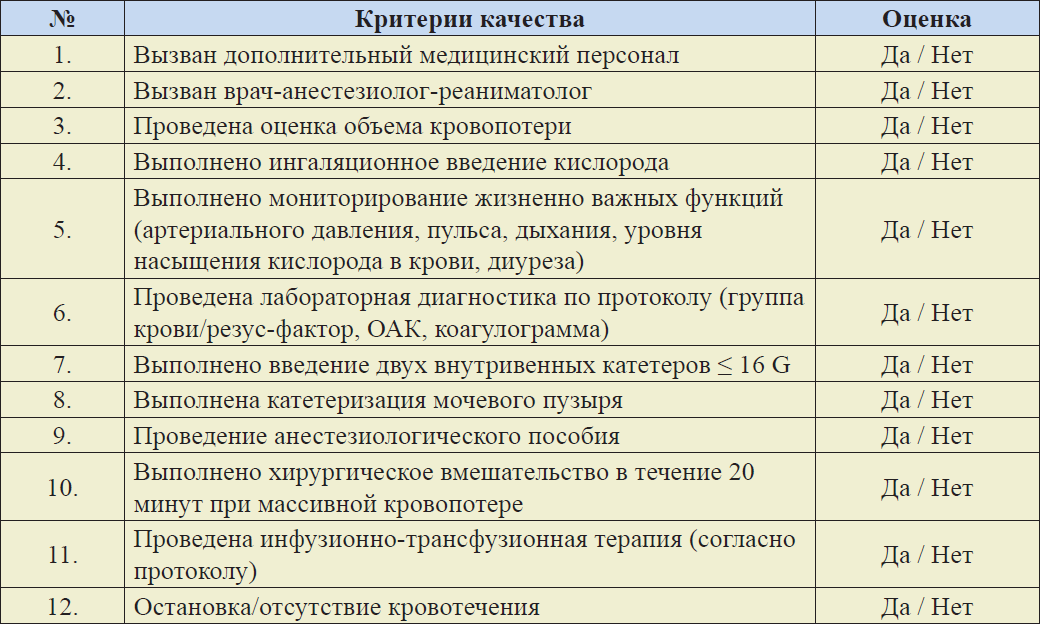

Приложение 1.
Методология разработки протокола.
В рекомендациях данного клинического протокола все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.

Шкала оценки уровней убедительности рекомендаций (УУР) для диагностических вмешательств:

Возможные комбинации УДД и УУР для диагностических вмешательств:

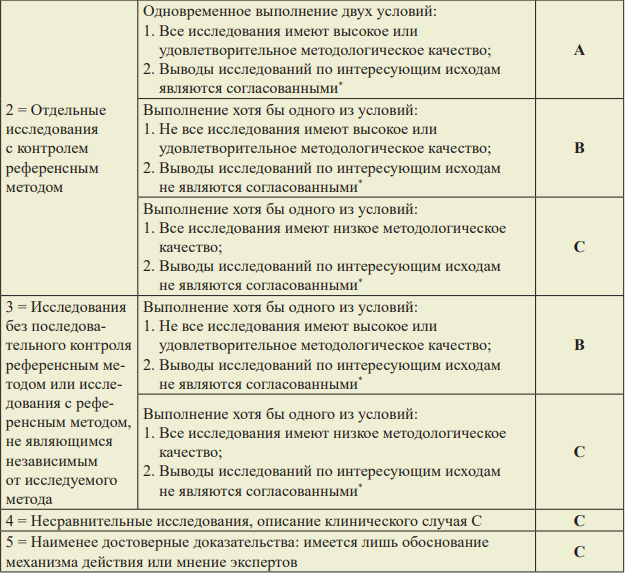
* Если оценивается одно КИ, то данное условие не учитывается.
Шкала оценки уровней достоверности доказательств (УДД) для лечебных и профилактических вмешательств:

Шкала оценки уровней убедительности рекомендаций (УУР) для лечебных и профилактических вмешательств:

Возможные комбинации УДД и УУР для лечебных и профилактических вмешательств:
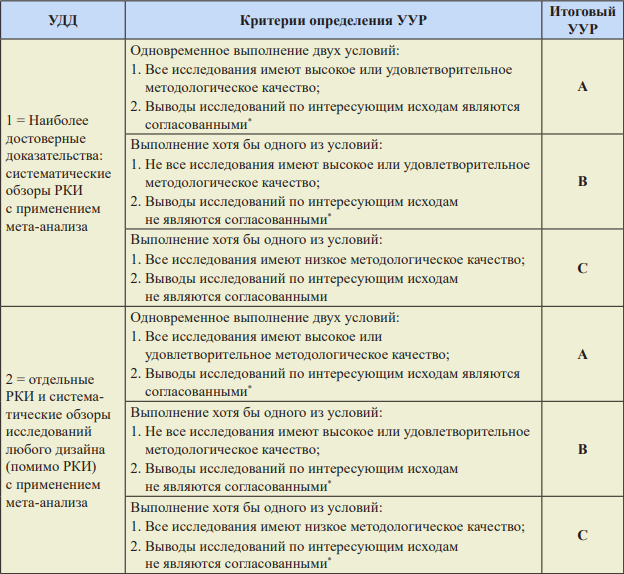

* Если оценивается одно КИ, то данное условие не учитывается.
Приложение 2.
Принципы инфузионно-трансфузионной терапии при тяжелой и массивной акушерской кровопотере.
Протокол ведения ПРК в зависимости от объема кровопотери.

* Как можно скорее приступайте к переливанию эритроцитарной массы, если в этом есть клиническая необходимость. Совместимую кровь для замены эритроцитов при необходимости следует перелить как можно скорее. Клиническая картина должна быть основным фактором, определяющим потребность в переливании крови, и не следует без необходимости тратить время на ожидание результатов лабораторных исследований
Инфузионная терапия при ПРК.
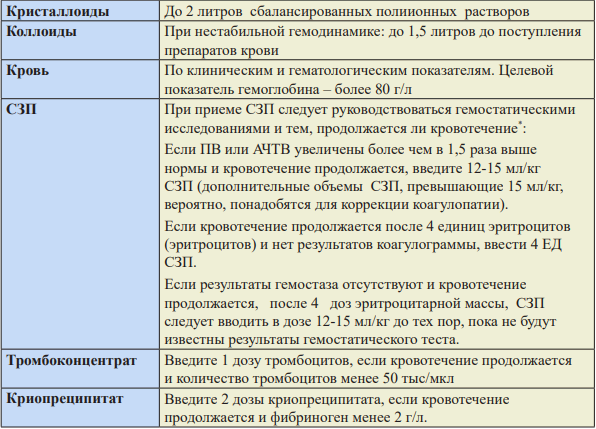
● Показания к переливанию крови:
Объём инфузионно-трансфузионной терапии при акушерских кровотечениях.
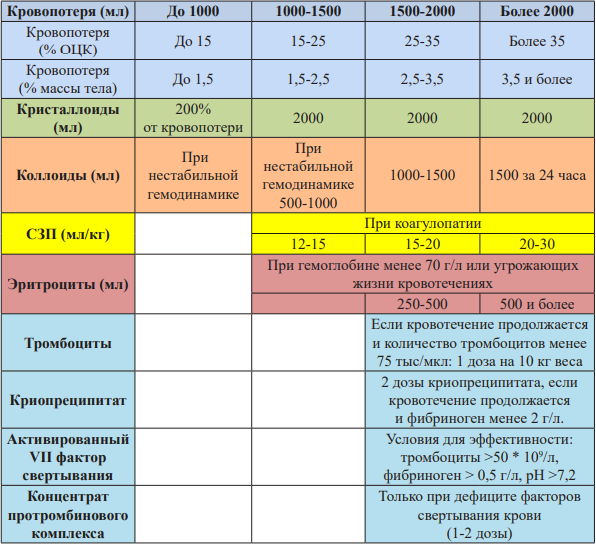
Основные терапевтические цели лечения тяжелых и массивных ПРК:
1. Гемоглобин более 80 г/л
2. Количество тромбоцитов более 50 тыс/мкл
3. Протромбиновое время (ПВ) менее чем в 1,5 раза выше нормы
4. Активированное частичное тромбопластиновое время (АЧТВ) менее чем в 1,5 раза выше нормы
5. Фибриноген более 2 г / л.
Приложение 3.
Информированное добровольное согласие на медицинское вмешательство
Медицинское вмешательство – выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций.

2. В доступной для меня форме мне разъяснены возможные методы и варианты предстоящих медицинских вмешательств, их последствия, необходимость, цель и ожидаемые результаты предстоящего обследования, диагностики и/или лечения, в том числе вероятность развития осложнений, а также последствия отказа от медицинского вмешательства.
3. Я проинформирован, что точно предсказать результат и исход медицинского вмешательства невозможно. Я понимаю, что любое лечение или операция сопряжены с риском для жизни и могут привести к временной или постоянной, частичной или полной нетрудоспособности. Никакие гарантии относительно результатов медицинского вмешательства не предоставляются.
4. Я понимаю, что в процессе диагностических, лечебных и иных вариантов медицинских вмешательств могут возникнуть непредвиденные экстренные обстоятельства и осложнения, при которых я буду не в состоянии дать согласие на проведение необходимых экстренных действий (повторных операций или процедур). В таких ситуациях ход медицинского вмешательства может быть изменен врачами по их усмотрению.
5. Я знаю, что в целях максимальной эффективности предстоящего медицинского вмешательства я обязан поставить врача в известность о всех проблемах, связанных с моим здоровьем, наследственностью, в том числе об аллергических проявлениях, индивидуальной непереносимости лекарственных препаратов и продуктов питания, а также о курении табака, употреблении алкоголя, наркотических или токсических препаратов.
6. Я понимаю, что при проведении хирургического вмешательства возможна потеря крови и может возникнуть необходимость в переливании донорской крови или ее компонентов, на что я даю добровольное согласие. Я получил разъяснения от лечащего врача о цели переливания крови или ее компонентов, необходимости переливания, характере 74 и особенностях процедуры, возможных последствиях, в случае развития которых я согласен на проведение всех нужных лечебных мероприятий. Я извещен о вероятном течении заболевания при отказе от переливания крови и ее компонентов.
7. Я согласен на запись моего лечебно-диагностического процесса на любые информационные носители, с использованием любых технических средств, а также на взятие у меня в диагностических и лечебных целях образцов биологических материалов, в том числе клеток, тканей, биологических жидкостей.
8. Мне разъяснено, что я имею право отказаться от одного или нескольких методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи или потребовать его (их) прекращения, мне также разъяснены возможные последствия такого отказа.
9. В доступной для меня форме мне разъяснена возможность получения бесплатной медицинской помощи соответствующих видов в рамках ежегодной программы, в том числе территориальной, государственных гарантий бесплатного оказания гражданам медицинской помощи.
10. Я разрешаю предоставлять информацию о моей болезни, прогнозе и лечении только:

11. Я ознакомлен со всеми пунктами настоящего документа, они мне понятны, о чем свидетельствует моя подпись ниже.
Подпись Дата « » г.
Примечания к протоколу «Анестезиологическое пособие и инфузионнотрансфузионная терапия при акушерских кровотечениях».
К сведению пользователей.
Национальный клинический протокол «Анестезиологическое пособие и инфузионнотрансфузионная терапия при акушерских кровотечениях» утвержден приказом Министра Здравоохранения Республики Узбекистан №273 от 30 ноября 2021 года.
Однако, 13 декабря 2021 года были получены заключения эксперта ВОЗ Тинатин Гагуа (Грузия) с клиническими рекомендациями Всемирной организации здравоохранения.
Считаем необходимым представить эти рекомендации, так как они могут быть важными и полезными при принятии решений в работе с клиническими протоколами.
Все рекомендации эксперта ВОЗ публикуются без изменений с нашей стороны.
Прикреплённые файлы
Внимание!
