Воспалительные поражения позвоночника
Воспалительные поражения позвоночника
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации
Общероссийская общественная организация "Союз реабилитологов России",
Межрегиональная общественная организация «Ассоциация хирургов-вертебрологов»,
Национальная ассоциация фтизиатров (НАФ),
Российская ассоциация фтизиатров (РОФ)
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
ID: 831_1
Возрастная категория: Взрослые
Таблица 1.
Коды МКБ-10, допустимые при воспалительных поражениях позвоночника
Подразделы рекомендаций
Коды МКБ-10
Инфекционные поражения позвоночника
Неинфекционные воспалительные спондилопатии
Инфекционные и воспалительные осложнения операций на позвоночнике
Комментарий. В рамках настоящих рекомендаций не рассматриваются аутовоспалительные и аутоиммунные поражения.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
I. Этиопатогенез. См. раздел 1.2;
II. Тип воспалительной реакции. Воспаление может протекать в виде отека или деструкции (очаговой или диффузной). При инфекционном спондилите могут встречаться альтеративно-некротический, экссудативный либо пролиферативный (продуктивный) варианты воспалительной реакции, при этом для неспецифических бактериальных поражений характерны инфильтративные и диффузные изменения, для специфических – очаговые деструкции с экссудативно-некротическим поражением.
III. Локализация поражения. Около 50% спондилитов локализуется в поясничном отделе, 25% — в грудопоясничном, 20% — в грудном и 5% — в шейном [6]. В 10% случаев одновременно поражаются позвонки разных отделов.
IV. Распространенность спондилита определяет число пораженных позвонков или позвоночно-двигательных сегментов (ПДС) (табл. 2)
Таблица 2.
Классификация инфекционных поражений позвоночника с учетом распространенности поражения
Вариант вертебрального поражения
Характеристика поражения
моновертебральное
Поражение одного позвонка
моносегментарное
Поражение одного ПДС
полисегментарное
Поражение 2-х и более смежных ПДС,
многоуровневое
Поражения позвонков, разделенных между собой интактными сегментами
V. Длительность (“острота”) заболевания. Неспецифический процесс рассматривают как острый при длительности спондилита менее 2 мес. (60 дней), как подострый - от 2 до 6 мес.; хроническое течение устанавливают при давности более 6 месяцев. Диагноз “хронический” спондилит также может быть установлен при любом из двух критериев, не имеющих прямой корреляции с длительностью заболевания: морфологическом - преимущественно альтеративно-некротическом типе воспаления, или клиническом - наличии секвестров или свищей. Специфические (гранулематозные) спондилиты, как правило, имеют первично-хроническое течение, при этом процесс давностью менее 12 мес. рассматривают как “клинически активный”, более 12 мес. – как “хронически текущий”.
Осложнения воспалительных поражений позвоночника
Характер осложнений
Варианты осложнений
Характеристика, валидные методы оценки
Инфекционные
Системные
Сепсис: клинические и лабораторные проявления
Местные: абсцессы, свищи, пролежни
Клинические, лучевая визуализация
Неврологические
Моторные: парезы, параличи, нарушения функции тазовых органов.
Шкала Frankel, моторный компонент стандарта ASIA; электронейромиография
Боль, нарушения чувствительности
Болевой синдром: визуальная аналоговая или интегральная шкала (ВАШ), сенсорный компонент шкалы ASIA
Ортопедические
Деформации, нестабильность, контрактуры
Ангулометрия, рентгенометрия
Наиболее воспроизводима и тактически обоснована для лечения острых неспецифических спондилитов/спондилодисцитов классификация, базирующаяся на критериях визуализируемой деструкции позвонков, связанной с ней механической нестабильности позвоночника, наличии эпидурального компонента и неврологических расстройств [25]. С учетом комбинации признаков выделяют три типа поражения; подтипы используют для детализации выбора тактических опций:
Тип С – поражения с эпидуральным распространением, в т.ч. не имеющие неврологических осложнений (С1), либо сопровождающиеся признаками нестабильности (С2), неврологическими расстройствами (С3), или их сочетанием (С4).
Сроки возникновения ИОХВ в хирургии позвоночника
Градации ИОХВп
Давность после операции
Ранние
До 3 недель
Отсроченные
От 3 недель до 3 мес.
Поздние
Больше 3 мес. (90 дней)
При наличии спинальных имплантатов в зоне ИОХВп процесс классифицируют как имплант-ассоциированный. Процесс, локализующийся выше мышечной фасции, классифицируют как “поверхностная ИОХВп”, под мышечной фасцией – как “глубокая ИОХВп”.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
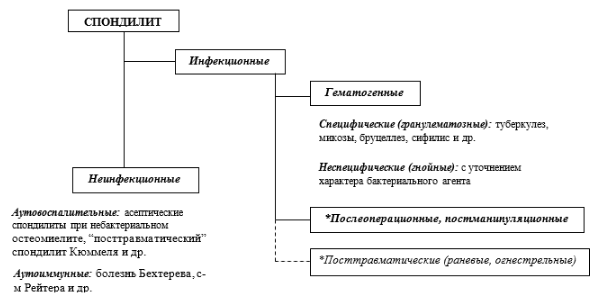
Рисунок 1. Этиопатогенетическая классификация спондилитов
Инфекционный спондилит может быть связан с гематогенным (септическим) или контактным распространением, либо быть посттравматическим или постманипуляционным (связанным с предшествующими хирургическими или анестезиологическими манипуляциями на позвоночнике) [2 - 8]. Источник инфицирования - любой острый или хронический инфекционный процесс (кариозные зубы, ЛОР-инфекция, флегмоны, эндокардиты, пролежни и т.д.), а также проникающие травмы, вкл. огнестрельные и ятрогенные [9, 10].
Возбудитель неспецифического спондилита выделяют из крови у 20 - 40% больных [11-17]:
Наиболее частый возбудитель гранулематозных спондилитов (90%) - M. tuberculosis complex. Реже выявляют паразитарные (чаще – эхинококковые) и микотические поражения; к редким возбудителям относят сальмонеллы, кампилобактерии, нетуберкулезные микобактерии, бактероиды, бруцеллез и т. д. [18 - 19]. Роль микотической инфекции (чаще – аспергиллез) возрастает при иммунодефицитных состояниях; при ВИЧ-инфекции микозы рассматривают как их маркеры. У ВИЧ позитивных пациентов возрастает риск генерализации микобактериальной инфекции [20].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Анамнез - указание на перенесенные инфекционные заболевания, операции, манипуляции, контакты с инфекционными больными; наличие сопутствующих заболеваний, в т.ч. с первичными или вторичными иммунодефицитными состояниями (сахарный диабет, вирусные гепатиты, ВИЧ-инфекция, ревматоидный артрит, не санированный инфекционный очаг другой локализации).
Диагностика
Диагностика
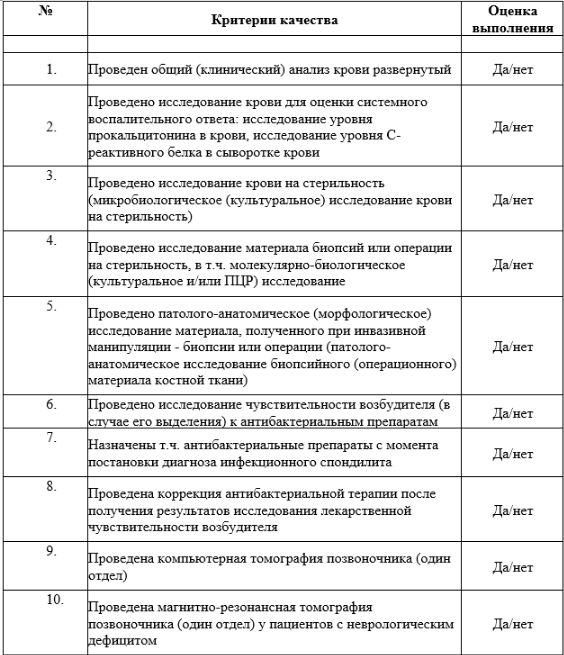
1. Жалобы и анамнез
2. Физикальное обследование
4. Инструментальные диагностические исследования
Таблица 5.
Специфичность и чувствительность различных методов диагностики воспалительных поражений позвоночника
Методика
Специфичность
Чувствительность
Рентгеновская спондилография (рентгенография позвоночника, вертикальная)
64%
62%
Остеосцинтиграфия с Те99 (сцинтиграфия костей всего тела)
62.5%
86%
Магнитно-резонансная томография позвоночника (один отдел)
81%
95%
Компьютерная томография позвоночника (один отдел)
68%
73%
Рентгеноденситометрия
23%
31%
99%
95%
Микробиологическое (культуральное) исследование раневого отделяемого на аэробные и факультативно-анаэробные микроорганизмы
90%
83.6%
5. Иные диагностические исследования
Лечение
Лечение
1. Консервативное лечение инфекционного спондилита
1. Антибактериальная терапия
2. Мониторинг эффективности противотуберкулезной химиотерапии
2. Хирургическое лечение
1. Принципы хирургического лечения инфекционных осложнений области хирургических вмешательств, связанных с применением металлических имплантов
Медицинская реабилитация
Реабилитация
Несмотря на различную этиологию воспалительных заболеваний позвоночника (гнойные, бактериальные, специфические, гематогенные), во всех случаях этапы реабилитации будут однотипными с различиями в сроках начала и длительности каждого этапа. Единых протоколов реабилитации с доказанной эффективностью нет и очень мало исследований, посвященных реабилитации при инфекции позвоночника [46,47, 52, 56].
Повторные консультации врача ФРМ/ЛФК проводятся с интервалом 2-3 недели на протяжении всего периода, продолжительность которого от 3 до 6 месяцев. Повторные консультации и коррекция назначений позволяют контролировать состояние опорно-двигательного аппарата и проблемы, связанные с длительной иммобилизацией [50].
В программы реабилитации пациентов с неврологическим дефицитом назначаются пассивные, активные с помощью упражнения, лечение положением, ортопедические укладки, электростимуляция мышц.
При отсутствии противопоказаний врач ФРМ/ЛФК составляет индивидуальную программу реабилитации с назначением:
Средства реабилитации используются с индивидуально подобранной, правильной дозировкой, учетом индивидуальных противопоказаний и особенностей хирургического вмешательства и клинической симптоматики.
Госпитализация
Организация оказания медицинской помощи
Показаниями для госпитализации являются:
Показаниями к выписке пациента из медицинского стационара являются:
Дальнейшее лечение пациента при купировании или улучшение клинических проявлений инфекционного спондилита может быть продолжено в стационарном или амбулаторном режиме, в т.ч. в профильных отделениях стационаров – урологическом, неврологическом, в реабилитационных отделениях/центрах, больных туберкулезным спондилитом – в противотуберкулезном диспансере под наблюдением врача-хирурга и/или врача — травматолога-ортопеда.
Хирургическое лечение больных туберкулезом позвоночника проводят в специализированных отделениях федеральных НИИ и стационаров противотуберкулезных диспансеров. В случае острой (до 48 часов) параплегии у больного туберкулезом позвоночника хирургическое лечение по экстренным показаниям проводят в любом нейрохирургическом отделении.
Профилактика
Профилактика
Для больных, перенесших хирургическое лечение, лучевыми признаками эффективности является отсутствие прогрессирования деструкции, нарастания деформации позвоночника, стабильное положение металлоконструкций, отсутствие периимплантной резорбции и наличие признаков срастания костных структур – позвонков, трансплантатов.
Информация
Источники и литература
Информация
Термины и определения
Дисцит - воспалительное поражение межпозвонкового диска
Псоит - воспалительное поражение поясничной мышцы
Псоас-абсцесс - гнойно-воспалительное поражение поясничной мышцы
Спинальный менингит - воспалительное поражение оболочек спинного мозга
Спинальный субдуральный абсцесс - гнойно-воспалительное поражение субдурального пространства позвоночного
Спинальный эпидуральный абсцесс - гнойно-воспалительное поражение эпидурального пространства позвоночного канала
Спондилит - общее название воспалительных поражений позвонков, син. остеомиелит позвоночника
Спондилодисцит - воспалительное поражение межпозвонкового диска и костных структур позвонков
Спондилоартрит - воспалительное поражение межпозвонковых суставов
Эпидурит - воспалительное поражение эпидурального пространства
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Факторы, оказывающие негативное влияние на результаты лечения:
2. Факторы, характеризующие особенности заболевания:
3. Факторы, связанные с лечением заболевания:
Оценка качества жизни проводится по шкале Освестри (Приложение Г3).
Приложение А1. Состав рабочей группы
2 – ассоциация травматологов-ортопедов России (АТОР); 3 - ассоциация нейрохирургов России (АНР);
4 - глобальная ассоциация специалистов по патологии позвоночника AOSpine;
5 – Российская ассоциация фтизиатров, РОФ;
6 – национальная ассоциация фтизиатров, НАФ,
7 – Союз реабилитологов России,
Конфликт интересов:
Приложение А2. Методология разработки клинических рекомендаций
Таблица 1.
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Таблица 2.
Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств)
Таблица 3.
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Порядок обновления клинических рекомендаций.
Приложение А3. Связанные документы
Выбор антибактериальных препаратов системного действия и режимов дозирования представлен в соответствии с первоисточником [67].
Приложение Б. Алгоритмы ведения пациента

2. Алгоритм действий врача при инфекции области хирургического вмешательства у пациента, ранее оперированного на позвоночнике.
Приложение В. Информация для пациентов
Приложение Г.
Приложение Г2. Шкала оценки общесоматического состояния пациента
Приложение Г3. Анкета качества жизни Освестри
Ключ (интерпретация): оценивается суммарный балл согласно источнику. Более высокий балл соответствует более низкому качеству жизни.
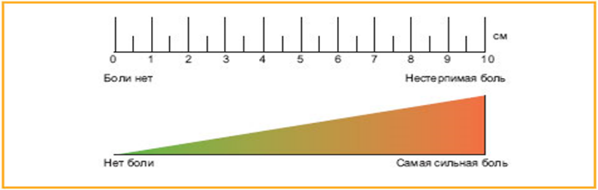
Приложение Г4. Визуальная аналоговая шкала боли (цифровая)
Внимание!
