Ведение родов
Ведение родов
 Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Общая информация
Краткое описание
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» января 2023 года
Протокол №177
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Физиологические роды – это роды одним плодом в сроке гестации 37 недель 0 дней – 42 недели, которые начались спонтанно, низкого риска в начале и в течение всего родового процесса, при которых ребенок родился спонтанно в затылочном предлежании, после родов родильница и новорожденный находятся в удовлетворительном состоянии.
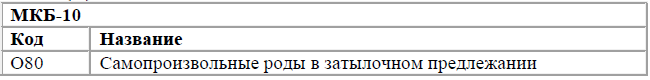
Код(ы) МКБ-10:
Сокращения, используемые в протоколе:
Категория пациентов: роженицы и родильницы.
Шкала уровня доказательности:
А
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию.
В
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
С
D
Описание серии случаев или неконтролируемое исследование, или мнение экспертов.
Диагностика
Диагностические критерии:
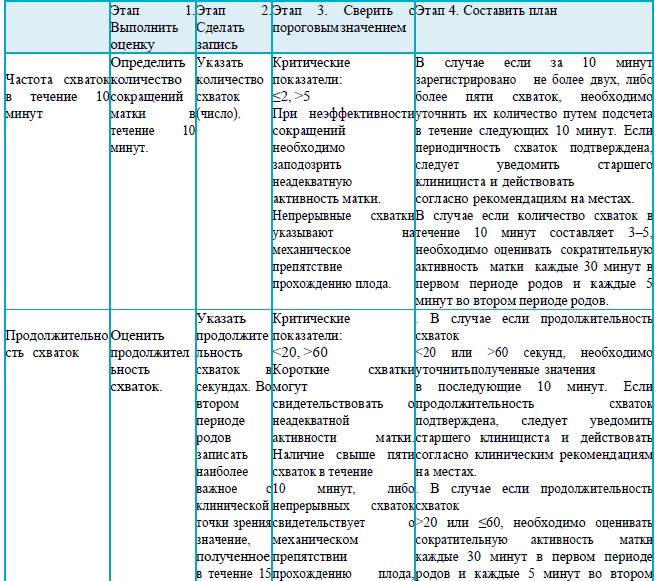
Жалобы: схваткообразные боли внизу живота (не менее 2 схваток за 10 минут).
Анамнез: количество, течение предыдущих родов, осложнения послеродового периода, наличие или отсутствие, анте- или интранатальных потерь плода.
Со стороны матери:
Состояния, связанные с течением родов:
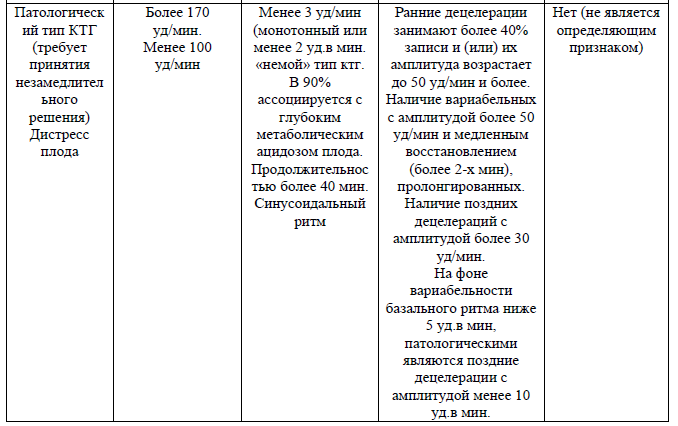
Таблица 1. Оценка параметров КТГ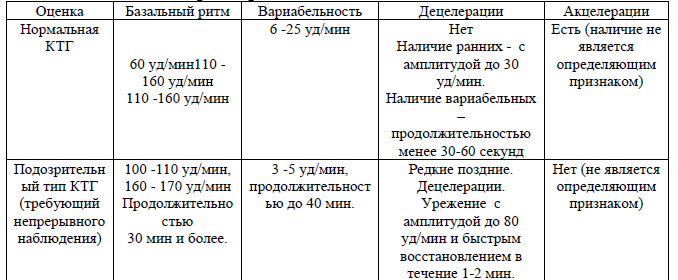
Показания для консультации специалистов: нет.
Диагностический алгоритм: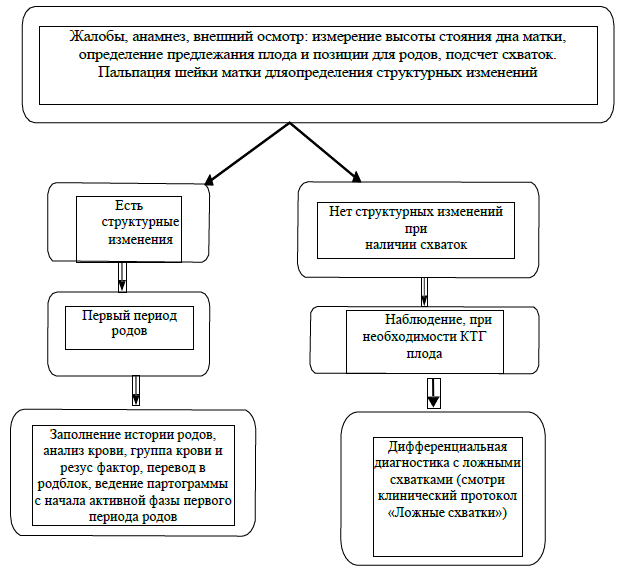
Диагностика (скорая помощь)
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
Дифференциальный диагноз
Лечение (стационар)
Цели лечения: обеспечение безопасности для роженицы и ребенка во время родов при минимально возможном вмешательстве в физиологический процесс.
Карта наблюдения, маршрутизация пациента (схемы, алгоритмы): ведение партограммы (Приложение 2).
Первоначальная оценка состояния роженицы:
Пассивная фаза второго периода родов:
Предложены следующие временные критерии продолжительности активной фазы второго периода родов:
Помощь во втором периоде родов:
Активное ведение 3-го периода:
Показания к осмотру шейки матки:
Медикаменты, используемые для ведения родов:
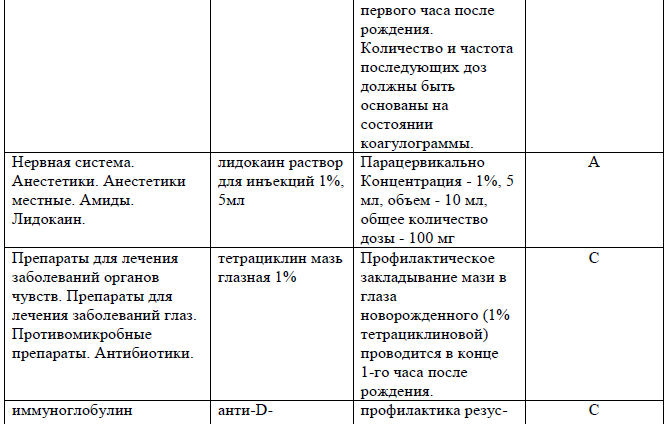
Перечень основных лекарственных средств (имеющих 100% вероятность применения)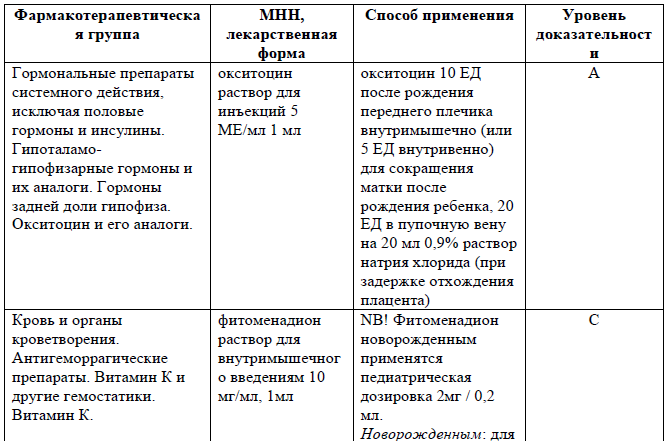


Другие виды лечения: нет.
Хирургическое вмешательство:
После родов: При резус отрицательной крови у матери и резус-положительном факторе у новорожденного, отсутствии титра антител у матери, следует ввести матери анти-D-иммуноглобулин человека дозировкой 300 мкг внутримышечно в течение 72 часов после определения. При резус отрицательной принадлежности крови матери и отца, профилактика иммуноглобулином не проводится.
Дальнейшее ведение включает первый патронаж родильницы проводится в первые 3 суток после выписки из роддома.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: удовлетворительное состояние родильницы и новорожденного.
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: регулярная родовая деятельность.
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент: Бапаева Гаури Биллахановна – доктор медицинских наук, профессор, директор департамента женского здоровья Национальный Научный Центр материнства и детства КФ «University Medical Center»
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
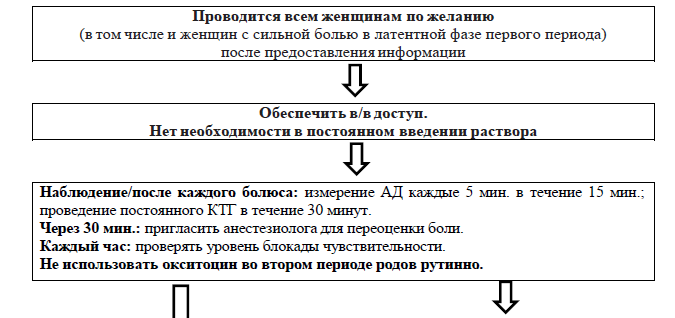
Немедикаментозное обезболивание:
Ингаляционное обезболивание:
Информация об эпидуральной анальгезии должна включать следующие пункты:
Обстановка индивидуальной родовой палаты должна быть приближенной к домашней.
Поступающую на роды роженицу принимает дежурная акушерка родильного блока, которая должна: представиться, познакомить с основными принципами ведения родов, предложить роды с партнером, измерить температуру тела, пульс, АД; с началом родовой деятельности – вести партограмму.
Переход от периодической аускультации к непрерывному КТГ у женщин низкого риска рекомендуется по следующим основаниям:
Поддержка женщин
Комплекс мер по обезболиванию
Ингаляционная аналгезия
– Введение опиоидов в большом объеме может вызвать проблемы с дыхательной системой у ребенка и вызвать у него сонливость.

Ведение партограммы
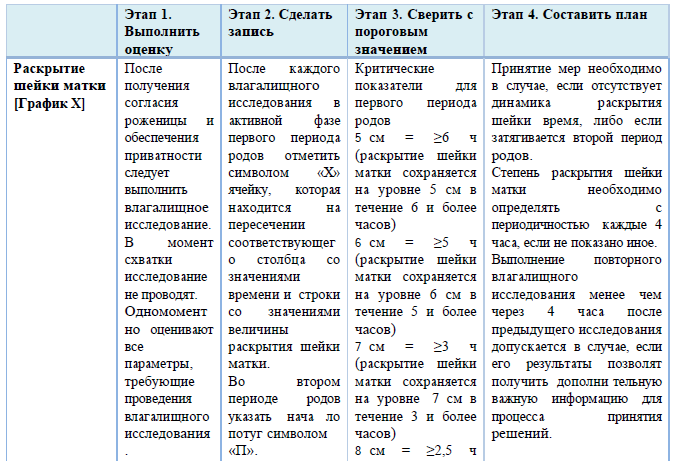
1. Партограмма – это графическое отображение результатов динамического наблюдения во время родов за процессом раскрытия шейки матки и продвижения головки плода, родовой деятельностью, состоянием роженицы и плода в 1 и 2 периоде родов.


Информацию необходимо вносить в партограмму о состоянии женщины и плода, а также о ходе родов следует с начала активной фазы первого периода родов (раскрытие шейки матки 5 см или более), независимо от числа родов и состояния оболочек. Хотя заполнение партограммы не проводят в латентной фазе родов, однако рекомендуется в латентной фазе проводить мониторинг, оказание необходимой помощи и содействия беременной и плоду.
Партограмма представлена семью разделами:
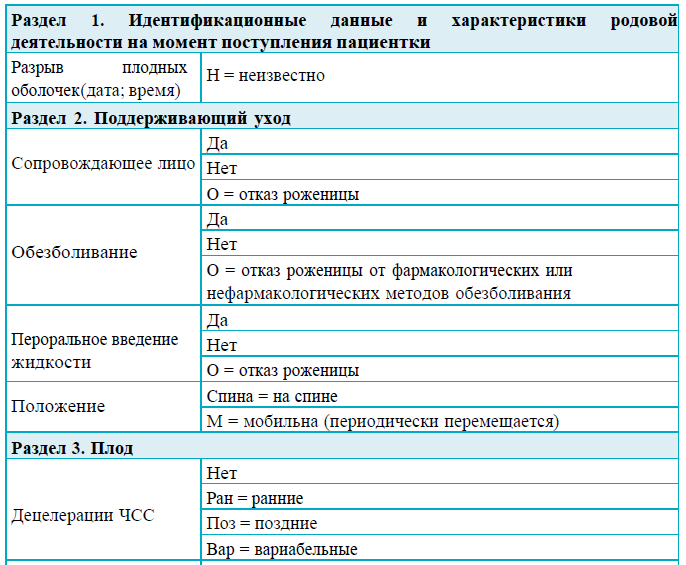
1. Идентификационные данные и характеристики родовой деятельности на момент поступления пациентки
2. Поддерживающий уход
3. Оказание помощи ребенку
4. Оказание помощи матери
5. Ход родов
6. Введение лекарственных средств
7. Совместное принятие решений
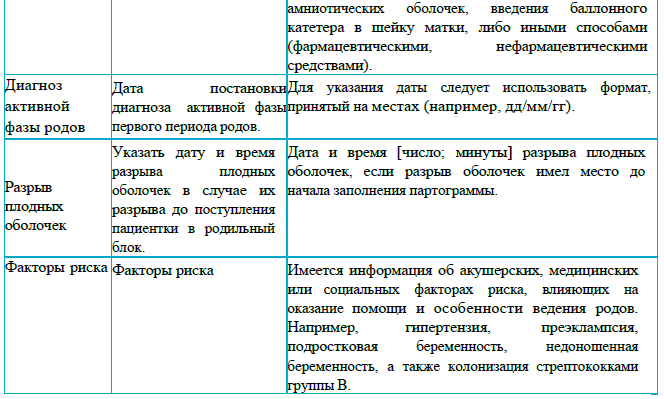
В разделе 1 указывают полное имя женщины, а также: число родов, начало родовой деятельности (самостоятельное/индуцированное), дата постановки диагноза активной фазы родов, дата и время разрыва оболочек, факторы риска. Этот раздел следует заполнить информацией, полученной при подтверждении диагноза активной фазы родов.
Порядок заполнения раздела 1.

Рекомендации для заполнения раздела 1

Порядок указания времени в партограмме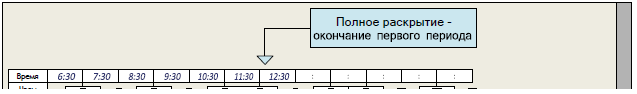
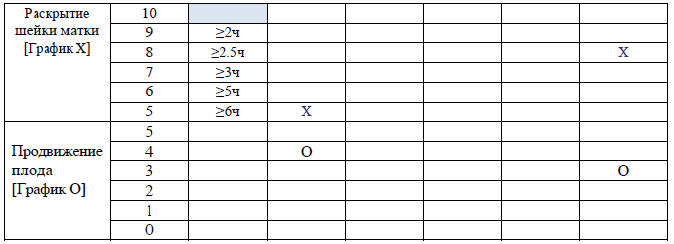
Как указано в примере выше, в случае если первую оценку состояния проводят в 6:30, а вторую и третью оценку состояния выполняют спустя 4 часа и по показаниям, все эти сведения необходимо внести в соответствующие столбцы. В случае если в 12:30 произошло полное раскрытие маточного зева, указание времени следует продолжать в ячейках, соответствующих второму периоду родов.
Раздел 2
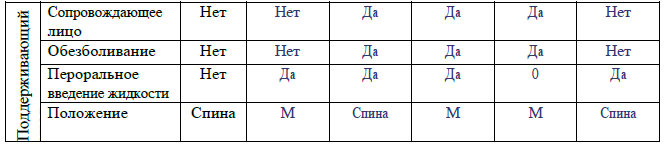
Рекомендации для заполнения раздела 2 партограммы
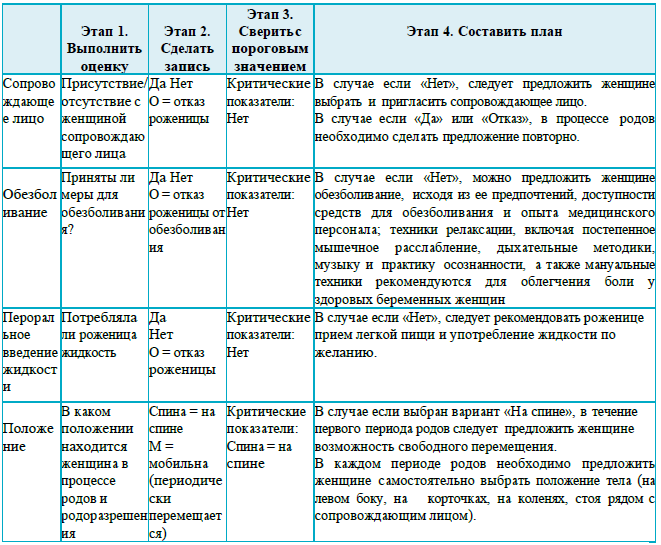
Раздел 3
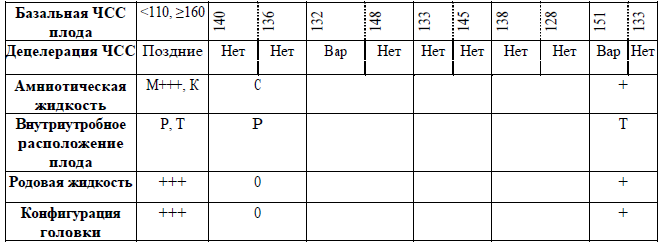
Рекомендации для заполнения раздела 3 партограммы
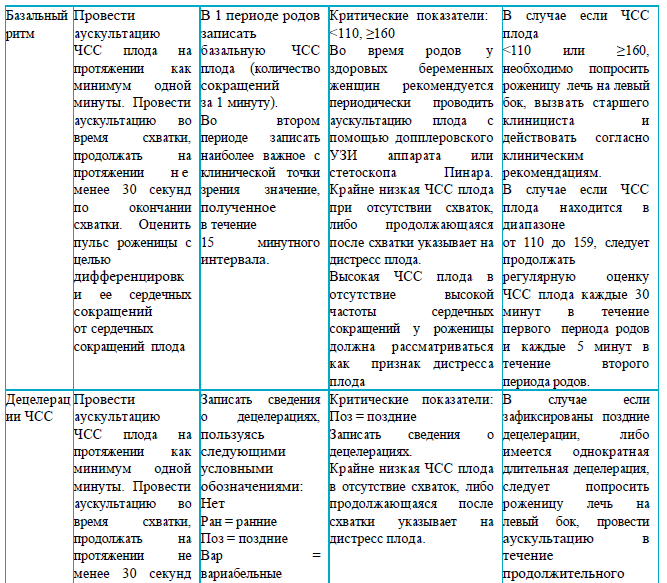
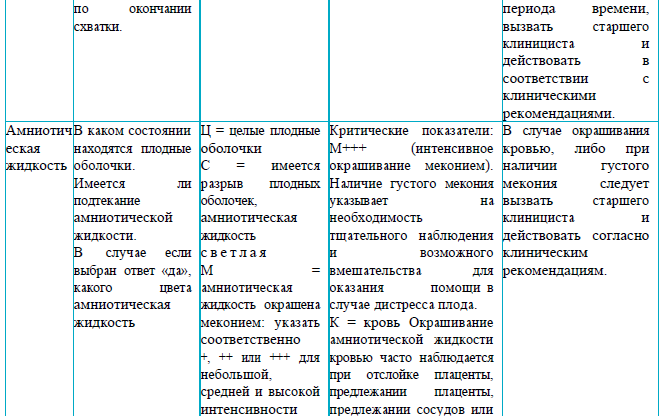
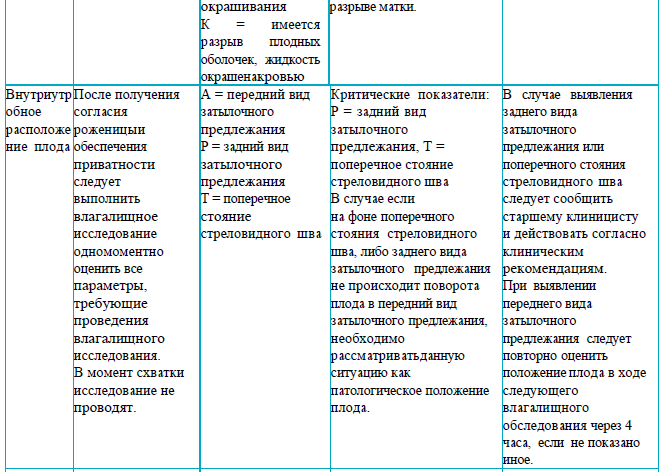
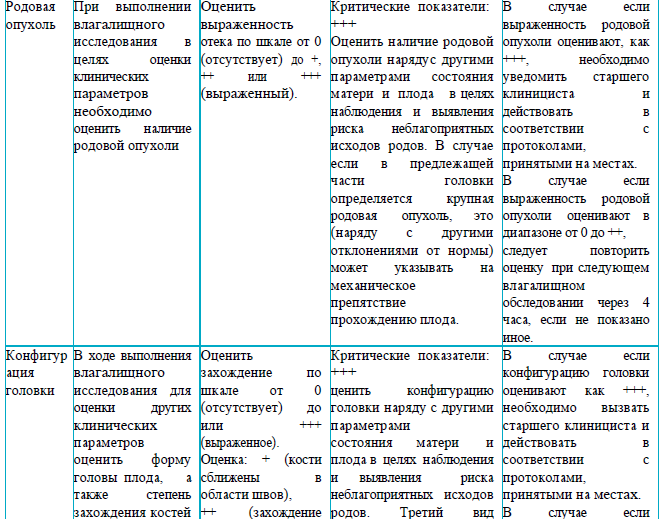

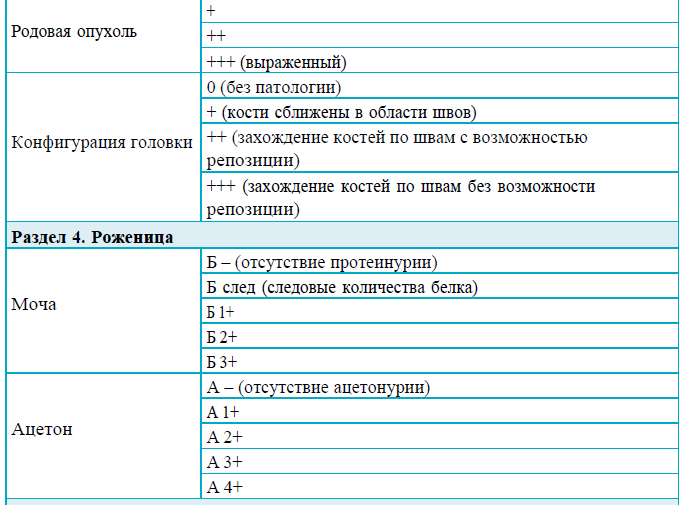
Раздел 4
Рекомендации для заполнения раздела 4 партограммы
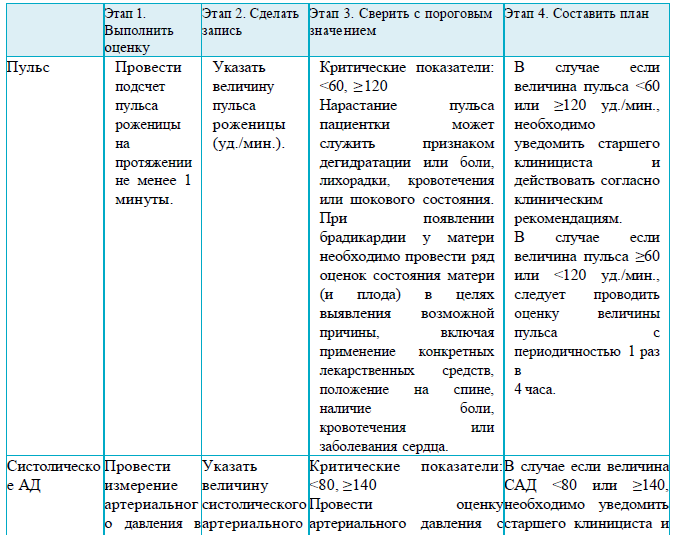
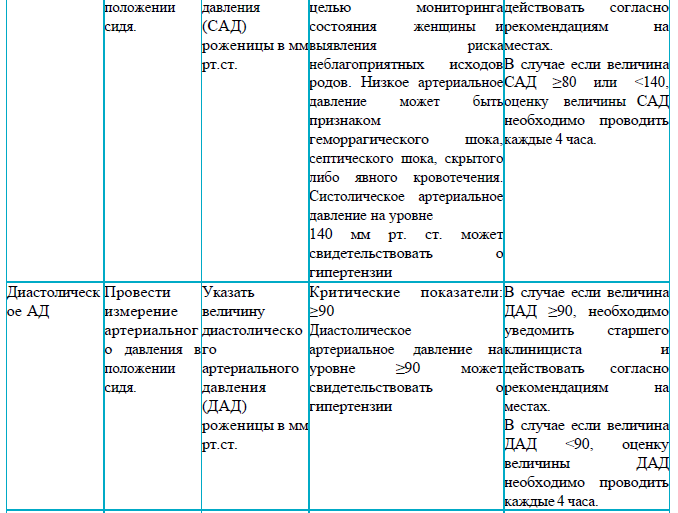


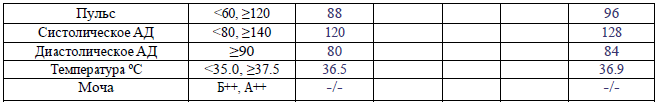
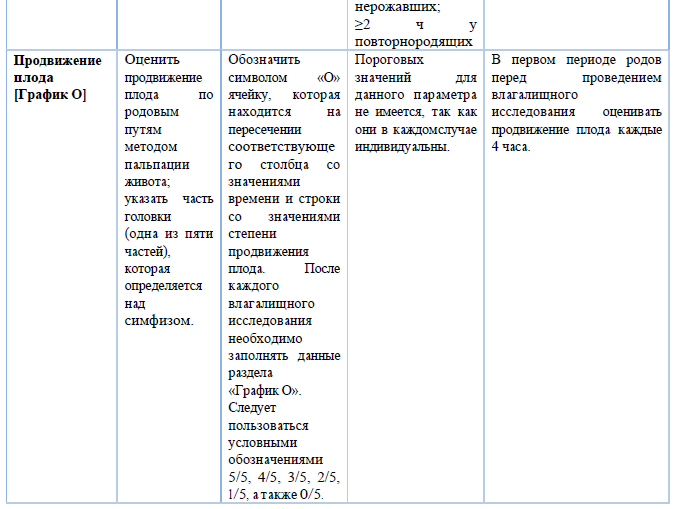
Раздел 5

Рекомендации для заполнения раздела 5 партограммы


Раздел 6
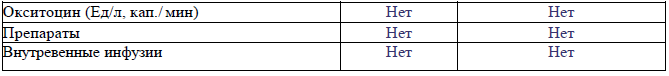
Рекомендации для заполнения раздела 6 партограммы


Раздел 7
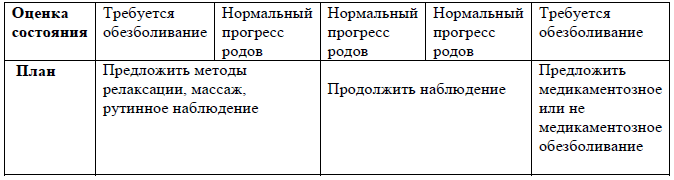
Рекомендации для заполнения раздела 7 партограммы

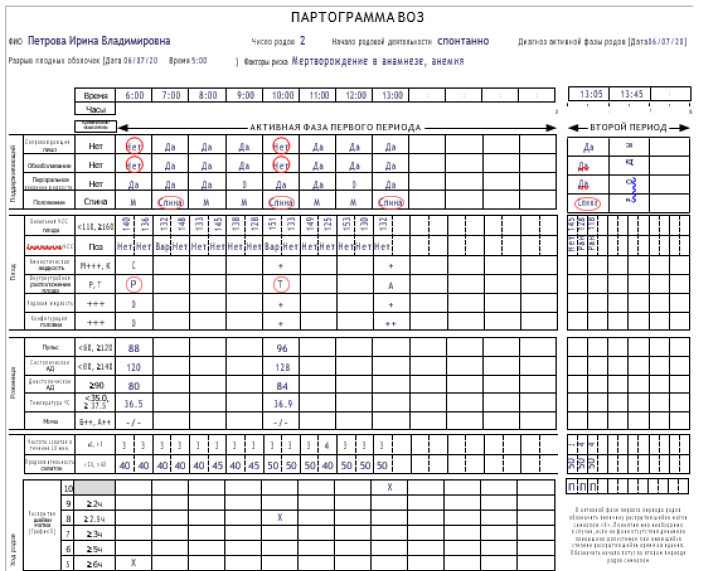
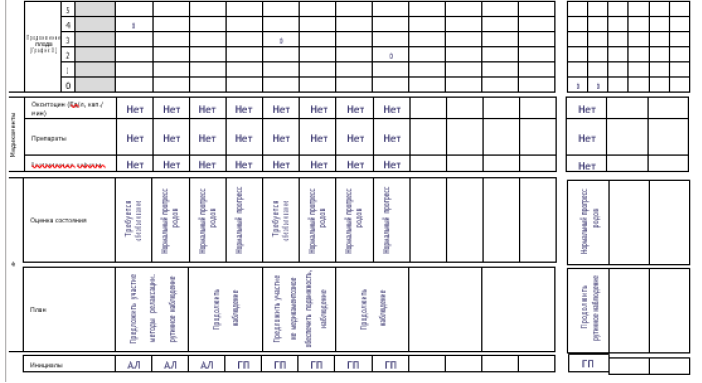
Сокращения для записи нечисловых величин


Прикреплённые файлы
Внимание!
