Бронхиальная астма у взрослых
Бронхиальная астма у взрослых
 Версия: Клинические протоколы КР 2017-2020 (Кыргызстан)
Версия: Клинические протоколы КР 2017-2020 (Кыргызстан)
Общая информация
Краткое описание
к приказу Министерства здравоохранения Кыргызской Республики от 20 декабря 2019 года № 1129
КЛИНИЧЕСКИЕ ПРОТОКОЛЫ по пульмонологии для первичного и вторичного уровней здравоохранения в Кыргызской Республике
Клиническая проблема
Название документа
Этапы оказания помощи
Цель создания Клинических протоколов
Целевые группы
Дата создания: 2014 год.
к приказу
Министерства здравоохранения Кыргызской Республики
от 20 декабря 2019 года № 1129
Классификация
Таблица 2. Классификация бронхиальной астмы
Степень тяжести
Уровень контроля
Обострение
Таблица 3. Классификация первичной бронхиальной астмы по тяжести
Степень тяжести астмы
Клинические симптомы
Ночные симптомы
Показатели вентиляции (% от должной величины)
Легкая интермиттирующая
Кратковременные симптомы реже 1 раза в неделю. Короткие обострения заболевания (от нескольких часов до нескольких дней). Отсутствие симптомов и нормальная функция легких между обострениями
2 раза в месяц или реже
Легкая персистирующая
Симптомы от 1 раза в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушить активность и сон
Чаще 2 раз в месяц, но не еженедельно
Средне-тяжелая
Ежедневные симптомы. Обострения нарушают активность и сон. Ежедневный прием β2-агонистов короткого действия
Возникают более 1 раза в неделю
МСВ и ОФВ1 = 60-80%.
Тяжелая
Постоянные симптомы. Частые обострения. Физическая работоспособность ограничена
Частые ночные симптомы
Таблица 4. Уровни контроля ранее леченной бронхиальной астмы
Признак
Контролируемая
Частично контролируемая
Неконтролируемая
Дневные симптомы
≤ 2 дней в нед.
> 2 дней в нед.
в течение дня
Ограничение активности
нет
любое
значительно ограничена
Ночные симптомы/просыпания
≤ 2 раз в месяц
1-3 раз в неделю
≥ 4 раз в неделю
Потребность в ингаляционных бронходилятаторах (Сальбутамол)
≤ 2 раз в нед.
> 2 раз в нед.
несколько раз в день
Легочные функции (МСВ или ОФВ1)
≥ 80%
< 80% от должного или наилучшего результата данного пациента
< 60%
АСТ-тест
≥ 20 баллов
16-19 баллов
≤ 15 баллов
План лечения
Контроль 1-6 месяцев
> на 1 ступень
> на 1-2 ступени, курс пероральных ГКС
Формулировка диагноза бронхиальной астмы
1. Бронхиальная астма атопическая форма, средней степени тяжести, частично контролируемая.
Факторы и группы риска
Таблица 1. Факторы, влияющие на развитие и проявления БА
Факторы
Описание
Внутренние
Внешние
Клиническая картина
Cимптомы, течение
Критерии постановки диагноза:
2. Наличие объективных признаков обратимой бронхиальной обструкции:
Диагностика
Диагностика
Исследования по показаниям:
Также, при динамическом наблюдении за больным бронхиальной астмой, для оценки эффективности терапии через 1 месяц после начатого лечения проводится оценка уровня контроля бронхиальной астмы по ACT тесту (см. приложение 1).
Лечение
Лечение
Таблица 5. Препараты для контроля бронхиальной астмы
Препарат
Суточная доза
Β2-агонист короткого действия
Сальбутамол (HFA)
200 мкг 4 раза
Β2-агонисты пролонгированного действия
Сальметерол (HFA)
50 мкг 2 раза
Формотерол (DPI)
12 мкг 2 раза
Формотерол (HFA)
12 мкг 2 раза
М-холинолитик короткого действия
Ипратропия бромид
40 мкг 4 раза
М-холинолитик пролонгированного действия
Тиотропия бромид
18 мкг 1 раз
Метилксантин пролонгированного действия
Теофиллин
200-300 мг 2 раза
Ингаляционные кортикостероиды
Беклометазон (HFA)
низкая 100-200 мкг, средняя 200-400 мкг, высокая > 400 мкг
Будесонид (DPI)
низкая 200-400 мкг, средняя 400-800 мкг, высокая > 800 мкг
Флутиказон (HFA)
низкая 100-250 мкг, средняя 250-500 мкг, высокая > 500 мкг
Флутиказон (DPI)
низкая 100-250 мкг, средняя 250-500 мкг, высокая > 500 мкг
Комбинированные препараты
Флутиказон/сальметерол (HFA)
50-250/25 мкг 2 раза
Флутиказон/сальметерол (DPI)
100-500/50 мкг 2 раза
Будесонид/формотерол (DPI)
80-160-320-400/4,5-9-12 мкг 2 раза
Системные кортикостероиды
Преднизолон (табл.)
20-30 мг/сутки
Модификаторы лейкотриенов
Монтелукаст
10 мг 1 раз вечером
Зафирлукаст
20 мг 2 раза
Ступени
Препараты 1-ой линии (GINA)
Альтернативная терапия (ВОЗ)
1 ступень
β2-агонисты по необходимости (не > 1 раза в неделю)
β2-агонисты по необходимости (не > 1 раза в неделю)
2 ступень
3 ступень
Увеличиваем дозу ИКС
4 ступень
5 ступень
ИКС - ингаляционные кортикостероиды.
Ступень лечения вверх при потере контроля астмы
Таблица 7. Критерии тяжести приступов (обострений) бронхиальной астмы
Признак
Легкое
Умеренное
Тяжелое
Угроза остановки дыхания
Одышка
При ходьбе
При разговоре
В покое
Разговор
Предложениями
Словами
Свистящее дыхание
Умеренное, обычно на выдохе
Громкое
Громкое
Положение
Могут лежать
Предпочитают сидеть
Ортопноэ
ЧСС
< 100
100-120
> 120
Частота дыхания
> 20
> 20
> 30
Участие вспомогательной мускулатуры
Обычно нет
Обычно есть
Обычно есть
МСВ (после приема сальбутамола)
> 80%
60-80%
SaO2
> 95%
91-95%
< 90%
Примечание. В настоящее время термин "астматический статус" не используется, а состояние, характерное для астматического статуса входит в понятие тяжелого обострения астмы.
2. Если у пациента не наступает облегчения через 10-20 минут после начала приема Сальбутамола, или, если у больного тяжелый приступ астмы, то следует добавить:
3. Кислород (по доступности) - до достижения SaО2 = 93-95%.
Лечение (стационар)
Лечение тяжелого приступа (обострения) астмы в стационаре
2. Кислород со скоростью 5 л/мин. при SaO2 < 88%, довести до уровня SaO2 = 92-95%.
3. Сальбутамол 2,5-5 мг или Ипратропия бромид 500 мкг через небулайзер (в сочетании с физиологическим раствором) повторять каждые 20 минут 3 раза в течение 1 часа
4. Преднизолон 1 мг/кг/сут. или другой глюкокортикостероид в эквивалентной дозе внутривенно струйно медленно на физиологическом растворе.
5. Как только больной сможет принимать препараты внутрь, добавить перорально преднизолон 30-60 мг/сутки (из расчета 0,5-1 мг/кг/сутки) в течение 5-7 дней с последующей полной одномоментной отменой. Ежедневную дозу преднизолона можно назначить для однократного приема или разделить на два раза в день: утром и в обед после еды.
6. В случае рефрактерности - магнезия внутривенно-капельно (2 г за 20 мин.), ИВЛ.
7. Антибиотики назначаются только в случае рентгенологически верифицированной пневмонии. Предпочтительно - макролиды, цефалоспорины III поколения, респираторные фторхинолоны.
8. При длительном приступе возможно развитие дегидратации, т.к. в связи с нарушением дыхания больной не может пить. Поэтому суточное потребление жидкости может быть больше обычного. Соблюдать осторожность больным пожилым и с сердечной недостаточностью.
При приступе (обострении) астмы противопоказаны:
Госпитализация
Показания к госпитализации:
Профилактика
Профилактика
Информация
Источники и литература
Информация
Адрес для переписки с рабочей группой
Список сокращений
Методология создания клинических протоколов
Медицинские рецензенты:
Внешние эксперты:
В условиях интенсивного роста объема медицинской информации, количества диагностических и лечебных вмешательств, врач должен потратить много времени и иметь специальные навыки поиска, анализа и применения этой информации на практике. В КП вся эта информация излагается в адаптированном для Кыргызстана виде с учетом возможностей диагностического оснащения и лекарственного обеспечения в медучреждениях КР.
Для какой группы больных применимы:
Весь материал, использованный в КП, основан на принципах доказательной медицины. Все основные рекомендации имеют свою градацию, которая обозначается латинской буквой от А до D (SIGN). При этом каждой градации соответствует определенный уровень доказательности данных, это значит, что рекомендации основывались на данных исследований, которые имеют различную степень достоверности. Чем выше градация рекомендации, тем выше достоверность исследований, на которой она основана. Ниже приведена шкала, которая описывает различные уровни градации рекомендаций, включенных в данное руководство.
Категория доказательства
Источник доказательства/Определение
A
Высококачественный мета-анализ, систематический обзор или крупное рандомизированное контролируемое исследование (РКИ) с очень низкой вероятностью возникновения систематической ошибки (++), результаты которых могут быть распространены на существующую популяцию
B
Высококачественный систематический обзор когортных исследований или исследование случай-контроль (ИСК). Высококачественное когортное или ИСК с очень низкой вероятностью возникновения систематической ошибки (+), результаты которых могут быть распространены на существующую популяцию
C
Когортное исследование или ИСК, или контролируемое исследование без рандомизации с невысокой вероятностью возникновения систематической ошибки (+), результаты которых могут быть распространены на существующую популяцию. РКИ с очень низкой или невысокой вероятностью возникновения систематической ошибки (++ или +), результаты которых могут быть непосредственно распространены на существующую популяцию
D
Описание серии случаев. Неконтролируемые исследования. Мнение экспертов
Абсолютные показания для ИВЛ
Критерии перевода из ОРИТ в терапевтическое отделение
Показание для выписки из стационара
Перед выпиской больной с астмой должен иметь
Обучение больного
Оценивают за последние 4 недели (1 месяц)
Вопрос 2. Как часто Вы отмечали у себя затрудненное дыхание?
Вопрос 3. Как часто Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, затрудненного дыхания, чувства стеснения или боли в груди)?
Вопрос 4. Как часто Вы использовали быстродействующий ингалятор, например, Сальбутамол, Вентолин, Беротек, Беродуал, Атровент, Саламол, Сальбен, Астмопент?
Вопрос 5. Как бы Вы оценили, насколько Вам удавалось контролировать астму?
Оценка результатов ACT теста пациентом
- Результат 20-24 балла. Вы у цели. Вы хорошо контролировали Астму, но не полностью. Ваш врач может помочь Вам добиться полного контроля.
- Результат менее 20 баллов - мимо цели. Вам не удавалось контролировать Астму. Ваш врач может посоветовать Вам, какие меры нужно принять, чтобы добиться улучшения контроля над Вашим заболеванием.
Приложение 2
2. Установите стрелку на исходный уровень.
3. Обследуемый должен вдохнуть как можно глубже и взять пикфлоуметр в руки горизонтально.
4. Обхватив мундштук плотно губами, сильно и быстро, как можно резче сделать выдох, не закрывая просвет мундштука языком.
5. Тест нужно повторить трижды. Если это необходимо, между попытками обследуемый должен отдохнуть.
6. Учитывается максимальный результат.
7. Все данные пикфлоуметрии должны быть записаны в амбулаторную карту пациента!
Проводится расчет по формуле:
4. Вариабельность или суточные колебания МСВ - это разница между максимальными и минимальными значениями МСВ, измеренных утром до приема бронходилататоров и вечером после приема бронходилятаторов, измерения проводятся в течение 1-2-х недель.
Вариабельность рассчитывается по формуле:
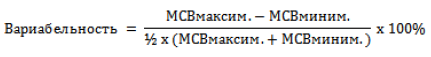
Увеличение вариабельности до 20% и более свидетельствует о наличии бронхиальной гиперреактивности, характерной для бронхиальной астмы.
Прикреплённые файлы
Внимание!
