Болезнь Крона у детей
Болезнь Крона у детей
 Версия: Клинические протоколы 2020-2023 (Узбекистан)
Версия: Клинические протоколы 2020-2023 (Узбекистан)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО ВЕДЕНИЮ ДЕТЕЙ СБОЛЕЗЬНЮ КРОНА
Вводная часть
Название документа: Национальный клинический протокол по ведению детей с болезнью Крона
Этапы оказания помощи: Стационарный и амбулаторный
Дата создания: 13.12.2021 г
Планируемая дата обновления: 1 квартал 2025 года
Болезнь Крона (БК) до настоящего времени остается одной из серьезных проблем гастроэнтерологии и колопроктологии. Несмотря на значительные достижения в области изучения патогенеза воспалительных заболеваний кишечника (ВЗК), принципиальных сдвигов в понимании их этиологии не произошло, а следовательно, не существует методов этиотропной терапии. Заболеваемость как язвенным колитом, так и болезнью Крона во всем мире возрастает с каждым годом, причем преимущественно среди трудоспособного контингента населения, что делает ВЗК социально значимыми заболеваниями. Клиническая картина ВЗК отличается многообразием, что часто затрудняет своевременную диагностику и назначение адекватной терапии и неизбежно негативно сказывается на прогнозе заболеваний. Определяется БК как хроническое рецидивирующее заболевание желудочно-кишечного тракта неясной этиологии, характеризующееся трансмуральным, сегментарным, гранулематозным воспалением с развитием местных и системных осложнений.
Цель:
Задачи:
Коды МКБ 10
Категория пациентов
Классификация
Классификация
А1b – 10 - < 17 лет
А2 – 17 – 40 лет
А3 - > 40 лет
L2 - Изолированный колит
L3 - Илеит и колит
L4a - Верхние отделы с поражением до связки Трейца
L4b – Верхние отделы с поражением ниже связки Трейца, но выше дистальной 1/3 подвздошной кишки
В2 - стриктурирующая
В3 – пенетрирующая
В2В3 - стриктурирующая и пенетрирующая
р – перианальные проявления
Сочетание с перианальным поражением В1р, В2р, В3р
G1 – задержка роста
По характеру течения выделяют:
1. Острое течение (менее 6 месяцев от дебюта заболевания);
2. Хроническое непрерывное течение (отсутствие более чем 6-месячных периодов ремиссии на фоне адекватной терапии);
3. Хроническое рецидивирующее течение (наличие более чем 6-месячных периодов ремиссии).
В зависимости от ответа на гормональную терапию и облегчения выбора рациональной лечебной тактики, поскольку целью консервативного лечения является достижение стойкой ремиссии с прекращением терапии ГКС выделяются: стероидорезистентность(сохранение активности заболевания несмотря напероральный приема декватной дозы ГКС в течение 7-14 дней).Стероидозависимость(определяется при достижении клинической ремиссии на фоне терапии глюкокортикостероидами и возобновлении симптомов при снижении дозы или в течение 3 месяцев после полной отмены, а также в случаях, если терапию стероидами не удается прекратить в течение 14-16 недель).Также определяется педиатрический индекс активности болезни Крона (приложениеГ1) [7].
Этиология и патогенез
Этиология и патогенез заболевания
Этиология воспалительных заболеваний кишечника (ВЗК), в том числе БК, точно не установлена: заболевание развивается в результате сочетания нескольких факторов, включающих генетическую предрасположенность, дефекты врожденного и приобретенного иммунитета, дисбиоз и различные факторы окружающей среды. Обнаружено более 100 генов, предрасполагающих к ВЗК, большинство из которых контролирует взаимодействие иммунной системы с внешними антигенами, среди них при БК с большей частотой встречаются мутации NOD2, IL23R, ATG16L1, IRGM, NKX2-3, 1q24, 5p13, HERC2, CCNY, 10q21. Более 50% генов, определяющих чувствительность к ВЗК, ассоциированы и с другими воспалительными и аутоиммунными заболеваниями, что может объяснить развитие внекишечных проявлений ВЗК [1]. При этом каких-либо специфических генетических особенностей, свойственных детям, обнаружено не было, за исключением группы детей раннего возраста.
Каскад гуморальных и клеточных реакций при БК приводит к трансмуральномувоспалению кишечной стенки с образованием характерных для БК саркоидныхгранулем, состоящих из эпителиоидных гистиоцитов без очагов некроза и гигантских клеток. При БК могут поражаться любые отделы желудочно-кишечного тракта - от полости рта до ануса. Тем не менее, в подавляющем большинстве случаев у детей доминирует поражение илеоцекального отдела (70%), изолированное поражение толстой кишки встречается в 30%, аноректальной области – у 20%, поражение верхних отделов ЖКТ – у 5-15% [5].
Эпидемиология
Эпидемиология
Во всем мире наблюдается рост частоты воспалительных заболеваний кишечника (ВЗК) у детей, в частности - болезни Крона (БК), заболеваемость которой варьирует от 1,5 до 11,4 на 100000[6,7], при этом расчетное значение распространенности БК составляет 58/100000. Точных данных о распространенности БК у детей в России нет, но отдельные региональные наблюдения указывают на аналогичную тенденцию. Так, в Санкт-Петербурге заболеваемость БК возросла за последние 10 лет более чем в 10 раз исоставила 5,5 на 100000, а распространенность – 20 на 100000 детей и подростков [5]. Примерно у 10% больных БК впервые манифестирует в возрасте до 17 лет, за последние 10 лет ВЗК с началом в детском возрасте возросли в 3 раза [8].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания
В детском возрасте ВЗК характеризуются более агрессивным течением, чем у взрослых, процесс имеет более распространенный характер, склонен к прогрессирующему нарастанию тяжести, заболевание сопряжено с более вероятным развитием осложнений и требует более интенсивной терапии, в частности, назначения глюкокортикостероидов,(аналогов пурина) (тиопуринов), метотрексата и ингибиторов фактора некроза опухоли альфа (антицитокиновых препаратов) [9,10].Вероятность осложнений, требующих хирургического вмешательства, также более высока у пациентов с дебютом БК в детском возрасте. Клиническая картина на ранних этапах развития БК может быть стертой, симптоматика неспецифичной, что затрудняет своевременную диагностику. Иногда БК протекает латентно, проявляясь лишь задержкой физического развития ребенка, иногда первыми симптомами могут быть осложнения или внекишечные проявления (ВКП)[11].
Диагностика
ГЛАВА 2. ДИАГНОСТИКА БОЛЕЗНИ КРОНА
Однозначных диагностических критериев БК не существует, диагноз устанавливается на основании сочетания данных анамнеза, клинической картины и типичных эндоскопических ипатолого-анатомических (гистологических) изменений [12,13].
В практике возможно ориентироваться на критерии диагностики болезни Крона поLennrd-Johns:
Диагноз БК достоверен: 3 признака или 1 признак+гранулема. Также выделяют фенотипы ВЗК в зависимости от частоты и вероятный диагноз в зависимости от первоначального фенотипа (у не леченного ребенка) (табл.3)
Таблица 3. Фенотипы ВЗК в зависимости от частоты и вероятный диагноз в зависимости от первоначального фенотипа (у не леченного ребенка) [5,14].
Оригинальное название: PCDAI (Pediatric Crohn’s Disease Activity Index)
Источник (официальный сайт разработчиков, публикация с валидацией): [15,16]/
Тип: индекс
Назначение: определение активности болезни Крона у детей
10
0
<10: отсутствие активности (ремиссия)
11-30: легкая или среднетяжелая форма
30-100: тяжелая форма
Клинический ответ на лечение:
Снижение индекса PCDAI ≥ 15 баллов по сравнению с исходным; суммарный
индекс PCDAI ≤ 30 баллов
Клиническая ремиссия:
PCDAI ≤ 10 баллов
Утрата ответа на лечение:
Увеличение PCDAI ≥ 15 баллов или PCDAI> 30 баллов
Жалобы и анамнез
К наиболее частым клиническим симптомам БК у детей относятся [7].
- длительная хроническая диарея (более 6 нед), чаще без примеси крови;
- боль в животе упорного характера с четкой локализацией;
- потеря массы, значительный дефицит массы тела, отставание в росте;
- длительная лихорадка неясного генеза;
- анемия, чаще железодефицитная;
- перианальные осложнения (хронические анальные трещины, парапроктит, свищи прямой кишки).
Физикальное обследование
В объективное обследование ребенка следует включать оценку физического и полового развития, полный осмотр, включая осмотр перианальной области. При осмотре могут быть обнаружены различные проявления болезни, включая дефицит питания, отставание в росте и половом развитии, афты слизистой рта, наличие инфильтрата брюшной полости, наружных кишечных свищей, перианальных проявлений (трещин, свищей), а также внекишечных проявлений.
Лабораторные диагностические исследования
Рекомендовано при подозрении на БК (см. раздел 2.1 «Жалобы и анамнез») провести исследование уровня кальпротектина в кале (определение кальпротектина в кале) как показателя активности воспаления в кишечнике с целью диагностики БК[19-21].
(УУР – А УДД - 1)
Комментарии: Уровень фекального кальпротектина значительно выше при толстокишечном воспалении. При повышении уровня фекального кальпротектина более чем в 5 раз (250 мг/г либо выше, в зависимости от возраста) ребенок должен быть направлен в гастроэнтерологическое отделение для углубленного исследования.
(УУР – С УДД -3)
Комментарии: Доказательных данных по необходимой частоте проведения данных лабораторных исследований нет. Следует контролировать показатели общего(клинического) анализа крови развернутого и С-реактивного белка, в среднем не реже 1-2раза в год, при необходимости – чаще (при госпитализации – обязательно).
(УУР-С; УДД-3)
Комментарий: Биохимическое исследование позволяет выявить повышение С-реактивного белка (СРБ), диспротеинемию (в частности, гипоальбуминемию и повышение a - и γ-глобулинов). При поражении печени может быть повышен уровень АЛТ, АСТ, ГГТ, общего билирубина.
(УУР-С; УДД-5)
Комментарии: исследования могут проводиться и в процессе динамического наблюдения при подозрении на глистные инвазии.
Рекомендовано при остром начале диареи выполнить исследование кала для исключения острой кишечной инфекции, исследование токсинов А и В Clostridioidesdifficile (устаревшее наименование - Clostridium difficile)(Определение токсинов возбудителя диффициального клостридиоза (Clostridium difficile) в образ цахфекалий, Исследование кала на наличие токсина клостридии диффициле(Clostridium difficile), Иммуно-хроматографическое экспресс-исследование кала натоксины А и В клостридии (Clostridium difficile)) или Определение ДНК возбудителя диффициального клостридиоза (Clostridium difficile) в образцах фекалий методом ПЦР (при недавно проведенном курсе антибиотикотерапии или пребывании в стационаре для исключения псевдомембранозного колита) . [5,21].
(УУР-С; УДД-3)
Детям с подозрением на БК при необходимости проведения дифференциальной диагностики с язвенным колитом рекомендовано исследование в крови иммунологических маркеров ВЗК: ASCA (Определение антител класса G (IgG) в крови к Sacchаromyces cerevisiae (ASCA)) и ANCA (Определение маркеров ANCA-ассоциированных васкулитов: PR3 (c-ANCA), МПО (p-ANCA)[20,21].
Комментарии: Наличие ASCA (антитела к Saccharomyces cerevisiae) - в пользу диагноза болезнь Крона и является маркером неблагоприятного фенотипа.
Рекомендовано проведение исследования биоптатов кишки на цитомегаловирус при остром стероидрезистентном колите с целью подтверждения/исключения колита цитомегаловирусной этиологии [21].
(УУР-С; УДД- 3)
Комментарии: предпочтительно в биоптате кишки, полученной при ректосигмоидоскопии (Определение ДНК цитомегаловируса (Cytomegalovirus) в биоптатах и пунктатах из очагов поражения органов и тканей методом ПЦР, качественное исследование, Определение ДНК цитомегаловируса (Cytomegalovirus) в биоптатах и пунктатах из очагов поражения органов и тканей методом ПЦР, количественное исследование).
(УУР-С; УДД-3)
Рекомендовано перед началом анти-ФНО терапии и ежегодно на фоне лечения данными препаратами проведение исследования на туберкулез с целью выявления латентной туберкулезной инфекции и своевременного ее лечения (см. Приложение А3.1) [20].
Комментарий: могут проводиться Внутрикожная проба с туберкулезным аллергеном и/или IGRA-тесты (Interferon-γ release assays) – иммунологические методы, основанные на стимуляции Т-лимфоцитов пептидными антигенами и выработке интерферона –γ, секретируемого клетками крови инфицированного M. tuberculosis человека (Исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови).
Рекомендовано рассмотреть назначение исследования коагуляции Коагулограмма (ориентировочное исследование системы гемостаза) детям с подозрением на БК или с установленным диагнозом БК при подозрении на наличие изменений параметров гемостаза, в том числе, в комплексной оценке активности болезни с целью своевременной коррекции Matowicka-Karna J.
(УУР - С УДД - 5)
Комментарии: возможно Определение тромбинового времени в крови, фибриногена, Определение международного нормализованного отношения (MHO), Определение концентрации Д-димера в крови и др.
(УУР - С УДД - 5)
(УУР - С УДД - 3)
Комментарии: Исследование уровня 25-ОН витамина Д в крови следует проводить всем пациентам Исследование необходимо регулярно, в среднем, 1 раз в год.
(УУР - С УДД - 5)
Рекомендовано пациентам с БК с внутрибрюшными абсцессами проведение Микробиологического (культурального) исследования абсцессов на аэробные и факультативно-анаэробные микроорганизмы и Микробиологического исследования крови на аэробные и анаэробные/факультативно анаэробные микроорганизмы, а также на дрожжевые грибы (Микробиологическое (культуральное) исследование крови на стерильность, Микробиологическое (культуральное) исследование крови на дрожжевые грибы, микробиологическое (культуральное) исследование крови на облигатные анаэробные микроорганизмы), Определение чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам с целью идентификации патогена, и коррекции стартовой антимикробной терапии[25].
(УУР - С УДД - 5)
Комментарий: В Номенклатуре услуг в настоящее время отсутствует услуга по Микробиологическому (культуральному) исследованию крови на аэробные и факультативно анаэробные микроорганизмы.
Инструментальные диагностические исследования
Эндоскопические методы исследования
Всем детям с подозрением на БК рекомендовано проводить: колоноскопию с илеоскопией (Колоноскопия, Видеоколоноскопия, Интестиноскопия) эзофагогастродуоденоскопию ступенчатую биопсию слизистой оболочки всех осмотренных отделов [20,21].
(УУР – C; УДД -5)
Комментарии: детям колоноскопия проводится под наркозом.
(УУР – В; УДД – 3)
Методы визуализации
При подозрении на поражение тонкой кишки при БК рекомендовано проведение:МР-энтерографии (гидро-МРТ, (Магнитно-резонансная томография тонкой кишки; Магнитно-резонансной томографии тонкой кишки с контрастированием)) или КТ-энтерографии (гидро-КТ, (Компьютерная томография тонкой кишки с контрастированием)) с целью уточнения диагноза[21,28].
(УУР – С; УДД - 3)
Комментарии: МРТ может быть предпочтительна у детей в связи с отсутствием лучевой нагрузки, однако КТ больше подходит при неотложных состояниях.
Наркоз проводится по показаниям.
(УУР – С; УДД - 5)
(УУР – С; УДД – 5)
(УУР – С, УДД - 3)
Комментарий: данный метод имеет ограниченные возможности в диагностике поражений кишечника. При этом процедура не инвазивна, что обусловливает ее широкое использование, особенно в детском возрасте.
(УУР – C, УДД - 4)
(УУР – С; УДД - 5)
Комментарии: в случае невозможности проведения Магнитно-резонансной томографии органов малого таза с внутривенным контрастированием проводится КТ органов малого таза с контрастированием (Компьютерная томография органов малого таза у женщин с контрастированием, Компьютерная томография органов таза у мужчин с контрастированием) или фистулография (Фистулография свищей прямой кишки иперианальной области) или ультразвукового исследования ректальным датчиком.
(УУР – С; УДД - 5)
(УУР – С, УДД - 3)
(УДД 5, УУР С)
Комментарии: снижение плотности костей отмечено у 30% детей с ВЗК.
Другие диагностические исследования
Патолого-анатомическое исследование (гистологическое исследование)
Патолого-анатомическое исследование взятых в ходе эндоскопического исследования биоптатов и резецированных участков кишечника рекомендуется для диагностики болезни Крона и оценки эффективности лечения [43,44].
(УУР – С, УДД - 5)
Комментарии:
2. Для болезни Крона характерны сегментарность поражения, фокальный и трансмуралный характер воспаления, хроническое активное воспаление в тонкой кишке и верхних отделах пищеварительного тракта.
3. Патолого-анатомический (гистологический) протокол должен содержать вывод о наличии воспалительного заболевания кишечника и заключение о том, что наиболее вероятным диагнозом является болезнь Крона.
Консультации специалистов
Рекомендовано при диагностике и ведении детей с БК применять мульти-дисциплинарный подход с привлечением необходимых специалистов на всех этапах диагностики и лечения с целью обеспечения адекватной диагностики, мониторинга и терапии [21].
(УУР – С; УДД - 5)
Комментарии: диагностику и ведение пациентов осуществляет врач-гастроэнтеролог (или врач-педиатр с соответствующей подготовкой), проводятся консультации, при необходимости, врача-диетолога, врача-детского хирурга, врача-клинического фармаколога, врача-детского гематолога, врача-детского онколога, врача- дермато-венеролога, врача-аллерголога-иммунолога, врача-детского эндокринолога, врача по лечебной физкультуре, медицинского психолога и др.
Дифференциальный диагноз
Дифференциальная диагностика
Дифференциальную диагностику проводят с рядом заболеваний. К ним относят: язвенный колит (табл. 4), острые кишечные инфекции (дизентерия, сальмонеллез, кампило-бактериоз, иерсиниоз, амебиаз, паразитозы), C.difficile-ассоциированную диарею, цитомегало-вирусный колит, туберкулез кишечника, системные васкулиты, неоплазии толстой и тонкой кишки, болезнь Бехчета, аппендицит, синдром раздраженного кишечника, целиакию, первичные иммуно-дефицитные состояния и др (табл. 5). [20,21]. Для исключения/подтверждения данных заболеваний/состояний проводится обследование согласно соответствующим клиническим рекомендациям Болезнь Крона часто приходится дифференцировать с язвенным колитом. Признаки данных заболеваний представлены в таблицах 4 и 5.
Таблица 4. Признаки болезни Крона и язвенного колита у детей [43,45].
- Слабость
- Бледность кожи и слизистых оболочек
- Жидкий стул
- Скрытая/видимая кровь в стуле
- Диарея с кровью в стуле
- Боль в животе
- Болезненность при пальпации живота
- Напряжением мышц живота при
- пальнации (особенно в правой подвздошной области)
- Тенезмы
- Задержка развития
- Афтозный стоматит
- Колцевидная эритема
- Склерит, эписклерит
- Артрит, артропатия
- склерозирующий холангит
- Камни в желчном пузыре
- Аутоиммунный гепатит
-Тромбоэмболия вен
- Нефролитиаз
- Панкреатит
- Инфекционный колит, энтероколит
- Аллергия к белкам коровьего молока
- Целиакия
- Геморрагический васкулит Аппендицит
- Анальные трещины
- Полипы кишечника
- Геморрой
- Инвагинация
- Дивертикул Меккеля
- Функциональные нарушения органов желудочно-кишечного тракта
- Туберкулез кишечника
- Неблагоприятные реакции на лекарственные средства
- Семейный анамнез первичного иммунодефицита;
- Родители или >2 кровных родственников в семье с ранним началом ВЗК;
- «Младенческий» (<2 лет) ВЗК;
- Тяжелое, рефрактерное к лечению ВЗК, в особенности с перианальным/ректовагинальным вовлечением/абсцессами;
- Рецидивирующие инфекции (легочные инфекции, кожные абсцессы) при отсутствии иммуно-супрессивной терапии;
- Нейтропения, тромбоцитопения, абнормальный иммунный статус (уровень Ig) при отсутствии иммуно-супрессивной терапии;
- Дистрофия ногтей и заболевания волос (trichorrhexis nodosa);
- Заболевания кожи (врожденная экзема, альбинизм) [46].
Лечение
ГЛАВА 3. ЛЕЧЕНИЕ
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Выбор терапии должен проводиться с учетом факторов риска неблагоприятного течения БК. По мнению экспертов ESPGHAN [10], это: глубокое язвенное поражение толстой кишки при эндоскопическом исследовании сохраняющееся тяжелое течение заболевания, несмотря на адекватную индукционную терапию распространенное поражение (тотальное поражение тонкой кишки) значительное замедление линейного роста (показатель отклонения роста Z> -2,5) тяжелый остеопороз стенозирующее и (или) пенетрирующее течение на момент дебюта заболевания (течение заболевания B2 и/или B3) тяжелое поражение перианальной области.
Выбор терапии БК должен проводиться в соответствии с ее локализацией, распространенностью и тяжестью (табл.7). Недостаточная эффективность индукционной терапии требует интенсификации лечении. По достижении ремиссии проводится дальнейшая поддерживающая терапия.
Консервативная терапия
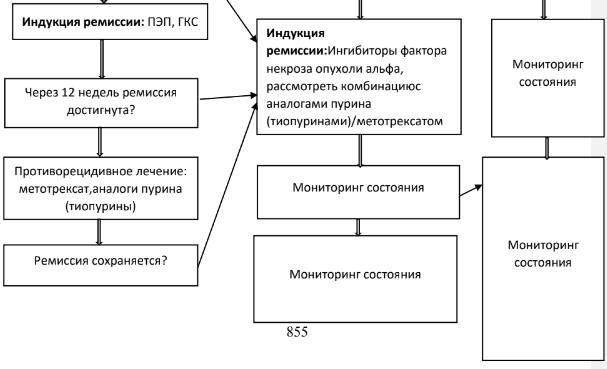
Индукция ремиссии
Потенциальное влияние БК на рост, половое и эмоциональное развитие пациентов подчеркивает необходимость специфического подхода к лечению в детском возрасте.
(УУР – С; УДД - 3)
Доказательная база в отношении перехода к обычному питанию после завершения применения ПЭП отсутствует. Эксперты ESPGHAN предлагают постепенное введение обычной пищи одновременно с уменьшением объема питательной смеси каждые 2-3 дня в течение 2-3 недель[49,50,51]
(УУР – С; УДД - 5)
(УУР –А; УДД - 2)
В исследованиях использовалась схема снижения дозы глюкокортико-стероидов продолжительностью от восьми до 12 недель. В клинической практике начало применения и снижение дозы глюкокортико-стероидов не стандартизировано и осуществляется на основании опыта врача. Однократный прием суточной дозы в утреннее время уменьшает потенциальное негативное влияние препаратов, связанное с замедлением роста[57]. Внутривенное введение глюкокортико-идов применяется только для лечения тяжелого обострения заболевания.
(УУР – С, УДД - 3)
Схема снижения дозы преднизолона приведена в таблице 5.
(УУР – С, УДД - 3)
Начальная доза будесонида – 9 мг, препарат в дозе до 12 мг используется у детей в течение первых 4-х недель для индукции ремиссии.
(УУР – С; УДД – 5)
Рекомендуется использовать антибактериальные препараты системного действия, такие как метрони-дазолципрофлоксацин, для лечения пациентам с БК с формированием свищей в перианальной области только в комплексе с анти-ФНО терапией при необходимости регуляции микробной колонизации [48].
2. При отсутствии эффекта при комбинированной терапии следует пересмотреть дозуингибиторов фактора некроза опухоли альфа (повысить дозу инфликсимаба ( поинструкции - с 6 лет)).
3. Применение #ципрофлоксацина ограничено у детей, согласно инструкции (с 18 летза исключением терапии синегнойной инфекции у детей с муковисцидозом и лечения сибирской язвы).В показаниях к препарату метронидазол, отсутствуют ВЗК. В связи с этим применение препарата в педиатрической популяции при болезни Крона возможно только по решению врачебной комиссии медицинской организации, с одобрения Локального этического комитета медицинской организации (при его наличии), при получении информированного согласия родителей/законных представителей и ребенка в возрасте старше 15 лет.
(УУР – С, УДД - 3)
Комментарий: могут применяться метронидазол 30 мг/кг илиципрофлоксацин20 мг/кг
Поддерживающая терапия
Эффективность азатиоприна и меркаптопурина.
Применение азатиопринав более высокой дозе 2,5 мг/кг/сутки было более эффективным по сравнению с более низкими дозами 1,0 или 2,0 мг/кг/сутки. [64,65].
Безопасность и побочные эффекты аналогов пурина (тиопуринов).
Следует избегать назначения аналогов пурина (тиопуринов) во время инфекции, вызванной вирусом Эпштейн-Барр [93].(ВЭБ), в связи с риском развития лимфом, ассоциированных с ВЭБ.
Комментарии:
2. У пациентов без нарушений метаболизма аналогов пурина (тиопуринов) рекомендуется применение азатиоприна в дозе 2,0-2,5 мг/кг или меркаптопуринав дозе 1,0-1,5 мг/кг в сутки.
3. Исследование активности тиопуринметил-трансферазы (ТПМТ) перед началом терапии аналогами пурина (тиопуринами) (норма 230-450 ед/мл) позволяет выявить пациентов с высоким риском миелосупрессии. Если проведение этого исследования невозможно, в начале лечения может быть назначена половинная доза аналоговпурина (тиопурина) с контролем общего анализа крови еженедельно в течение 2недель [53], если миелосупрессии не отмечается, рекомендуется постепенное увеличения дозы аналогов пурина (тиопурина) до полной. Снижение дозы аналогов пурина (тиопурина) в 2 раза рекомендуется при снижении лейкоцитов в крови ниже3000/мм, аналоги пурина (тиопурины) противопоказаны в редких случаях, когда абсолютное количество лейкоцитов снижается ниже 1500/мм.
4. В течение первого месяца после начала лечения обязателен контроль общего анализа крови и активности печеночных ферментов, первоначально – каждые 1-2недели с последующим уменьшением частоты; а в дальнейшем на протяжении всего лечения аналогами пурина (тиопуринами) необходим контроль этих показателей каждые 3 месяца у всех пациентов (независимо от активности ТПМТ).
6. Панкреатит может развиваться независимо от дозы в ранние сроки после начала применения аналогов пурина (тиопуринов), при его развитии обычно требуется отмена препарата. Необходимо уделить особое внимание дифференциальной диагностике истинной токсичности, связанной с применением аналогов пурина (тиопуринов), и внекишечными проявлениями ВЗК в форме панкреатита.
7. Решение о переводе с азатиоприна (AZA) на меркаптопурин (MP) и наоборот может быть принято у пациентов с гриппоподобным синдромом или острыми симптомами со стороны желудочно-кишечного тракта.
8. Увеличение активности трансаминаз более двух норм может носить транзиторный характер или потребовать снижения дозы препарата или его отмены. При повышении активности ТПМТ и уровня трансаминаз рекомендуется снижение дозы аналогов пурина (тиопурина) и назначение аллопуринола.844
10. Всем пациентам, которые применяют или ранее применяли аналоги пурина(тиопурины), рекомендуется избегать воздействия солнечных лучей в течение всей жизни, а также проходить регулярное дерматологическое обследование в связи с повышенным риском опухолей кожи.
Не рекомендуется применение у детей с БК аналогов пурина (тиопуринов) для индукции ремиссии БК [20,21,48,].
(УУР - С УДД - 5)
Комментарий: исследование позволяет выявить пациентов с высоким риском миелосупрессии (норма 230-450 ед/мл). При отсуствии возможности определения поэтапное повышение дозы азатиоприна[5,14].
Рекомендовано рассмотреть пациентам с БК, получающим аналоги пурина(тиопурины) с субоптимальным ответом на терапию для выявления причин цитопении или повышенных «печеночных» ферментов, мониторинга жалоб и для оптимизации дозирования, определение уровней метаболитов (6-тиогуаниновыенуклеотиды [6-TGN] и 6-метилмеркаптопурин [6-MMP]) (при доступности данного исследования) [48].
Комментарии: Метотрексат рекомендуется в качестве одного из вариантов поддержания ремиссии у детей с высоким риском неблагоприятного исхода заболевания в качестве препарата первой линии для поддержания ремиссии или при неэффективности или непереносимости аналогов пурина (тиопуринов) [21].
1. Если у пациента в течение нескольких месяцев наблюдается стойкая полная ремиссия с нормальными значениями маркеров воспаления, может быть предпринята попытка снижения дозы до 10 мг/м один раз в неделю (максимальная доза – 15 мг).
2. Метотрексат обычно назначается в виде подкожных инъекций, эффективность которых аналогична эффективности внутримышечных инъекций.
3. На фоне терапии метотрексатом рекомендуется прием внутрь фолиевой Кислоты(5 мг через 25-72 часа после введения метотрексата или 1 мг однократно в сутки 5 дней в неделю).
4. У пациентов со стойкой ремиссией необходим периодический контроль общего анализа крови и активности АЛТ.
Воспалительная форма заболевания. Эффективность инфликсимаба (по инструкции детям с 6 лет) для индукции и поддержания ремиссии у детей с БК доказана в нескольких РКИ. В рандомизированном исследовании REACH [75] дети в возрасте от 6 до 17 лет сактивной БК после предшествующего недостаточно эффективного лечения глюкокортико-стероидами и иммунодепрессантами получали инфликсимаб по схеме 0,2и 6 недель. В недавнем мета-анализе было установлено, что применение комбинированной терапии с использованием азатиопринадает лучшие клинические результаты, чем монотерапия инфликсимабом, даже в случае отсутствия эффекта от азатиоприна в анамнезе [88,89]. Прекращение комбинированной терапии является обоснованным только у пациентов, у которых была достигнута глубокая ремиссия (заживление слизистой оболочки). Тяжелые инфузионные реакции в виде гипоксии, гипотензии или затруднения дыхания являются противопоказанием для дальнейшего применения инфликсимаба [75,87,90].
Ингибиторы фактора некроза опухоли альфа (Анти-ФНО-инфликсимаб** или адалимумаб**) рекомендуются для индукции и поддержания ремиссии у детей с воспалительной формой БК в случае сохраняющейся активности, несмотря на предшествующую оптимизированную терапию иммуно-супрессорами [48].
(УУР – С, УДД - 5)
Для индукции ремиссии адалимумаб детям с массой тела ˃40 кг назначают в дозе 2,4 мг/кг (максимальная доза 160 мг) на первую инъекцию, 1,2 мг/кг (максимальная доза 80 мг) через 2 недели, с последующим введением препарата в дозе 0,6 мг/кг (максимальная доза 40 мг) каждые 2 недели. У пациентов с массой тела до 40 кг: 80 мг на первую инъекцию, -40мг – через 2 недели, -20 мг – один раз в неделю. (40 мг для детей с массой тела ˃40 кг, 20 мг – для детей с массой тела ˂40 кг) Детям с массой тела ˃40 кг возможно назначения в такой ситуации дозы 80 мг один раз в 2 недели. Еженедельное введение показано при снижении эффективности и низкой остаточной концентрацией препарата 76. В случае отсутствия эффективности оптимизированной анти-ФНО терапии рекомендовано рассмотреть назначение устекинумаба или ведолизумаба [56].
(УУР – С; УДД – 5)
Показания к хирургическому лечению БК у детей
(УУР – С, УДД - 4)
Острые осложнения БК.
Хронические кишечные осложнения.
Медицинская реабилитация
Дети с болезнью Крона, как правило, нуждаются в социальной и психологической реабилитации [83]. В настоящее время нет доказательств достаточного уровня для выбора методики реабилитации при слабости и утомляемости, характерных для пациентов с БК [84].
Болезнь Крона в детском возрасте противопоказана для санаторно-курортного лечения.
Профилактика
ГЛАВА 5. ПРОФИЛАКТИКА И ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
Профилактика
Диспансерное наблюдение
В среднем, каждые 3 месяца - осмотр врачом-гастроэнтерологом (или врачом-педиатром с соответствующей специализацией) с полным объективным исследованием, включая перианальную область, оценка физического и полового развития, общий (клинический) анализ крови развернутый, исследование уровня СРБ, определение уровня фекального кальпротектина.
Примеры формулировки диагноза
Болезнь Крона: илеоколит с поражением терминального отдела подвздошной кишки, слепой и восходящей ободочной кишки (L3), пенетрирующая форма осложненная инфильтратом брюшной полости, наружным кишечным свищом иперианальными поражениями (передняя и задняя анальные трещины) (В3р), среднетяжелая атака, хроническое рецидивирующее течение, без нарушения роста(G0).
Информация
Источники и литература
Информация
Адрес для переписки:
Узбекистан, г. Ташкент, ул. Чимбой-2, Проезд Талант
Состав рабочей группы по созданию клинического протокола
Руководитель рабочей группы:
Приложение А. Алгоритмы действий врача
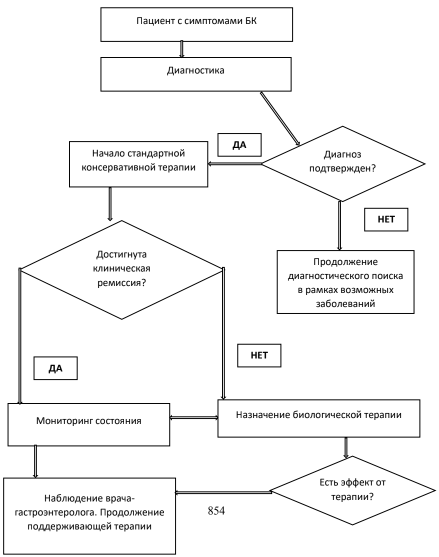
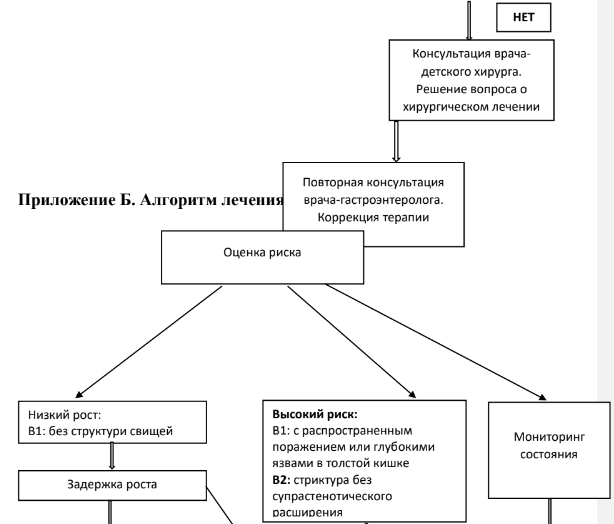
Приложение В.
Макро- и микроскопические признаки БК в биоптате тонкой кишки в соответствии с обновленными Порто критериями
Оригинальноеназвание (еслиесть): ESPGHAN revised Porto criteria for the diagnosis of inflammatory bowel disease in children and adolescents
Источник (официальный сайт разработчиков, публикация с валидацией): Levine A., Koletzko S., Turner D., et al. ESPGHAN revised Porto criteria for the diagnosis of inflammatory bowel disease in children and adolescents – J.Pediatric Gasroenterol Nutr., 2014, v.58 (6), p.795-806
Тип: другое (уточнить): критерии
Назначение: постановка диагноза болезни Крона
Содержание (шаблон) и Ключ (интерпретация):
Макро- и микроскопические признаки болезни Крона у детей
- Афтозные язвы
- Щелевидные линейные или извитые язвы
- Булыжная мостовая в терминальном илеуме
- Стеноз с престенотической дилатацией
- Утолщение стенки кишки с сужением просвета
- Перианальные поражения (свищи, абсцессы, язвы или стеноз анального канала)
- Язвы в тощей или подвздошной кишках
- Неказеозные гранулемы на расстоянии от крипт
- Очаговость и неравномерность воспаления
- Трансмуральный характер инфильтрата
- Подслизистый фиброз
- Отек
- Гиперемия
- Ранимость
- Гранулярность
- Локальная потеря сосудистого рисунка
- Гранулема, прилежащая к разрыву крипты
- Слабый воспалительный инфильтрат в собственной пластинке СОК
- Нарушение архитектоники крипт, уменьшение бокаловидных клеток, метаплазия клеток
- Панета
Прикреплённые файлы
Внимание!
