Антенатальный уход
Классификация (по этиологии, стадиям): нет.
Дифференциальный диагноз и обоснование дополнительных исследований: нет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ: нет.
Антенатальный уход
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Общая информация
Краткое описание
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Антенатальный уход:
Дородовая помощь фокусируется как на медицинских, так и на психосоциальных потребностях каждой беременной женщины в рамках контекста системы здравоохранения и культуры, в которой живет женщина. Антенатальный уход/помощь предоставляемая квалифицированными медицинскими работниками беременным женщинам в целях обеспечения лучших условий для здоровья матери и плода во время беременности.
Компоненты AНУ включают: выяснение факторов риска, профилактика и лечение связанных с беременностью осложнений или сопутствующих заболеваний, информирование и консультирование.
Для улучшения перинатальных исходов и удовлетворенности матерей ВОЗ рекомендует как минимум 7 визитов во время беременности к медицинскому работнику [1-6]. Наблюдение в рамках АНУ могут потенциально уменьшить различия в состоянии здоровья в различных группах женщин.
Обеспечение качества медицинской помощи должно быть неотъемлемым и важным компонентом всех услуг для улучшения здоровье матери и ее будущего ребенка [1,2].
• Поддержание физической и социально-культурной нормы.
• Поддержание физиологического течения беременности.
• Формирование позитивного настроя к родам.
На первом и последующих дородовых приемах обсудите с женщиной/парой[2]:
• Что включает в себя дородовая помощь и почему это важно.
• Запланированное количество дородовых посещений.
• Где будут проходить дородовые приемы.
• Какие медицинские работники будут участвовать в дородовых приемах.
• Как связаться с медицинскими работниками для несрочной консультации и неотложных проблем (боль и кровотечение).
• Программы скрининга: какие анализы и УЗИ предлагаются и почему.
• Как ребенок развивается во время беременности.
• Физические и эмоциональные изменения во время беременности.
• Психическое здоровье во время беременности.
• Как женщина и ее партнер могут поддерживать друг друга.
• Иммунизация против гриппа и других инфекций (включая, COVID-19) во время беременности в соответствии с действующими рекомендациями МЗ РК.
• Инфекции, которые могут повлиять на ребенка во время беременности или во время родов и снижение риска инфекций.
• Применение лекарственных препаратов, пищевых добавок во время беременности.
Оценка риска возникновения осложнений.
Первичная оценка вероятных рисков во время беременности проводится при взятии на учет. После оценки риска возникновения осложнений во время беременности при взятии на учет составляется индивидуальный план ведения беременной, с возможной последующей коррекцией после каждого приема. Повторная оценка проводится при каждом последующем визите. Смотрите Приложение 1.
Код(ы) МКБ-10:
Название
Беременность подтвержденная
Z33
Состояние, свойственное беременности
Z34.0
Наблюдение за течением нормальной первой беременности
Z34.8
Наблюдение за течением другой нормальной беременности
Наблюдение за течением беременности у женщины, подвергающейся высокому риску
Z36.0
Антенатальный скрининг для выявления хромосомных аномалий
Антенатальный скрининг с помощью ультразвука или других физических методов для выявления аномалий развития
Z36.4
Антенатальный скрининг с помощью ультразвука или других физических методов для выявления задержки роста плода
Z36.5
Антенатальный скрининг для выявления изоиммунизации
Сокращения, используемые в протоколе:
Расшифровка
ASCUS
Атипичные клетки плоского эпителия
Агентство по контролю и профилактике заболеваний США
HSIL
Сильно выраженные плоскоклеточные внутриэпителиальные поражения
LSIL
Слабовыраженные плоскоклеточные внутриэпителиальные поражения
Атипичные клетки плоского эпителия неопределенной значимости
SOGC
Общество акушеров гинекологов Канады
RCOG
Общество королевского колледжа акушеров гинекологов Великобритании
Реакция Васермана
АД
Артериальное давление
АНУ
Антенатальный уход
АРТ
Антиретровирусная терапия
Антифосфолипидный синдром
ВДМ
Высота дна матки
ВИЧ
Вирус иммунодефицита человека
ВПГ
Вирус простого герпеса
ВПЧ
Вирус папилломы человека
ВРТ
Вспомогательные репродуктивные технологии
Гестационный сахарный диабет
ИМТ
Индекс массы тела
ИЦН
Истмикоцервикальная недостаточность
ЗРП
Задержка роста плода
Неинвазивный пренатальный скрининг
НПВП
Нестероидные противовоспалительные препараты
ПГТТ
Пероральный глюкозотолерантный тест
ПЭ
Преэклампсия
ТЭО
Тромбоэмболические осложнения
Ультразвуковое исследование
ЦМВ
Цитомегаловирус
ЧСС
Частота сердечных сокращений
ЭКО
Экстракорпоральное оплодотворение
ЭМА
Эмболизация маточных артерий
Категория пациентов – женщины во время беременности и послеродового периода.
Шкала уровня доказательности
А
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию.
В
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
С
D
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
Классификация
Диагностика
Диагностические критерии
Сбор жалоб и анамнеза. Жалоба на отсутствие менструации.
Консультирование во время беременности. Обсудить необходимость регулярного проведения диагностических и профилактических мероприятий, ответить на возникшие вопросы и дать рекомендации по модификации образа жизни. Физиологические изменения во время беременности. Дискомфортные состояния и меры их профилактики. Сексуальные отношения во время беременности. Питание и личная гигиена во время беременности и послеродового периода. Тревожные признаки (Смотрите Приложение 2).
Показания для консультации специалистов:
Диагностический алгоритм:
Таблица 1. Диагностический алгоритм
I посещение– рекомендовано в сроке до 12 недель
Консультирование
Обследование
Консультация специалистов
Лечебно-профилактические мероприятия:
II посещение в сроке 16-20 недель
Консультирование
Обследование
Лабораторное обследование:
Анализ мочи на белок
Инструментальное исследование:
Скрининговое УЗИ 19 недель 0 дней по 21 недели 0 дней беременности
III посещение–в сроке 24-28 недель
Консультирование
Обследование:
Лабораторные обследования:
Лечебно-профилактические мероприятия:
IV посещение - в сроке 30-32 недели
Беседа
Обследование:
Лабораторные исследования:
Инструментальное исследование:
Скрининговое УЗИ 30 недель 0 дней по 32 недели 6 дней беременности
V посещение - в сроке 36 недель
Консультирование
Предоставлять информацию с возможностью обсуждения вопросов по темам «Грудное вскармливание. Послеродовая контрацепция».
Обследование:
Лабораторные исследования:
VI посещение - в сроке 38-40 недель
Консультирование
Обследование:
Лабораторные обследования:
анализ мочи на белок
VII посещение - в сроке 41недель
Консультирование
- Обсуждение вопроса о госпитализации для родоразрешения.
Обследование:
Лабораторные исследования:
анализ мочи на белок
Таблица 2. Проверочная таблица обследований во время беременности
Клинический осмотр
Срок гестации в неделях
До 12
16-20
24-28
30-32
34-36
38-40
До 42 дней после родов
Антенатальный визит
X
X
X
X
X
X
X
Осмотр и анамнез, жалобы
X
X
X
X
X
X
X
X
ИМТ - вес/рост
X
Х**
- ВДМ (высота дна матки – гравидограмма)
Х*
X
X
X
X
X
- Сердцебиение и движение плода
X
X
X
X
X
X
- АД
X
X
X
X
X
X
X
- гинекологическое обследование
X
Х (п/п)
- осмотр ног (варикозное расширение вен)
X
Х
Х
Х
Х
Х
Х
- наружное акушерское обследование
Х
Х
Х
- тревожные признаки преэклампсии (головная боль, нарушение зрения, затрудненное дыхание)
Х
Х
Х
Х
Х
Анализы
16-20
30-32
38-40
42 дня после родов
ОАК, ферритин
Х
Х
Х (п/п)
- Группа крови, Rh фактор
Х
- кровь на антитела при Rh (-)
Х
- RW
Х
Х
Х
- ВИЧ (информированное согласие)
Х
Х28-30
- сахар крови
Х
- общий анализ мочи
Х
Х
анализ мочи (определение белка)
Х
Х
Х
Х
Х
- скрининг на бессимптомную бактериурию (посев мочи)
Х (до 16 нед)
- Мазок на онкоцитологию (если не проведен скрининг в рекомендуемый период)
Х
- степень чистоты влагалища при появлении жалоб
- Бакпосев из цервикального канала на стрептококк группы В.
Х
- УЗИ
Х
Х
Х
- материнские сывороточные маркеры хромосомной патологии
Х
- консультация генетика по показаниям
Х
Консультация, назначения и рекомендации
16-20
30-32
38-40
42 дня после родов
- фолиевая кислота
Х
- железо
Х (п/п)
- кальций (группе риска по преэклампсии и женщинам с низким потреблением кальция)
Х
Х
Х
Х
Х
Х
- аспирин (группе риска по преэклампсии)
Х
Х
Х
Х
Х
Х
- питание, физические упражнения
Х
Х
Х
Х
Х
Х
Х
- антенатальный визит желательно с партнером
Х
Х
Х
Х
Х
Х
Х
- консультирование по общим вопросам
Х
Х
Х
Х
Х
Х
Х
-тревожные симптомы (см. Приложение 5)
Х
Х
Х
Х
Х
Х
Х
- школа по подготовке к родам и посещение роддома:
Х
Х
Х
Х
Х
Х
Х
Питание и физические упражнения
Х
Физиологические изменения. гигиена
Х
Х
- положения во время схваток и родов
Х
Х
Х
Х
-послеродовая контрацепция
Х
Х
Х
Х
- грудное вскармливание, уход за новорожденным
Х
Х
Х
Х
Дифференциальный диагноз
Лечение (амбулатория)
Немедикаментозное лечение:
Риск развития пороков плода при наличии в анамнезе случаев рождения ребенка с ВПР – увеличить дозу фолиевой кислоты до 800 мкг до 12 недели беременности.
Риск ЗРП – прекратить курение и прием токсических веществ.
Профилактика резус-конфликта – контроль антител в 26-28 недель и введение антирезусного иммуноглобулина в 28 - 30 недель при условии отсутствия антител.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
МНН лекарственного средства
Способ применения
Уровень доказательности
Фолиевая кислота
Перорально 400 мкг в сутки до 12 недель беременности
УД-А [27]
Ацетилсалициловая кислота
Перорально 75-150 мг в сутки с 12 недель до 36 недель беременности (группе риска по преэклампсии)
УД-В[5]
Кальций
Перорально 1,5-2 мг в сутки на протяжении всей беременности (в группе риска по преэклампсии)
УД-В[28]
Иммуноглобулин
Анти Д иммуноглобулин (humananti-D immunoglobulin)
в/м (рекомендуемая доза в зависимости от формы выпуска) в 28-30 недель при отсутствии антител
УД-А[45]
Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
МНН лекарственного средства
Способ применения
Уровень доказательности
препараты железа
60 мг элементарного железа в сутки в течение трех месяцев
УД-А [1]
Колекальциферол
400 МЕ в сутки на протяжении всей беременности (профилактическая доза)
УД-В[29]
Дальнейшее ведение: Согласно диагностическому алгоритму (пункт 2.1) во время последующих посещений следует обращать внимание на возникающие у беременной жалобы и тревожные признаки (приложение 4), особенно на наличие чрезмерной рвоты, влагалищных кровотечений или жидких выделений, головную боль, нарушения зрения, отек лица или пальцев, изменения частоты или интенсивности шевелений плода. При появлении данных признаков, следует немедленно обратится за медицинской помощью.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Лечение (стационар)
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: нет.
Госпитализация
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Аимбетова Алия Робертовна– доктор медицинских наук, акушер-гинеколог высшей категории, заместитель председателя правления по клинической деятельности АО «НЦАГиП».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его разработки или при наличии новых методов с уровнем доказательности.
Первичная оценка вероятных рисков во время беременности
Фактор риска
Да
Нет
1
Возраст до 18лет
2
Возраст старше 35 лет
3
ИМТ менее 18
4
ИМТ 30 и более
5
Интервал менее 2-х лет после предыдущих родов
6
Низкий социально-экономический уровень жизни, стрессовые ситуации
7
Высокий паритет родов (4 и более родов)
8
Сопутствующие соматические заболевания в настоящее время (сердечно-сосудистые, легочные, заболевания почек и др)
9
Многоплодная беременность (данная)
10
Отрицательный резус фактор
11
Беременность после ВРТ (данная)
12
Перенесенные операции на репродуктивных органах (ЭМА, миомэктомия, рубец на матке)
13
Преждевременные роды в анамнезе (ИЦН, цервикальный серкляж и другие) или 3 и более самопроизвольных выкидыша
14
Преэклампсия/эклампсия в анамнезе
15
Мертворождение в анамнезе (антенатальная или интранатальная гибель плода)
женщина ответила «да» на один из вопросов
Вероятный риск
ДА или НЕТ
1,2,4,7,8,9,11,14
Преэклампсия/эклампсия
1-14
Преждевременные роды
1,2,5,8-11,15
Антенатальная гибель плода
1-5,11
ЗРП
1-8,12
Кровотечение
Факторы высокого риска преэклампсии
ДИСКОМФОРТНЫЕ СОСТОЯНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ И МЕРЫ ИХ ПРОФИЛАКТИКИ
Рекомендации по купированию дискомфортных состояний
Дополнительные возможности лечения
Тошнота и рвота
Это обычное явление на ранних сроках беременности, сопровождающееся тошнотой и рвотой по утрам. Облегчение могут принести позитивный настрой, исключение из рациона нелюбимой еды, потребление пищи маленькими порциями несколько раз в день. Рекомендуется отдавать предпочтением тёплым напитками «спокойной» еде, нераздражающей кишечник. Симптомы обычно исчезают к 4 месяцам беременности.
Изжога
Вызвана забросом желудочного сока в пищевод и замедленной работой пищеварительного тракта во время беременности. Чтобы ее избежать, не пейте кофе или газированную воду с кофеином; не ложитесь и не наклоняйтесь сразу после еды; спите, подложив под голову подушку, ношение свободной одежды, не давящей на область желудка.
Антацидные препараты для женщин, которых продолжает беспокоить изжога, несмотря на изменение образа жизни и диеты.
Судороги в ногах
При возникновении судорог в ногах для облегчения симптомов сделайте массаж или упражнение на растяжение мышц.
Для уменьшения судорог могут применяться препараты кальция и магния
Боль в пояснице и тазовая боль
Для предупреждения боли в пояснице носите удобную обувь без высокого каблука, не поднимать тяжести; если поднимать тяжести все же приходится, сгибайте колени, а не спину. Делать регулярные физические упражнения на протяжении всей беременности, ношение бандажа.
Упражнения в воде, плавание укрепляют мышцы спины, снимают напряжение и облегчают состояние, массаж и физические упражнения
Запоры
Рекомендуется употреблять больше воды (8 стаканов) и других жидкостей, пищу, богатую клетчаткой, например, зеленые овощи и каши с отрубями, фрукты.
Если запоры сохраняются, несмотря на изменение питания, может потребоваться дополнительное назначение пищевых волокон или пищевых отрубей в зависимости от предпочтений беременной, физические упражнения.
Геморрой
Увеличение объема грубой волокнистой пищи
Назначение антигеморроидальных средств в виде ректальных свечей или кремов
Варикозное расширение вен и отеки
При варикозном расширении вен и отеках во время беременности следует избегать длительного стояния на ногах, активных физических упражнений, тесной одежды. Во время сидения и сна держать ноги приподнятыми, спать на боку и носить эластичные чулки.
Ношение компрессионного трикотажа, сеансы лечебной физкультуры и контрастный душ в сочетании с правильным режимом труда и отдыха.
Растяжки на коже
Используйте специальный крем с витамином Е, избегайте их расчесывания.
-
Пигментация кожи
По возможности избегайте излишнего пребывания на солнце.
Пигментация исчезает после родов.
Выделения из половых путей
Как правило, количество выделений во время беременности увеличивается.
Если выделения сопровождаются неприятным запахом, зудом или жжением обязательно консультация врача.
РЕКОМЕНДАЦИИ ПО ПИТАНИЮ, ЛИЧНОЙ ГИГИЕНЕ ВО ВРЕМЯ БЕРЕМЕННОСТИ
КОНТРОЛЬ ЗА ВЕСОМ
Большая часть прибавки в весе происходит, как правило, после 20-й недели беременности. Следует учитывать индекс массы тела (ИМТ) до беременности (или 12 недель). Расчет индекса массы тела (ИМТ). ИМТ= вес (кг) / рост (м) в квадрате. Допустимый набор веса с учётом ИМТ
Рекомендации по питанию беременной и кормящей женщины будут зависеть от первоначального веса женщины (до беременности), который оценивается по Индексу массы тела (ИМТ). ИМТ – это соотношение веса в килограммах к квадрату роста в метрах. Идеальной прибавкой считают набор 10–12 килограммов за всю беременность. Если ИМТ перед наступлением беременности был меньше 18,5, это означает, что была низкая масса тела до беременности. Рекомендуемая прибавка за беременность 13-16 кг., возможен дополнительный прием витаминно-минерального комплекса. Если ИМТ до беременности находится между 20-25, в этом случае рекомендуемая прибавка за беременность составляет 10-14 кг. ИМТ до наступления беременности больше 26 говорит об избыточном весе, больше 30–ожирение. Поэтому, даже в случае исходного избыточного веса, женщине нужно набрать за период беременности от 7 до 9 кг.
Гигиена тела. Во время беременности потовые железы работают более активно, поэтому необходим ежедневный теплый душ. Беременным не рекомендуется мыться горячей водой, принимать длительные горячие ванны, париться в бане или сауне, чтобы не спровоцировать головокружение, обморок, перегрев. Подмываться беременной необходимо дважды в день, используя детское мыло или гель для интимной гигиены. Во время процедуры струю воды нужно направлять спереди назад, от лобка к анальному отверстию, чтобы избежать попадания патогенных микроорганизмов из прямой кишки во влагалище.
Работа. Если работа не связана с тяжелым физическим трудом или контактом с вредными веществами, беременная может продолжать трудиться до декретного отпуска (30недель).
Половые контакты. Сексуальная жизнь во время беременности не запрещается, но это зависит от самочувствия и желания самой женщины. Воздержаться от половой жизни следует в случае угрозы выкидыша, угрозы преждевременных родов и некоторых других состояниях. В этом случае лучше воздержаться от контактов в течение первых 3 месяцев беременности. Очень важно обсудить этот вопрос с врачом.
Стресс и беременность. Лучший способ избавиться от гнетущих мыслей, беспокойства или кипучей волны возмущения - рассказать о них близким людям,тем, кто вас любит и понимает, кто выслушает, поддержит и успокоит. Чуткими собеседниками могут стать муж, близкая подруга, мама, бабушка или ваш врач. Не забудьте так же про психолога из поликлиники. Говорите с ними о своих переживаниях, просите о помощи, если она нужна. Как снимать стресс во время беременности. Уединитесь (как вариант - освоение новых кулинарных рецептов). Пойте. Пение помогает избавиться от эмоционального дискомфорта. Интересная методика специального пения для будущих мам «гудение». Сядьте по-турецки, выпрямите спину, закройте глаза, сделайте глубокий вдох и на выдохе медленно, с чувством пойте низкий звук "а". Еще вариант "гудеть" звук "м" через сомкнутые губы "мммммм". Эти упражнения учат использовать голос для глубокого расслабления (что особенно пригодится в родах во время схваток), снимают телесные зажимы и тренируют дыхание.
ТРЕВОЖНЫЕ ПРИЗНАКИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
При появлении хотя бы одного из перечисленных тревожных признаков, следует немедленно обратиться за медицинской помощью
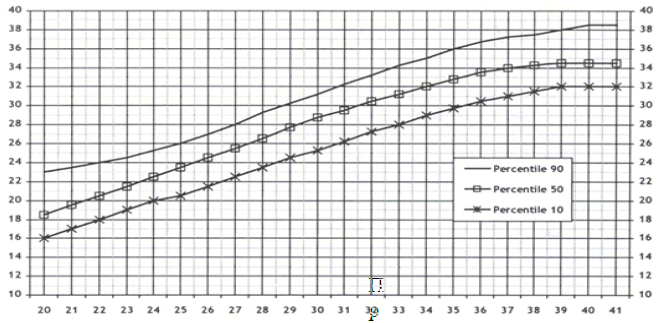
ГРАВИДОГРАММА
Заполнение и ведение гравидограммы обязательно при каждом посещении во втором и третьем триместре. На гравидограмме отмечается высота стояния дна матки (ВДМ) в см (на вертикальной оси) соответственно сроку беременности (на горизонтальной оси). Строится график изменения ВДМ при беременности. Вариант нормы находится между указанными линиями (10-90 перцентили).
Недели беременности
КРАСНУХА – это вирусная инфекция, которая может стать причиной преждевременных родов и увеличивать перинатальную смертность.
Риск для беременной: самопроизвольный выкидыш; преждевременные роды.
Риск для плода: при первичной краснухе до 16 недель беременности очень серьезен и опасен в отношении развития тяжелых и разнообразных врожденных аномалий: рождение ребенка с низкой массой тела; глухота; катаракта; желтуха; пурпура; врожденные пороки сердца; гепатоспленомегалия; задержка психического развития; антенатальная гибель плода
Скрининг: Скрининг на антитела к краснухе должен предлагаться беременной женщине с неизвестной историей вакцинации при первом посещении женской консультации (до 12 недель беременности).
Лечение: отсутствует. Если инфекция у матери была диагностирована в течение первых 16 недель беременности, нужно предложить прерывание беременности.
Грудное вскармливание не противопоказано и не является противопоказанием к вакцинации, потому что нет никаких доказательств того, что вирус вакцины вреден для ребенка.
Госпитализация и изоляция: необходима. Инфицированные женщины не должны контактировать с другими беременными или потенциально беременными женщинами. Беременные женщины в случае острой инфекции (когда они могут инфицировать других женщин), если это возможно, не должны госпитализироваться. После прекращения клинических проявлений заболевания больные больше не представляют опасности инфицирования.
Риск для беременной: преждевременные роды; хронические нарушения деятельности почек; сепсис
Риск для плода: низкая масса тела
Скрининг: рутинный скрининг с целью выявления бессимптомной бактериурии путем анализа средней порции мочи на ранних стадиях беременности (в сроке 12-16 недель беременности). Посев на культуру и подсчет колоний однократно взятого образца мочи является наилучшим способом скрининга бактериурии;
Лечение: на выбор антибиотиков для лечения ИМП будет влиять местная доступность: широко используются нитрофураны, цефалоспорины, производное фосфоновой кислоты. Однократная доза антибактериальных средств также эффективна как 4-х и 7-и дневные курсы, но из-за меньшего количества побочных эффектов может использоваться именно однократная доза.
Пути передачи:
У женщин с острой формой гепатита В вертикальная передача инфекции плоду происходит:
Риск для беременной: отсутствует
Риск для плода: низкая масса тела при рождении
Скрининг: при наличии иммуноглобулина против гепатита В необходимо проведение скрининга для всех женщин путем взятия анализа крови. При отсутствии иммуноглобулина против гепатита В проведение скрининга не имеет смысла.
Госпитализация и изоляция:
Профилактика:
Новорожденный от инфицированной матери должен получить вакцину от гепатита В и иммуноглобулин против гепатита В, если позволяют местные ресурсы. (УД 1В) [11]
Риск для беременной:
Риск для плода: рождение недоношенных и детей с малым весом
Скрининг: недостаточно доказательств для рутинного проведения скрининга.
Диагностика: микроскопическое исследование влагалищных выделений, окрашивание по Граму (золотой стандарт лабораторной диагностики).
Лечение: показаниями для назначения лечения является наличие клинической симптоматики, прежде всего жалобы женщины на зуд, жжение, покраснение в области вульвы, обильные выделения с неприятным запахом
Госпитализация и изоляция: не требуется.
Пути передачи:
Риск для беременной: спонтанные аборты; преждевременные роды; мертворождения; инфекционные осложнения во время беременности и родов
Риск для плода: ВПР плода,
Скрининг: рутинный скрининг рекомендуется проводить всем беременным 2-х кратное тестирование: (УД 1А):
Добровольное тестирование на ВИЧ: всех беременных женщин информируют о включении исследования на ВИЧ в стандартный пакет пренатальных исследований (исследования, которые необходимо пройти каждой беременной женщине), но женщина имеет право отказаться от данного исследования.
Перед скринингом на ВИЧ рекомендуется:
Профилактика:
ВОЗ рекомендует ВИЧ-инфицированным женщинам:
Госпитализация и изоляция: женщины и новорожденные с ВИЧ инфекцией не нуждаются в изоляции. Госпитализация для проведения АРВ терапии при беременности не требуется. Госпитализация показана при развитии осложнений беременности.
Риск передачи ЦМВ инфекции от матери к плоду исключительно связан с первичным инфицированием (1-4% всех женщин).
Скрининг: рутинное проведение скрининга не рекомендуется, из-за невозможности, практически, доказать наличие первичной инфекции, отсутствия эффективного способа лечения ЦМВ инфекции, трудностей диагностики инфицирования и поражения плода (УД 2А).
Лечение: эффективный метод отсутствует.
Госпитализация и изоляция:
Риск для беременной: самопроизвольный выкидыш
Риск дляплода:
Скрининг: не рекомендуется (УД 2А).
Диагностика у матери:
Диагностика у плода: пренатальная диагностика плода должна основываться на результатах амниоцентеза.
Лечение: спирамицином и проводится при острой форме токсоплазмоза.
Госпитализация и изоляция: женщины с токсоплазмозом не нуждаются в изоляции и госпитализации.
Грудное вскармливание не противопоказано.
Профилактика: при первом посещении медицинского специалиста должна быть предоставлена информация о профилактике заражения токсоплазмозом (и других инфекций, передающихся с пищей):
Риск для беременной: преждевременные роды.
Риск для плода:
Лечение и выбор метода родоразрешения:
Лечение в I триместре:
Лечение во II триместре:
Ведение ребенка, рожденного от беременной с генитальным герпесом.
Профилактическое антивирусное лечение не рекомендовано
Грудное вскармливание не противопоказано.
Риск для беременной: самопроизвольный аборт; преждевременные роды
Риск для плода: по оценкам ВОЗ, около 50% беременных женщин с сифилисом, не прошедших лечение, передают инфекцию плоду, что является причиной серьезных последствий.
Скрининг: всех беременных женщин (УД 2А).
Диагностика: серологические исследования крови.
Лечение: применение препаратов пенициллинового ряда в амбулаторных условиях. Дозировка и длительность лечения зависят от стадии и клинических проявлений заболевания. Больные сифилисом пациентки имеют высокий риск наличия других ИППП, поэтому им должно быть предложено дополнительное обследование. Сексуальный партнер(ы) женщины должны быть обследованы и при необходимости подвергнуты лечению.
Госпитализация и изоляция: не требуется. После проведения эффективного курса лечения мать не представляет опасности с точки зрения заражения ребенка.
Ведение новорожденных:
Могут быть причиной:
Стрептококки группы В (Streptococcus agalactiae) признаны наиболее частой причиной начала тяжелой ранней инфекции у новорожденных (в возрасте до 7 дней). Инфекции у новорожденных, возникающие в первую неделю жизни, считаются ранними. Наиболее распространенные клинические синдромы начала заболевания – сепсис и пневмония; менее часто – менингит. Смертность выше среди недоношенных детей, достигая 20% – 30% у детей с гестационным возрастом ≤33 недель по сравнению с 2-3% у доношенных детей.
Распространенность колонизации стрептококками группы В отличается в разных группах населения. В Великобритании частота раннего начала заболевания (при отсутствии систематического скрининга или общепринятой антибиотико профилактики в родах) ниже, чем в Канаде, составляя 0,5 на 1000 рождений. Была отмечена аналогичная частота заболевания 0,4 на 1000 родов в Швеции, где придерживаются европейских клинических рекомендаций, указывающих на целесообразность подхода к профилактике инфекций, вызываемых стрептококками группы В, основанного на оценке факторов риска.
Тактика при инфекциях, вызываемых стрептококками группы В во время беременности:
Методы лечения инфекций, вызываемых стрептококками группы В во время беременности
Прикреплённые файлы
Внимание!
